Introducción: Para garantizar una adecuada continuidad de la asistencia de los pacientes que se dializan en centros de hemodiálisis extrahospitalarios concertados (CH), es fundamental que exista una estrecha relación y comunicación entre los propios CH y los hospitales de referencia (HR). El objetivo de este trabajo es conocer aspectos actuales de esta relación para detectar oportunidades de mejora. Material y métodos: Estudio transversal y descriptivo mediante dos encuestas autocumplimentadas, una dirigida a CH (81 preguntas) y otra a HR (56 preguntas), que abordaban distintos aspectos de la relación entre ambos. La encuesta se envió a través del correo electrónico disponible en la S.E.N. Resultados: Se recibió respuesta de 80 CH y 30 HR. De estos últimos, sólo 27 tenían relación con CH dependientes de su área. El 70% de los CH pertenecen a multinacionales y el 16% están ubicados dentro de un hospital. El 64% de los CH precisa la contratación de no nefrólogos para la asistencia. Casi un 40% de los nefrólogos de los CH hace guardias en los HR. Más de tres cuartas partes de los nefrólogos de los CH están solos durante toda su jornada laboral. Respecto a la relación entre ambos tipos de centros, es frecuente la comunicación telefónica bidireccional. Alrededor de un tercio de los pacientes remitidos al centro desde el hospital no aporta serologías actualizadas ni tiene un acceso vascular definitivo realizado. La remisión del paciente desde el centro al hospital suele ser muy completa, con pruebas actualizadas e informe completo. El 41,3% de los CH refería haber sido consultado por el HR con relación a toma de decisiones acerca de sus pacientes. Las analíticas y pruebas complementarias de protocolo en el CH vienen predefinidas por el concierto en el 65% de los casos, pero pueden ser modificadas en su mayoría por los propios centros, siendo consensuadas entre ambos en más de la mitad de los casos. El 60% de los CH puede pedir directamente interconsultas con otros especialistas, pero más de la mitad precisa del nefrólogo del HR para hacerlo. En su mayor parte, la medicación parenteral es suministrada al centro por el HR, pero más de un tercio de los centros tiene limitaciones para solicitar al HR dedicación parenteral de uso hospitalario menos común o no especificada en el concierto. Los HR refieren que la mayoría de los accesos vasculares se realiza en el propio hospital, mientras que los CH refieren que esto ocurre sólo en la mitad de los casos. En más de una tercera parte, las fístulas de pacientes en prediálisis se realizan en el centro como colaboración con el HR. La mayoría de los centros puede intervenir en la decisión de inclusión de sus pacientes en la lista de espera de trasplante. En sólo la quinta parte existe una base de datos común entre el CH y el HR, y menos de la mitad comparte protocolos de actuación u objetivos comunes. El 62,5% de los centros participa en ensayos clínicos conjuntos con el HR. Más de la mitad de las empresas proporciona formación a sus CH, ya sea directamente por la propia empresa o facilitando la asistencia a jornadas congresos. Conclusiones: Algunos de los aspectos que parecen manifiestamente mejorables son: la soledad de los nefrólogos de los CH y su acceso limitado a la formación; la adecuada remisión de los pacientes de los HR a los centros; la autonomía de los nefrólogos a la hora de solicitar interconsultas a especialistas sin precisar de la tutela de los nefrólogos del hospital; o la limitación a la hora de acceder a la medicación de uso hospitalario. Una estrecha relación entre CH y HR es de gran importancia para asegurar una mejor y más equitativa asistencia a nuestros pacientes. La creación de un foro de debate favorecería la puesta en común y la resolución de estos aspectos.
INTRODUCCIÓN
Desde que se inició la hemodiálisis en España en 1957, la diálisis en el ámbito privado ha estado presente como una respuesta al lento funcionamiento de la maquinaria burocráticoadministrativa y a la escasez de plazas en los hospitales públicos, razones que hicieron que algunos equipos iniciaran la respuesta de manera independiente. Esto siempre ha creado debate, diferencias de opinión y sentir entre ambas partes, como reflejaba un editorial del Dr. de Francisco en 19951.
En la actualidad, una gran proporción de pacientes pertenecientes al sistema público de salud recibe hemodiálisis en centros concertados extrahospitalarios y son atendidos por un grupo también numeroso de nefrólogos que desarrollan su actividad profesional en estos centros. Para garantizar la equidad en el tratamiento, estos centros tienen concertados los servicios con las delegaciones de salud de las distintas Comunidades Autónomas en todo el territorio nacional.
En el año 2003 se creó el Grupo de Trabajo de Hemodiálisis Extrahospitalaria, como iniciativa de la Sociedad Española de Nefrología (S.E.N.). A partir de entonces, se han realizado numerosas actividades, entre las que destacan las reuniones anuales, donde se abordan temas de especial interés para los nefrólogos de ámbito extrahospitalario, así como hacer un esfuerzo por investigar y dar a conocer al resto de la comunidad nefrológica española cómo se trabaja en los centros concertados2, lo que de alguna manera permite dar respuesta a algunas de las cuestiones previamente planteadas1.
Partiendo de la base de que para garantizar una adecuada continuidad de la asistencia de estos pacientes es fundamental que exista una estrecha relación y comunicación entre hospitales de referencia y centros, así como un conocimiento más profundo de las dificultades y problemas con los que se enfrenta cada uno de estos sectores en su relación con el otro, el Grupo de Hemodiálisis Extrahospitalaria de la S.E.N. ha diseñado una encuesta con el fin de analizar toda esta problemática y detectar posibles oportunidades de mejora. En dicha encuesta se ha abordado, además, la sistemática de trabajo en los CH y el grado de coordinación con el HR, así como las facilidades que las empresas concertadas dan para la investigación y la formación continuada.
El objetivo del presente trabajo es evaluar aspectos básicos de la relación entre los centros de diálisis extrahospitalarios y los HR a los que pertenecen. El estudio se ha abordado mediante la técnica de encuesta autocumplimentada, por garantizar un acceso generalizado y un tiempo de valoración razonablemente corto.
MATERIAL Y MÉTODOS
Se realizó un estudio transversal y descriptivo mediante un cuestionario en forma de encuesta. Se invitó a contestar a todas las unidades de diálisis extrahospitalaria del territorio nacional y a todos los HR, usando como base de datos el registro de correo electrónico de la S.E.N. Los datos se recogieron a través de correo electrónico o fax por los coordinadores del estudio. El período de recogida de datos se mantuvo abierto durante dos meses.
Se definió como centro de diálisis extrahospitalario aquel que estuviese ubicado en zonas estratégicas del área sanitaria y vinculado a un servicio de Nefrología hospitalario, donde se recibe tratamiento con hemodiálisis convencional u otras técnicas.
Se realizaron dos cuestionarios: uno dirigido a los centros extrahospitalarios de diálisis y otro a los HR.
El cuestionario de centros extrahospitalarios constaba de 81 preguntas, y el cuestionario de los hospitales de referencia de 56 preguntas, la mayoría con respuesta dicotómica (sí/no), y en otros casos respuesta numérica. Algunas respuestas no son excluyentes entre sí, y muchos centros presentan fórmulas mixtas en algunos de los aspectos analizados, por lo que los porcentajes totales suman más del 100%.
Dichos cuestionarios abordaban los siguientes aspectos:
1. Tipo de empresa a la que pertenece el centro (multinacional, perteneciente a nefrólogos del hospital, un particular o una empresa independiente no multinacional).
2. Ubicación del centro y tipo de actividad (extrahospitalario, dentro de un hospital).
3. Trabajo en el centro:
a. Tipo de vinculación de los nefrólogos con los hospitales de referencia en caso de que la hubiere (guardias,consultas, etc.).
b. Trabajo en equipo o como único facultativo de presencia física.
c. Presencia de médicos no nefrólogos en las unidades y grado de implicación.
d. Responsabilidad en la toma de decisiones en el centro.
4. Relación con el hospital de referencia:
a. Remisión de pacientes del hospital al centro.
b. Ingresos.
c. Pruebas complementarias y analíticas.
d. Accesos vasculares.
e. Trasplante.
f. Medicación.
5. Procedimientos de trabajo.
6. Investigación.
7. Formación.
ANÁLISIS ESTADÍSTICO
Las respuestas se incluyeron en el paquete SPSS 12.0. Los resultados se presentan como totales y porcentajes, medias, desviación estándar de las medias (DE) y rangos. Siguiendo las normas recientes de notación, la DE se expresa como cifras entre paréntesis a continuación del valor de media.
RESULTADOS
Respuestas obtenidas
Se recibieron respuestas de 80 centros y 30 hospitales. De estos últimos, sólo 27 centros tenían relación con centros concertados de hemodiálisis dependientes de su área.
Características de los centros
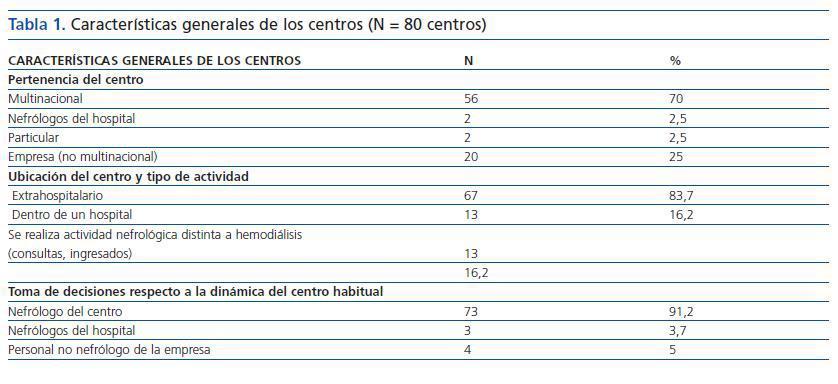
En la tabla 1 se muestran las características de los centros extrahospitalarios. En 29 centros (36,2%) la asistencia está realizada únicamente por nefrólogos; el resto precisa de contratación de no nefrólogos para la asistencia. En un 57,5% (N = 46) de los centros, los médicos no nefrólogos son supervisados por un nefrólogo, en un 61,3% (N = 49) se quedan solos durante la sesión de diálisis y un 35% (N = 28) lleva la atención completa del paciente, incluyendo el seguimiento y el control de las analíticas y los tratamientos. El 38,7% (N = 31) de los nefrólogos de los centros realiza guardias en hospitales públicos, un 20% (N = 16) en su HR y el 18,7% (N = 15) en hospitales distintos al hospital del que depende su centro. El 78,7% (N = 63) de los nefrólogos que trabaja en los centros está sólo durante toda su jornada laboral, un 41,2% (N = 33) no coincide con ningún compañero y un 37,5% (N = 30) coincide sólo en los cambios de turno. Sólo el 21,2% (N = 17) de los médicos trabaja durante el mismo horario junto con otros compañeros médicos.
Respecto a los HR, el 90% de los que respondieron la encuesta (27/30) tenía algún CH concertado dependiente de ellos, en un número que oscilaba entre 1 y 5 (media 2,08 centros). De estos centros, el 59,2% pertenecía a una multinacional, el 11,1% pertenecía a un particular, el 29,6% a una empresa independiente, no multinacional. Cuatro hospitales (14,8%) referían que los nefrólogos del centro hacían guardias en el hospital, y tres (11,1%) que los nefrólogos del centro realizan otras tareas diferentes a las guardias dentro del hospital (consultas externas, hospitalización, investigación, etc.). Un 22,2% (N = 6) de los hospitales que han respondido toma decisiones sobre la organización y las compras en el centro concertado.
RELACIÓN ENTRE LOS CENTROS CONCERTADOS Y LOS HOSPITALES DE REFERENCIA
Remisión inicial de pacientes desde el hospital al centro y los ingresos hospitalarios
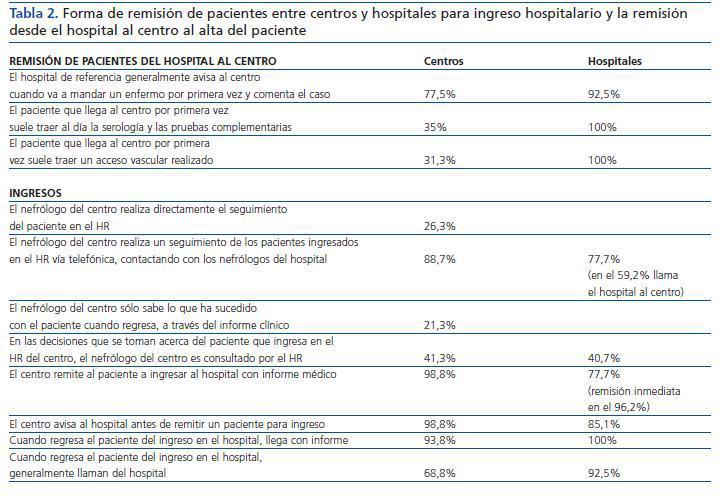
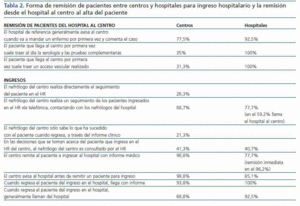
La tabla 2 muestra la forma de remisión de pacientes entre centros y hospitales para ingreso hospitalario y la remisión desde el hospital al centro al alta del paciente, de acuerdo con las respuestas remitidas por los CH y los HR.
En un 75% de centros (N = 60), los médicos del centro refieren tener posibilidad de hacer un seguimiento de su paciente cuando está ingresado en el HR.
Gestión de las pruebas complementarias y analíticas desde los centros
En el 73,7% (N = 59) de los centros que contestaron la encuesta existe la posibilidad de hacer analíticas y pruebas complementarias en el mismo centro. En el 65% de los casos la decisión de qué analíticas y pruebas complementarias se deben realizar vienen predefinidas por el concierto con la administración, pero pueden ser modificadas o influenciadas por decisiones que en un 72,5% (N = 58) corresponden a los nefrólogos del centro y en un 17,5% (N = 14) al HR. En ocho centros (10%) ni el nefrólogo del centro ni el HR influyen en esta decisión. Las respuestas obtenidas de los HR en este aspecto fueron similares a las de los centros: las analíticas vienen redefinidas por el concierto con la administración en un 51,8% de los centros (N = 14). En un 66,6% (N = 18) los nefrólogos del centro pueden decidir, en un 18,5% (N = 5) es el HR quien decide, en un 14,8% (HN = 4) ni el nefrólogo del centro ni el HR influyen en esta decisión. En un 59,2% (N = 14) se consensúan entre el centro y el hospital.
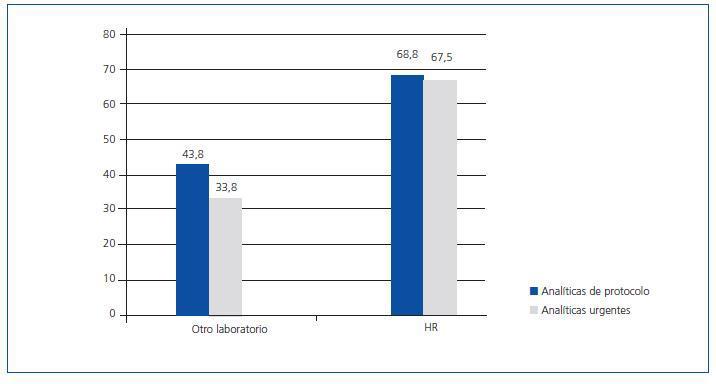
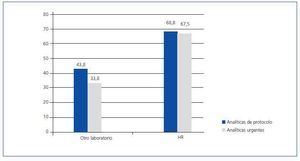
En la figura 1 se muestra dónde se realizan las analíticas urgentes y de protocolo de los centros. Un 95% (N = 76) de los centros refiere poder pedir analíticas que no estén en el protocolo previamente estipulado, en base a incidencias clínicas desde el propio centro de diálisis y un 77,7% (N = 21) de los hospitales refrenda esta afirmación.
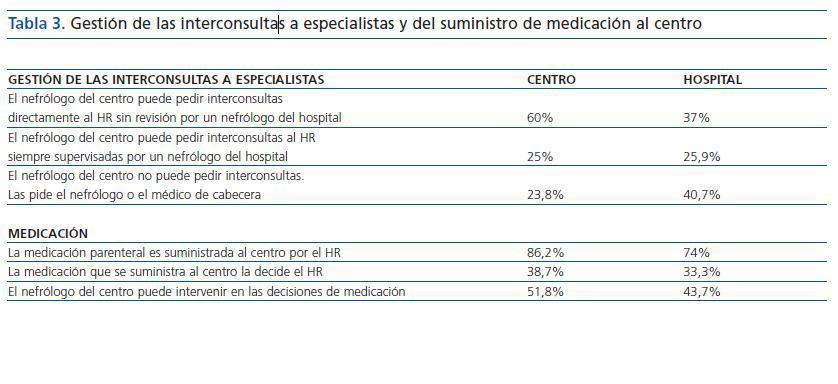
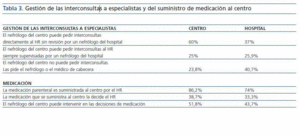
Gestión de las interconsultas a especialistas y del suministro de medicación parenteral al centro
El 35% (N = 28) de los centros refiere mantener comunicación con otros servicios del HR directamente, sin precisar la mediación del nefrólogo del hospital; el 43% (N =35) mantiene esta relación pero a través del nefrólogo del hospital; y en un 21,2% (N = 17) de centros no existe esta comunicación. Treinta y un centros (38,7%) refieren tener limitaciones para utilizar y solicitar al HR alguna medicación parenteral de uso hospitalario menos común o no especificada en el concierto, como antibióticos, urocinasa, etc. (tabla 3).
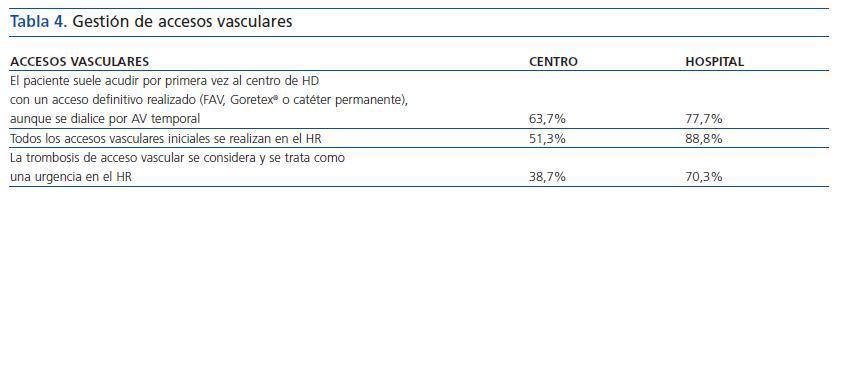
Gestión de accesos vasculares
La tabla 4 muestra cómo se gestionan los accesos vasculares entre CH y HR. Hasta el 33,8% (N = 27) de los centros afirma que incluso las fístulas de pacientes en situación de prediálisis se realizan por el centro como colaboración con el HR y para aliviar la lista de espera de accesos vasculares.
El 85% (N =68) de los centros afirma que utiliza urocinasa en el centro, sólo un 13,8% (N = 11) realiza flebografías en el centro, un 12,5% (N = 10) coloca catéteres temporales en el centro y un 13,8% (N = 11) cambia catéteres temporales. En el resto se envían al centro de referencia.
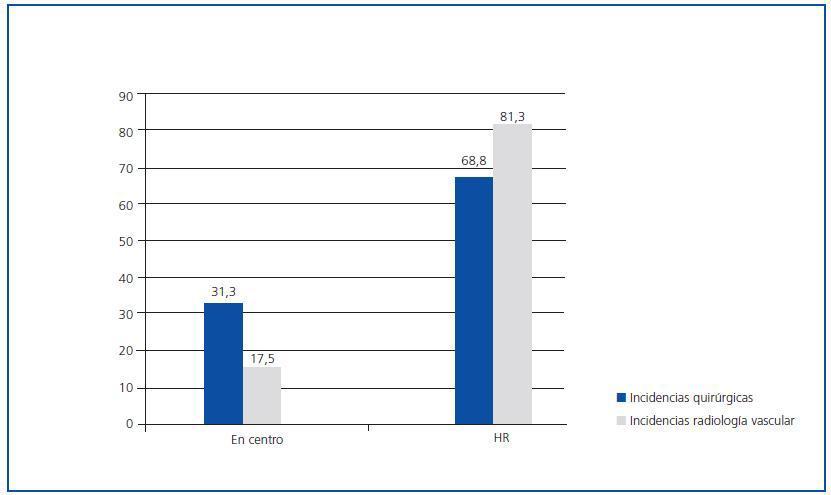
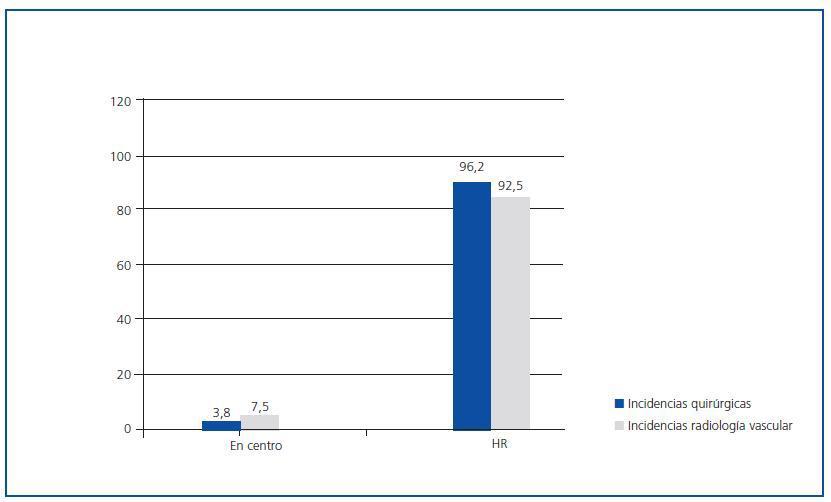
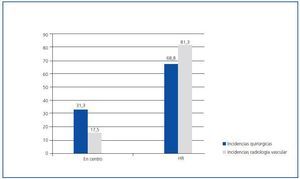
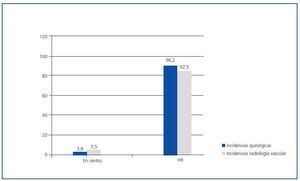
En las figuras 2 y 3 se muestra la capacidad de resolución de las incidencias quirúrgicas y de radiología vascular por parte de los centros en ambas encuestas, teniendo en cuenta que la resolución de dichas incidencias se resuelve en el centro concertado en aquellos casos en que se puede remitir a un servicio de cirugía o radiología vascular de forma privada, autorizada por concierto.
Gestión de la lista de espera del trasplante
El 35% (N = 28) de los centros gestiona él mismo la lista de espera de trasplante (decisión de envío a la lista, solicitud de pruebas, etc.), mientras en el 65% (N = 52) la gestiona el HR. Según el 81,4% de los hospitales, el centro puede intervenir en la decisión de inclusión o no de los pacientes en la lista de espera de trasplante, y en el 55,5% se le da facilidad al centro para pedir las pruebas complementarias necesarias para el trasplante.
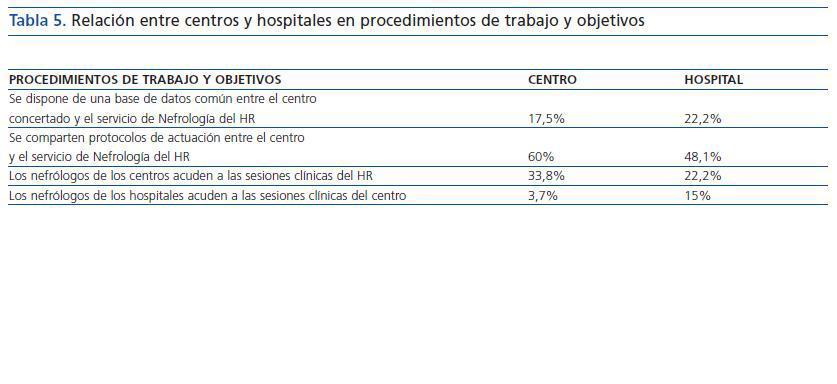
Procedimientos de trabajo y objetivos
En la tabla 5 se muestran algunos aspectos de la relación entre centros y hospitales en cuanto a procedimientos de trabajo y objetivos. Un 72,5% (N =58) de los centros también comparte protocolos con otras clínicas de la empresa de diálisis en la que trabaja. Los protocolos se realizan por personal que trabaja en el centro en el 81,2% de los casos (N = 65).+
El 44,4% (N = 12) de los hospitales refiere compartir objetivos comunes con los centros.
Investigación en los centros concertados
Un 70,3% (N =19) de los HR afirma implicar al centro en la realización de ensayos clínicos, y un 32,5% (N = 26) de los centros afirma que se hace investigación allí mismo por iniciativa del mismo centro. Respecto a la realización de ensayos clínicos en los centros, en un 62,5% (N = 50) se participa en ensayos clínicos conjuntos con el HR, de los cuales en el 53,7% (N = 36) de los centros el investigador principal siempre es alguien del HR y en el 46,3% (N = 31) el investigador principal es alguien del centro.
Formación en los centros concertados
En lo relativo a la formación de los nefrólogos de los centros concertados, un 58,8% (N = 47) afirma que la empresa a la que pertenece proporciona formación impartida por la propia empresa, en un 31,3% (N = 25) dentro del horario laboral y contabilizándolo como tiempo trabajado, y facilita la asistencia a jornadas o congresos en un 67,5% (N = 54). En el caso de precisar asistir a cursos y congresos, en un 63,7% (N = 51) de los centros la empresa facilita los días necesarios, y en un 36,2% (N = 29) obliga a devolver los días o a tomarlos como días de vacaciones. En un 21,2% (N = 17) la empresa da una aportación económica parcial o total para la asistencia a cursos/ congresos.
DISCUSIÓN
La S.E.N. está interesada en homogeneizar el seguimiento del paciente renal. De ahí la publicación de las distintas guías de actuación clínica, incluyendo la de CH3 y el esfuerzo de creación de indicadores y estándares de calidad asistencial en hemodiálisis por parte del Grupo de Gestión de Calidad de la S.E.N.4, donde existe una importante representación de centros concertados5. En el caso del paciente en diálisis, esta labor es más complicada, ya que la existencia de distintas compañías de diálisis, con centros ubicados en distintas ciudades, con distintos HR y distintos criterios de actuación en base a los conciertos existentes con la Sanidad pública, que difieren también entre las diferentes comunidades autónomas, añade condicionantes en la labor de seguimiento del paciente renal. Para garantizar una adecuada continuidad asistencial de los pacientes que se dializan fuera del marco del hospital, es básico que exista una adecuada relación entre los CH concertados y los HR3. El presente estudio describe, por primera vez, algunos aspectos de esta relación.
Una de las limitaciones del estudio es la baja tasa de respuestas obtenidas, especialmente entre los HR, aunque viene a ser similar al de otros estudios españoles similares basados en encuestas.2,6,7 En este bajo índice de respuesta ha podido influir el que la cumplimentación del cuestionario suponía trabajo y tiempo, y que la participación era voluntaria y no conllevaba la obtención de un beneficio práctico o individual concreto. Por otra parte, el cuestionario se distribuyó únicamente a través del mailing de la S.E.N., por lo que es posible que algunos centros no lo recibieran. De esta forma, los resultados del presente estudio, si bien no son representativos de toda la sociedad nefrológica española, pensamos que ponen de manifiesto una problemática que es bueno conocer y abordar. De hecho, el escaso número de hospitales que ha contestado posiblemente corresponda a los más comprometidos con la diálisis concertada y sus respuestas, por lo que no son representativos del total de hospitales. Por otro lado, al ser la encuesta anónima, no podemos comparar las respuestas de centros determinados con sus hospitales concretos, aunque tampoco era un objetivo de este artículo.
La mayoría de los CH concertados de nuestro país están ubicados fuera de un hospital, y el garante principal son empresas multinacionales. En casi las tres cuartas partes de los centros se requiere la contratación de personal no nefrólogo, probablemente debido a la escasez de especialistas disponibles para estos puestos, ya que, ante una relación de ofertademanda equilibrada para las instituciones sanitarias públicas, resulta más atractivo para los nuevos especialistas el trabajo en un hospital (incluso con contratos parciales o como becarios por un tiempo), por ser el entorno que mejor conocen y el que tiene mejores perspectivas de promoción laboral. La contratación de personal no especializado hace que en un alto porcentaje de casos exista una relación de tutela entre los nefrólogos especialistas y los no nefrólogos contratados en las unidades de hemodiálisis. En algunos casos, esto se debe a las limitaciones impuestas por el concierto, que obligan a que sea un nefrólogo titulado quien sea responsable de la prescripción del tratamiento y del seguimiento del paciente, aunque el médico no nefrólogo tenga muchos años de experiencia trabajando en un centro.
Casi el 40% de los nefrólogos de los CH mantiene una relación con el HR en forma de contratos de guardias, y un pequeño porcentaje realiza otras tareas diferentes a las guardias dentro del hospital (consultas externas, hospitalización, investigación, etc.), a pesar de la existencia de una ley de incompatibilidades a nivel nacional que lo prohíbe8. Esta ley data de 1984 y no se ha modificado desde entonces. Sin embargo, y a pesar de ella, existe una situación de «cierta permisividad » por parte de algunas administraciones de la Sanidad pública, que permiten la realización de guardias en los hospitales públicos de los nefrólogos que trabajan en los centros concertados, tal y como refleja esta encuesta. Esta situación no es generalizada en todas las comunidades autónomas, y entendemos que es un tema que debería ser reevaluado, ya que la creación de una excepción en el ámbito nefrológico permitiría, por una parte, dar cobertura a la necesidad creciente en los hospitales públicos, dado el envejecimiento de la plantilla, de gente joven para la realización de guardias y, por otra, contribuiría a mejorar la continuidad de la asistencia de los pacientes del CH y la relación entre ambos sectores. En momentos de falta de especialistas, esta ley, en los lugares en los que se aplica, crea una competencia entre ambos sectores que no beneficia a ninguno de los dos y no vela por la atención global del paciente renal.
Más del 75% de los nefrólogos que trabaja en los centros está sólo durante toda su jornada laboral, y un 40% no coincide con ningún compañero durante la jornada. Esta situación, que fundamentalmente se debe a la optimización estricta de recursos humanos y económicos, tiene como consecuencia una merma de la comunicación entre compañeros, una disminución en el consenso y la homogeneidad de actuaciones (aunque esté minimizada actualmente por la aplicación de normas y procedimientos en la mayoría de los centros)9, una sensación de aislamiento en el trabajo y una sobrecarga asistencial que sería recomendable disminuir. Por otra parte, este hecho puede suponer una falta de equidad para los pacientes de los centros donde el médico no nefrólogo es el que está a cargo de la asistencia, debido a la falta de experiencia nefrológica cuando se comparan con CH conducidos por nefrólogos. El asunto se agrava si en estas unidades no existe el solapamiento de horarios para poder contactar con otros compañeros o si estos centros no están supervisados por nefrólogos. Estos principios, basados en la eficiencia (la mejor relación coste-efectividad) y la equidad (igualdad de oportunidades)3, y señalados por la S.E.N. en las Guías de Centros de Hemodiálisis, deberían garantizarse a todo paciente.
Las decisiones que se toman en el centro corresponden mayoritariamente a sus nefrólogos, con lo que gozan de una cierta libertad de actuación. Sin embargo, llama la atención el elevado porcentaje de interconsultas supervisadas por los nefrólogos del hospital, y eso cuando no son ellos los que directamente las piden. Es posible que esto exprese, de alguna manera y en algunos casos, una cierta desconfianza o infravaloración del trabajo de los nefrólogos de los CH por parte del resto de compañeros hospitalarios, lo que sin duda es un objetivo a mejorar. De igual forma, el contacto directo con otros especialistas o servicios del hospital mejoraría y agilizaría la asistencia al paciente, así como la integración y satisfacción del profesional que trabaja en el CH, como ya ocurre en algunos centros en los que se ha conseguido este tipo de relación entre CH y HR.
En general, parece existir una buena relación y comunicación entre los CH y el HR, subjetivamente mejor para los HR que para los CH, aunque esto puede estar motivado porque los HR que han contestado la encuesta sean los más implicados en su relación con los centros concertados.
Todavía existe más de una cuarta parte de centros en los que los pacientes no son derivados adecuadamente desde el HR al CH, y faltan datos importantes, como serologías actualizadas. Llama la atención la discrepancia en las respuestas obtenidas entre centros y hospitales: mientras que los HR refieren remitir al centro en el 100% de los casos al paciente con informe y serología actualizada, sólo el 65% de los centros dice recibir a los pacientes en tales condiciones. Esta discrepancia podría reflejar una falta de autocrítica por parte de los HR, que han contestado la encuesta y responden lo que «debería ser» más que lo que «realmente ocurre»; o bien que existe un sesgo y los HR que han contestado la encuesta sean, probablemente, los más implicados con los CH, y muchos de los que no han respondido a la encuesta sean los que no remiten a los pacientes al centro con los informes y serología debidamente cumplimentados. La misma explicación podría darse para otras discrepancias halladas en la encuesta, como el aviso telefónico previo al alta o comentar los ingresos. También es significativa la discrepancia respecto al acceso vascular inicial, que según los HR se realiza en el 88,8% de los pacientes incidentes, y en los centros en los que esto ocurre se lleva a cabo en el 51,3%; al igual que las revisiones urgentes de los accesos (70% según los HR y 38,7% según los centros). En este caso, hay que tener en cuenta, como se ha señalado antes, que algunos conciertos de comunidades autónomas permiten la posibilidad de realizar de forma concertada los accesos vasculares en los centros.
Parte de la relación entre HR y CH está basada en la voluntad y el respeto, tanto por parte de los nefrólogos de los CH como de los nefrólogos del HR. La mayoría de los nefrólogos de los CH tiene posibilidad, y lo hace en más del 80% de los casos, de mantener el contacto con el HR y hacer un seguimiento de su paciente cuando está ingresado a través de la vía telefónica o directa. Aun así, hasta el 21% no mantiene esa relación y espera a conocer lo sucedido al alta del paciente cuando le llega el informe médico. La responsabilidad de la relación entre HR y CH corresponde a ambas partes: tanto el centro como el HR han de tomar actitudes de acercamiento. La relación de respeto del HR a CH se refleja en que el 41% de los centros refería haber sido consultado en ocasiones por el HR con relación a la toma de decisiones acerca de sus pacientes ingresados. Los nefrólogos del centro pueden aportar información muy valiosa al hospital acerca de pacientes que conocen mucho mejor y por largo tiempo, y esta comunicación puede redundar en beneficio del paciente. En muchos casos, los nefrólogos de los centros han valorado conjuntamente con el paciente e incluso con sus familias una conducta más conservadora respecto a una situación de riesgo grave para el paciente e, incluso, en algunos casos pueden disponer o saber de la existencia de documentos firmados de voluntades anticipadas.
Uno de los objetivos que deberíamos establecer es que todas las unidades extrahospitalarias fortalezcan su vinculación con el hospital del que dependen. La existencia de vínculos tanto clínicos como de investigación son aspectos fundamentales para mejorar la calidad asistencial del centro y estimular al personal que trabaja en ellos10. Está claro que este porcentaje no es mayoritario. De hecho, no alcanza ni siquiera la mitad de los centros, pero puede ser un punto de partida para la reflexión y ser valorado como una oportunidad de mejora para los centros y hospitales que no actúan así.
Tabla 1.
Tabla 2.
Tabla 3.
Tabla 4.
Tabla 5.
Figura 1.
Figura 2.
Figura 3.