Varón de 38 años, natural de Colombia, con antecedente de hidrocefalia no comunicante a los 2 años, secundaria a episodios de meningitis viral. Requirió el implante de una derivación ventriculoperitoneal, presentando complicaciones mecánicas e infecciosas, por lo que 19 años más tarde se cambió a una derivación ventriculoauricular (DVA).
Desde entonces, a pesar del recambio, continuó con cuadros infecciosos, caracterizados por fiebre intermitente, rash cutáneo y orinas oscuras, que se exacerbaban con la actividad física y los cambios de temperatura, asociando durante estos episodios deterioro de la función renal, con proteinuria en rango nefrótico y hematuria macroscópica. Se realizó una biopsia renal en su país de origen, con el reporte de glomerulonefritis membranoproliferativa (GNMP) tipo i, (sin disponer del informe). Con la resolución de la infección se evidenciaba recuperación de la función renal, hasta nivel basal de creatinina, persistiendo a pesar de ello la proteinuria (1-2g/día) y hematuria microscópica (1-5/campo).
Presentaba además de forma crónica, anemia, consumo del complemento por la vía clásica, y crioglobulinas positivas.
Ya durante su residencia en nuestro país, hace 4 años, ingresó en otro centro por bacteriemia por Cutibacterium acnes. Los cultivos de LCR resultaron estériles, por lo que se decidió mantener la DVA. Desarrolló un fracaso renal agudo, con Cr de 1,58mg/dL y proteinuria de 5g/día. Se realizó biopsia renal, con diagnóstico de GNMP tipo i, posiblemente postinfecciosa (el material obtenido fue insuficiente).
Con relación al episodio actual, acude a nuestro centro, por síndrome febril sin foco, sin aislamientos microbiológicos, incluida muestra de LCR (si bien fue extraída tras el inicio de antibioterapia). Analíticamente presentaba anemia (Hb 8,1g/dL), deterioro de la función renal, Cr 1,26mg/dL, proteinuria de 5,3g/día, microhematuria, hipocomplementemia C3 (40,2mg/dL) y C4 (5,9mg/dL), factor reumatoide elevado (410UI/mL) y crioglobulinas positivas, con criocrito<1%.
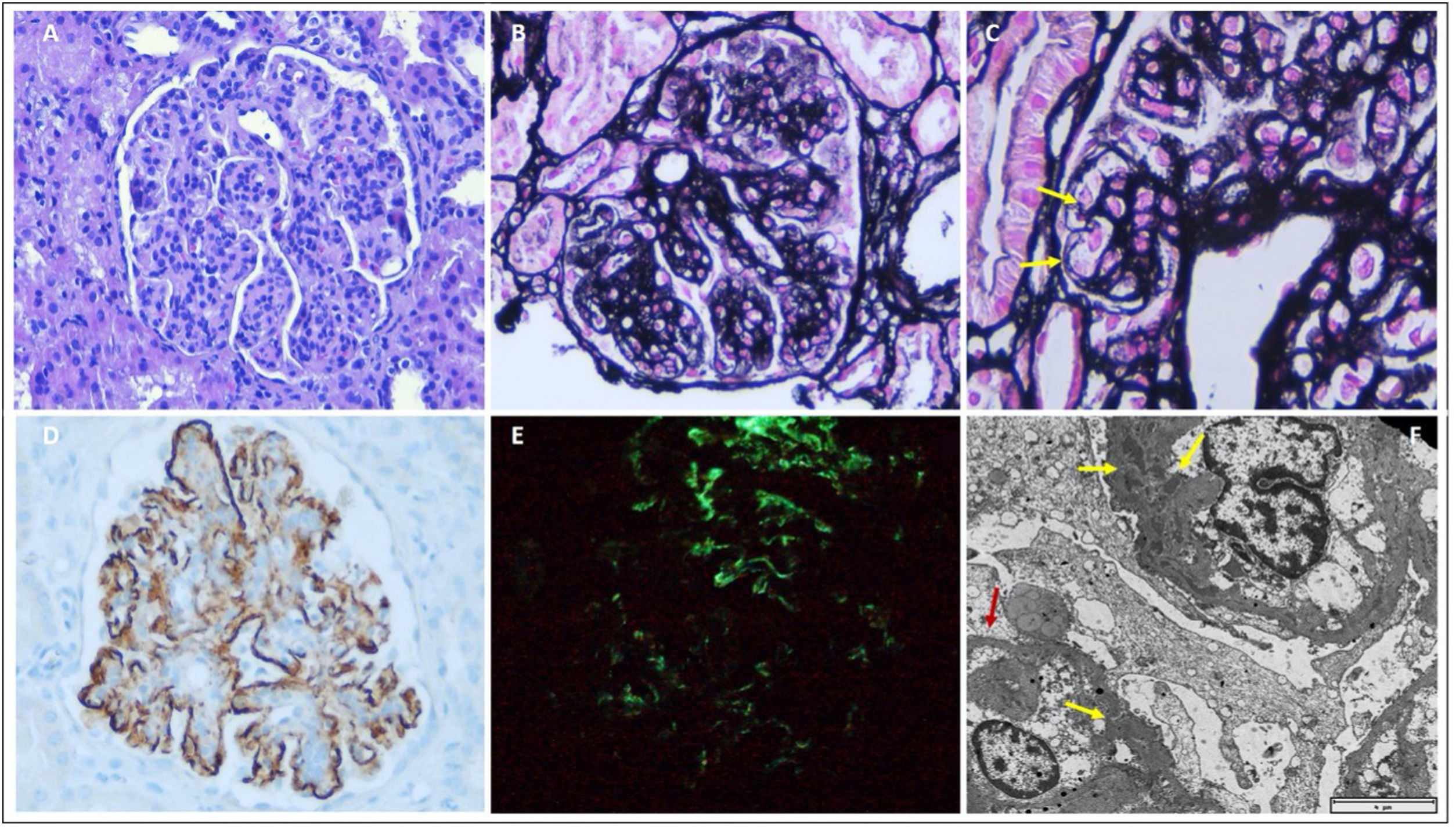
Debido al empeoramiento de la función renal, Cr 2,34mg/dL y la persistencia de las alteraciones del sedimento, se realiza nueva biopsia renal (fig. 1). Presenta un patrón de GNMP, con marcada proliferación endocapilar. Luces capilares focalmente ocupadas por monocitos y polimorfonucleares. Endotelios tumefactos, con fenestraciones patentes. Dobles contornos de manera focal. Podocitos con aspecto hipertrófico y pedicelos irregularmente fusionados (30%). Inmunofluorescencia directa con positividad global y difusa para IgG, C3, C1q en patrón granular en las asas capilares y ocasionalmente en la vertiente subepitelial. Tinción de inmunohistoquímica para C4d positivo intenso en patrón granular a nivel de las asas capilares y mesangio. En la microscopia electrónica, mesangios globalmente ampliados a expensas de matriz y celularidad, con depósitos electrondensos no organizados. Con estos hallazgos se llegó al diagnóstico de glomerulonefritis asociada a infección.
Biopsia renal: Glomérulo con proliferación mesangial y endocapilar y engrosamiento difuso de las asas capilares (A y B), y presencia de dobles contornos (C, flechas negras). Tinción de inmunohistoquímica para C4d positiva en patrón granular mesangial y subendotelial (D) y positividad para IgM en el patrón (E). La microscopia electrónica (F) muestra depósitos electrodensos mesangiales y subendoteliales (flechas negras) y desdoblamiento de la membrana basal glomerular (G). A) Hematoxilina-eosina 20×, B) Plata metenamina 20×, C) Plata metenamina 60×, D) Inmunoperoxidasa 20×, E) Inmunofluorescencia directa 20× y F) Microscopia electrónica 2000×.
Dada la recurrencia de la fiebre tras cumplir esquema antibiótico y el aislamiento de Cutibacterium acnes en LCR, se indica la retirada urgente de la DVA, demostrando ulteriormente la infección de todo el sistema. De forma conjunta con Neurocirugía y Microbiología se decide la implantación de una derivación ventriculoperitoneal impregnada con antibiótico.
El paciente continúa seguimiento en consultas, con mejoría de la anemia (Hb 11,9g/dL) y de la función renal (Cr 0,9mg/dL), con proteinuria estable de 1g/día en tratamiento con inhibidores de la enzima conversora de angiotensina.
DiscusiónLa nefritis del shunt es una glomerulonefritis rara, mediada por inmunocomplejos, asociada a infecciones crónicas de sistemas de derivación ventricular1. La incidencia de infección del shunt es del 7,1%, y de la nefritis del shunt de alrededor del 4,68% (comparado con el 0,7-2,25% en series de 1970)1,2. Más del 75% se producen en relación con una DVA3,4.
La variabilidad de signos y síntomas es inespecífica, describiéndose hematuria, fiebre, hipertensión arterial y hepatoesplenomegalia. Menos frecuentes son el rash cutáneo y las artralgias3.
Analíticamente destaca la anemia, el fracaso renal agudo con proteinuria, e hipocomplementemia. La presencia de crioglobulinas y factor reumatoide positivo son menos frecuentes3.
Aproximadamente la mitad de los cultivos de LCR y cerca de un tercio de los sanguíneos resultan negativos1,3,5. Los microorganismos más frecuentes son Staphylococcus coagulasa negativo y Cutibacterium acnes5,6.
En la histología, más de la mitad presenta un patrón de glomerulonefritis proliferativa mesangial, seguido de GNMP (45%). Los depósitos más frecuentes son los mesangiales de IgM, C1q y C3. La microscopia electrónica describe depósitos subendoteliales (64%) y mesangiales (39%)3.
La asociación de antibioterapia y la retirada de la derivación se asocia a mejores resultados7,8. Una vez resuelta la infección, se pueden considerar opciones no derivativas como la ventriculocisternostomía9. Si técnicamente no es posible, se prefiere una derivación ventriculoperitoneal, frente al resto3.
La nefritis del shunt es una enfermedad potencialmente mortal y reversible. Sin un diagnóstico oportuno, la evolución puede ser hacía la enfermedad renal crónica e incluso la muerte1. Por tanto, un reconocimiento precoz debe ser prioritario, aun en ausencia de aislamientos microbiológicos.
Conflicto de interesesNinguno.