El aldosteronismo es una causa conocida de hipertensión secundaria que, en la práctica clínica suele sospecharse con relativa facilidad, sobre todo, si esta se acompaña de hipopotasemia y es una hipertensión severa o de inicio brusco1. Sin embargo, pueden plantearse ciertas dificultades diagnósticas a la hora de precisar su origen, sobre todo, en aquellos casos, que cursen con niveles incrementados tanto de renina-aldosterona2,3 y las pruebas de imagen no ayuden a establecer un diagnóstico etiológico.
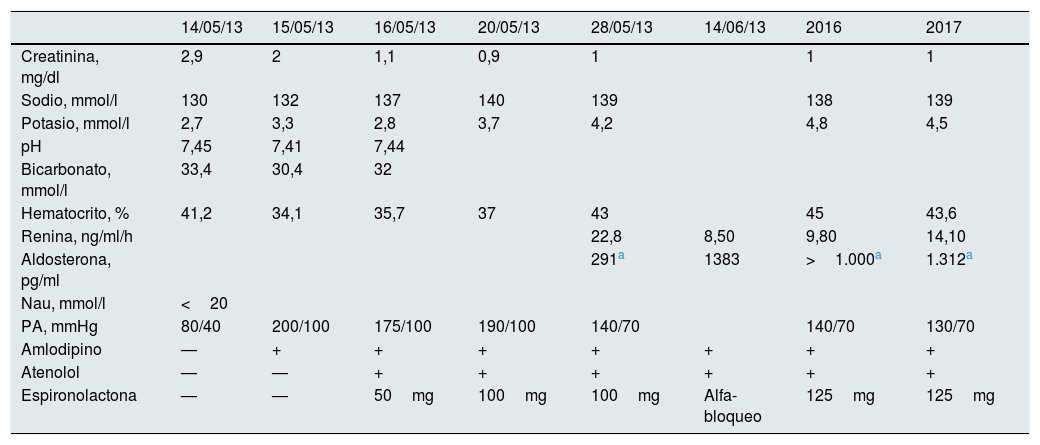
Mujer de 62 años, con antecedentes personales de hipertensión arterial (sin tratamiento), dislipemia, obesidad y fumadora de un paquete de cigarrillos/día. La paciente acudió a su centro de salud, refiriendo incontinencia urinaria junto con poliuria y polidipsia de un mes de evolución, comprobando unas cifras de presión arterial (PA) de 220/130mmHg. Se indicó tratamiento con captopril 50mg/12h junto con atenolol 50mg y fue derivada a la consulta externa de nefrología al día siguiente. Cuando acudió a nefrología (habiéndose tomado 50mg de captopril esa mañana), se encontraba bradipsíquica, poco reactiva, con una PA de 80/40mmHg, precisando sueroterapia con fisiológico 0,9%. La tomografía computarizada (TC) cerebral fue normal. En la tabla se presentan los valores analíticos del primer día de consulta, así como la evolución posterior. En el año 2011, la creatinina sérica era de 0,9mg/dl, por lo que el deterioro de función renal, fue atribuido a hipotensión arterial tras tomar captopril, con recuperación renal en los siguientes días. Dada la presencia de crisis hipertensivas, con tendencia a hipopotasemia, junto con un sodio urinario menor a 20mmol/l se sospechó existencia de hiperaldosteronismo. Con el precedente de hipotensión arterial tras captopril, en una mujer fumadora y con dislipemia se sospechó hiperaldosteronismo secundario a estenosis de arterial. Se solicitó eco-doppler renal (riñón derecho de 13,2cm, e izquierdo de 11,2 con flujos renales normales), y una angio-TC que mostró ateroma calcificado adyacente al origen de la arteria renal derecha, que tampoco producía estenosis significativa y una arterial renal izquierda permeable. E igualmente las glándulas suprarrenales eran normales en la TC abdominal, por lo que podríamos descartar origen primario en glándulas suprarrenales. Tras desaparecer el efecto de captopril y con la reposición hídrica, las cifras de PA comenzaron a incrementarse, siendo preciso introducir de forma progresiva amlodipino, atenolol. Con la sospecha de exceso de aldosterona, se introdujo espironolactona. La primera determinación de renina y aldosterona (realizada bajo tratamiento con 50mg de espironolactona) mostraron concentraciones de renina elevados y aldosterona en rango normal. Dada la elevada sospecha de hiperaldosteronismo, se repitió esta determinación suspendiendo previamente la terapia con espironolactona, comprobando unas concentraciones de aldosterona superiores a 1.000pg/ml, con actividad de renina elevada. Por tanto, se confirmó un hiperaldosteronismo, si bien las pruebas de imagen no fueron concluyentes, para catalogarlo como primario o secundario. Durante los años siguientes se ha mantenido el bloqueo de la aldosterona, con espironolactona y también con amlodipino y atenolol, se ha conseguido un control aceptable de PA, con persistencia de elevación en concentraciones de renina y aldosterona. La última TC abdominal de control: en la glándula suprarrenal derecha se detectó una imagen nodular de 1,7cm sugerente de adenoma, que 4 años antes no presentaba.
Evolución analítica, presión arterial y tratamientos utilizados
| 14/05/13 | 15/05/13 | 16/05/13 | 20/05/13 | 28/05/13 | 14/06/13 | 2016 | 2017 | |
|---|---|---|---|---|---|---|---|---|
| Creatinina, mg/dl | 2,9 | 2 | 1,1 | 0,9 | 1 | 1 | 1 | |
| Sodio, mmol/l | 130 | 132 | 137 | 140 | 139 | 138 | 139 | |
| Potasio, mmol/l | 2,7 | 3,3 | 2,8 | 3,7 | 4,2 | 4,8 | 4,5 | |
| pH | 7,45 | 7,41 | 7,44 | |||||
| Bicarbonato, mmol/l | 33,4 | 30,4 | 32 | |||||
| Hematocrito, % | 41,2 | 34,1 | 35,7 | 37 | 43 | 45 | 43,6 | |
| Renina, ng/ml/h | 22,8 | 8,50 | 9,80 | 14,10 | ||||
| Aldosterona, pg/ml | 291a | 1383 | >1.000a | 1.312a | ||||
| Nau, mmol/l | <20 | |||||||
| PA, mmHg | 80/40 | 200/100 | 175/100 | 190/100 | 140/70 | 140/70 | 130/70 | |
| Amlodipino | — | + | + | + | + | + | + | + |
| Atenolol | — | — | + | + | + | + | + | + |
| Espironolactona | — | — | 50mg | 100mg | 100mg | Alfa-bloqueo | 125mg | 125mg |
Nau: sodio urinario; PA: presión arterial.
Revisando la literatura, Zorzi F et al., describen un caso de un varón de 41 años, que había sido estudiado 14 años antes, por la sospecha de una hipertensión secundaria (incluyendo renina y aldosterona, siendo este screening negativo) y años después, fue reevaluado por empeoramiento en el control de la P.A. En esta reevaluación se encontró un adenoma unilateral productor de aldosterona, previamente no detectado en el despistaje inicial, concluyendo en la necesidad de realizar un seguimiento clínico4. En nuestro caso, los datos clínicos iniciales (hipertensión severa junto con hipopotasemia y un valor de sodio urinario <20mmol/l, e hipotensión severa tras captopril), también apuntaban a un exceso de aldosterona, que fue confirmado analíticamente, si bien las pruebas de imagen que se hicieron en el primer momento, no nos ayudaron a establecer la causa del exceso de aldosterona. Por eso, creemos que en estos pacientes con exceso de aldosterona, en los que no se encuentra una causa concreta, se debería bloquear el efecto de ésta con agentes anti-antialdosterónicos y además, realizar un seguimiento estricto en el tiempo, no solo para el control de la PA, sino también con reevaluaciones periódicas con pruebas de imagen, que pudieran ayudar a desenmascarar una etiología oculta de hiperaldosteronismo.