INTRODUCCIÓN
La calcifilaxia, también conocida bajo los términos de «síndrome de gangrena urémica», «arteriolopatía calcificante urémica» o «paniculitis calcificante», es una enfermedad poco frecuente asociada a la enfermedad renal crónica terminal (ERCT). Tiene muy mal pronóstico debido a su elevada mortalidad. Se caracteriza por la isquemia y necrosis cutánea secundaria a la calcificación, fibrodisplasia de la íntima y trombosis de las pequeñas arteriolas dermoepidérmicas. Su prevalencia está entre 1% y 4% de los pacientes en diálisis1. A pesar de haber sido descrita por primera vez por Seyle en 19622, en la actualidad la etiopatogenia de este síndrome no está clara. Los pacientes con ERCT tiene un riesgo aumentado de calcificaciones vasculares patológicas asociadas a las alteraciones del metabolismo calcio-fósforo, pero solo un pequeño número desarrollan esta trágica enfermedad. Por ello es lógico pensar que hay otros factores implicados en el desarrollo de la calcifilaxia. Con el fin de identificar estos factores realizamos este estudio, en el que analizamos las características de los pacientes que desarrollaron esta enfermedad en nuestro hospital en los últimos seis años.
PACIENTES Y MÉTODOS
Presentamos 8 pacientes en hemodiálisis (HD) con calcifilaxia que fueron diagnosticadas mediante biopsia cutánea en el Hospital General Universitario Gregorio Marañón entre enero 2001 y diciembre 2006. Las biopsias fueron revisadas por un dermopatólogo con experiencia en esta área, que comprobó en todos los casos las características propias de esta enfermedad, como son los depósitos de calcio en arteriolas y pequeños vasos asociados a fibrosis endovascular y trombosis. Las muestras histológicas fueron estudiadas con técnicas de microscopia óptica y tinciones de hematoxilina-eosina y técnicas argénticas.
Se recogieron datos de cada paciente en relación con parámetros antropométricos, etiología de la ERCT, tiempo en diálisis, factores de riesgo cardiovascular, parámetros del metabolismo calcio-fósforo y PTH, marcadores de inflamación, localización y tipo de lesiones, medicaciones utilizadas antes del desarrollo de la enfermedad, tratamientos para la calcifilaxis, supervivencia, causa de la muerte.
RESULTADOS
Características de los pacientes
Las características de los pacientes estudiados se describen en la tabla I.
Todos los pacientes estudiados eran mujeres en HD con un rango de edad comprendido entre los 60 y 79 años. En 5 pacientes la calcifilaxis apareció en los cuatro primeros meses tras iniciar el tratamiento con hemodiálisis. Ninguna de las pacientes había recibido un trasplante renal previamente. Todas presentaban obesidad en distintos grados, 4 tenían obesidad grado 2, 1 grado 3 y 3 obesidad grado 4 ó mórbida. Todas las pacientes cumplían los criterios de síndrome metabólico según la ATPIII3 (definido por la presentación simultanea de 3 o más de los siguientes criterios: hipertensión (HTA), triglicéridos > 150 mg/dl, HDL- colesterol < 50 mg/dl, glucemia basal > 110 mg/dl y perímetro de la cintura > 88 cm en mujeres). Hay que destacar que a pesar de los antecendentes de HTA mal controlada en todas las pacientes, se controló de forma estricta la presión arterial (PA) con el tratamiento con HD y presentaban de media en los dos meses previos al diagnóstico de la enfermedad PAS 98,3 ± 22,7 y PAD 60 ± 18,2 mmHg. Este marcado descenso en las cifras medias de PAse produjo tras el ajuste del peso seco en HD, y se mantuvo a pesar de que se retiraron los fármacos antihipertensivos en todas las pacientes. Seis pacientes se encontraban en tratamiento con anticoagulantes cumarínicos, en 4 casos por fibrilación auricular crónica, en 1 por válvula protésica y en otro por trombosis de la cava superior. Una de las ocho pacientes se encontraba en tratamiento con esteroides (Prednisona 10 mg/día) para tratamiento de una artritis reumatoide. En todos los casos el producto calcioxfósforo era < 55 mg2/dl2 > tres pacientes presentaban una PTH < 300 pg/ml. Seis pacientes recibían tratamiento con calcitriol oral (dosis entre 0,25 y 0,50 mcg tres veces en semana), 3 con suplementos de carbonato cálcico (entre 1,5 a 3 g al día) y 3 con captores del fósforo no cálcicos (2 pacientes con hidróxido de aluminio y 1 paciente con un Sevelamer). Tres pacientes habían sido paratiroidetectomizadas por hiperparatiroidismo secundario severo antes del desarrollo de la enfermedad. En todos los casos los parámetros de inflamación estaban alterados en el momento del diagnóstico, todas las pacientes presentaban niveles séricos de albúmina bajos y de PCR altos.
Características de las lesiones de la piel y presentación clínica de la enfermedad
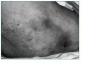
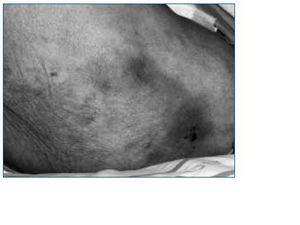
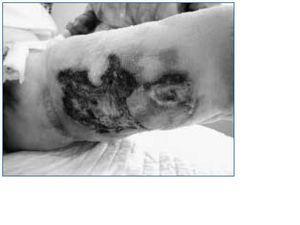
En todas las pacientes las lesiones comenzaron como nódulos y placas eritemato-violáceas induradas muy dolorosas (fig. 1). En los días siguientes estas lesiones aumentaban de tamaño y se ulceraban, produciendo lesiones necróticas (fig. 2). En 7 de las 8 pacientes estas lesiones presentaban una distribución central característica predominante en zonas de mayor acúmulo adiposo como muslos y abdomen. En una paciente las lesiones aparecieron a nivel distal afectando miembro inferior izquierdo.
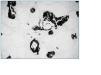
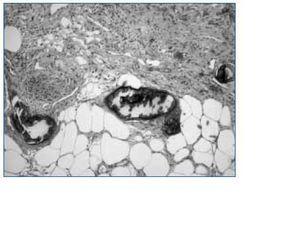
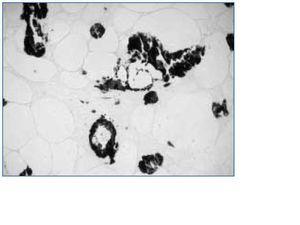
A todas las pacientes, se les realizó biopsia cutánea. Las biopsias mostraron los cambios característicos de la calcifilaxia, como son depósito de calcio a nivel de arteriolas y pequeños vasos asociado con fibrosis endovascular (figs. 3 y 4). Las lesiones mostraban necrosis cutánea a distintos niveles (epidérmico, dérmico e hipodérmico) y en la mayor parte de las pacientes (6/8) se objetivó paniculitis y trombosis de pequeños vasos y arteriolas de la unión dermoepidérmica.
La evolución de las pacientes fue muy mala, 7 (87,5%) de ellas murieron en un tiempo medio de 51 ± 21 días desde la aparición de las lesiones, como consecuencia de una sepsis de origen cutáneo. En 5 pacientes, se realizó exéresis quirúrgica o desbridamiento de las lesiones, sin que esto modificara la mala evolución. También se suspendieron en el momento del diagnóstico los suplementos de carbonato cálcico y calcitriol, se sustituyó la warfarina por heparinas de bajo peso molecular (HBPM) y se aumentó el ritmo de diálisis a 6 sesiones/semana de 3 h a 3,5 h/sesión). En una paciente se realizó tratamiento con bifosfonatos (etidronato sódico 200 mg/día), que se suspendió al no objetivarse mejoría del cuadro a los 10 días de tratamiento.
Solo en una paciente que tras el cambio de tratamiento con HBPM, HD diaria y la suspensión de los análogos de la vitamina D las lesiones cutáneas retrocedieron hasta la curación. Esta paciente presentaba obesidad con un IMC de 33 kg/m-2, DM tipo 2, estaba en tratamiento con warfarina y presentaba alterados los parámetros de inflamación con un PCR 6,4 y albúmina 2,5 mg/dl.
DISCUSIÓN
Las alteraciones del metabolismo calcio-fósforo son la base para el desarrollo de calcificaciones vasculares patológicas y calcifilaxis. Pero a pesar de que casi todos los pacientes con ERCT presentan estas alteraciones es excepcional el desarrollo de paniculitis calcificante. El objetivo de este estudio es caracterizar al grupo de pacientes que desarrollan calcifilaxis e identificar posibles factores de riesgo para el desarrollo de esta enfermedad.
Todas las pacientes estudiadas presentaban unas características comunes, todas eran mujeres, caucásicas, obesas, cumplían criterios de síndrome metabólico y tras el tratamiento con hemodiálisis, presentaban niveles bajos de PA. El predominio de esta enfermedad en el sexo femenino y raza caucásica ya está descrito en otros estudios4.
La relación entre la obesidad, asociada a la presencia de diabetes mellitus y síndrome metabólico5 y la calcifilaxia no está clara, pero parece que está propiciada por el aumento del tejido adiposo subcutáneo y el compromiso de su circulación. En la obesidad aumenta el compartimento subcutáneo por incremento del tejido adiposo a ese nivel. La expansión de este compartimento somete a un aumento de tensión a los septos fibroelásticos que lo atraviesan llevando los vasos sanguíneos que irrigan la piel y tejido subcutáneo. Este sistema vascular de la piel es de baja presión. El aumento de tensión favorece la tracción de los septos fibroelásticos y de los vasos favoreciendo por un lado la calcificación vascular y por otro, lado este aumento de resistencia vascular disminuye el flujo local6. Si a los efectos de la obesidad sobre el compromiso de la circulación cutánea le sumamos una disminución de la PA, tal como ocurrió en las pacientes estudiadas tras el inicio del tratamiento con hemodiálisis, se produce una hipoperfusión del tejido subcutáneo que favorece la isquemia de la piel. Este efecto es más llamativo cuando existe calcificación vascular (como ocurre en muchos pacientes con ERCT) ya que los vasos calcificados no pueden dilatarse para incrementar el flujo sanguíneo como respuesta a la hipoperfusión por hipotensión. Este mecanismo puede ser el desencadenante de la calcifilaxia en las pacientes de nuestro estudio, todas obesas e hipertensas mal controladas hasta iniciar el tratamiento con hemodiálisis. Con esta técnica al corregir la sobrecarga de volumen causante de la HTA se produce una depleción del volumen intravascular, que compromete la perfusión fundamentalmente en sistemas de baja presión o con calcificación vascular7. La mayoría de las pacientes presentó las lesiones a nivel proximal, en zonas con gran acúmulo graso como abdomen y muslos, lo que apoya esta teoría8.
La presentación clínica de la enfermedad fue similar en todas las pacientes, con aparición de nódulos y placas eritemato-violáceas en muslos y abdomen, muy dolorosas, que evolucionaban rápidamente con ulceración y necrosis. Esta forma de presentación central se ha relacionado con una mayor prevalancia de Diabetes Mellitus9 y obesidad10. En un trabajo de Braden11 y cols. destacan un IMC aumentado en pacientes con calcifilaxia central frente a los pacientes con afectación distal (38 kg/m2 vs 29,3 kg/m2; P < 0,005).
Otro factor que puede favorecer el desarrollo de esta enfermedad es el tratamiento con anticogulantes cumarínicos como la warfarina, que favorece la calcificación vascular a través de la inhibición de la γ carboxilación vitamina K dependiente de la proteína de matriz Gla12 (proteína extracelular que inhibe la calcificación vascular y promueve la formación ósea). En nuestras pacientes había una alta prevalencia de tratamiento con warfarina (6/8 recibían este tratamiento por distintas causas), lo que pudo agravar la calcificación vascular y favorecer la aparición de la enfermedad.
Las alteraciones del metabolismo calcio-fósforo son menos importantes en los pacientes con lesiones proximales, que en los que tienen afectación distal. Nuestras pacientes no presentaban alteraciones severas del metabolismo calcio-fósforo, todas presentaban un producto calcioxfósforo bien controlado y solo 3 presentaban un hiperparatiroidismo severo (PTH > 1.000 pg/ml). Esto sugiere que las alteraciones del metabolismo calcio-fósforo son un factor importante de la calcificación vascular de los pacientes con ERCT, pero no son el factor determinante para el desarrollo de paniculitis calcificante.
La calcifilaxia con afectación predominantemente central se ha relacionado con un peor pronóstico y una mayor mortalidad que la distal4,8.
En la histología de la lesiones, se confirmó en todas las pacientes los cambios característicos de la calcifilaxis ya descritos en la literatura, tales como la calcificación de pequeños vasos e hipertrofia endovascular asociado con paniculitis y trombosis13.
Actualmente no existe una terapia estándar o universal para el tratamiento de la calcifilaxis. La paratiroidectomía en pacientes que desarrollan calcifilaxia y presentan un hiperparatiroidismo severo puede tener beneficios14, pero su utilidad es controvertida, ya que en muchos estudios parece no modificar el pronóstico de la enfermedad15. El desbridamiento quirúrgico o exéresis de la lesiones ha mostrado beneficio en algunas series16, pero en las pacientes de nuestro estudio la intervención quirúrgica no alteró la mala evolución. En la actualidad se recomienda suspender el tratamiento con suplementos de calcio y vitamina D, aumentar la frecuencia de las diálisis a 5-6 sesiones semanales y disminuir la concentración de calcio del baño de diálisis a 1,5-1 mEq/L17, pero estas medidas estabilizan las lesiones en un pequeño número de pacientes. También se han empleado medidas encaminadas a mejorar la hipoxia tisular como el tratamiento con oxígeno hiperbárico o el tratamiento con tiosulfato de sodio18 (antioxidante capaz de unirse a la enzima óxido nítrico sintetasa, además de actuar como quelante del calcio). Ultimamente hay descritos en la literatura, casos de pacientes tratados con bifosfonatos, en los cuales se objetivó regresión de las lesiones tras comenzar tratamiento con etidronato sódico19. Nosotros empleamos este tratamiento en una de nuestras pacientes sin objetivar mejoría de las lesiones ni aumento en la supervivencia. También hay casos tratados recientemente con cinacalcet20 y buena evolución, pero aun falta experiencia con este tipo de fármacos en el tratamiento de calcifilaxis en la actualidad.
A pesar de los tratamientos actuales, el pronóstico de esta enfermedad continua siendo muy malo con una mortalidad entre el 60-80%. La causa más frecuente de la muerte es la sepsis de origen cutáneo, como ocurrió el 87,5% de muestras pacientes.
En resumen, la calcifilaxis es una enfermedad con muy mal pronóstico y elevada mortalidad, sin un tratamiento específico con eficacia demostrada en la actualidad. El sexo femenino, la obesidad asociada a diabetes y síndrome metabólico, el tratamiento anticoagulante y el excesivo control de la presión arterial al inicio del tratamiento con HD pueden favorecer su aparición incluso en ausencia de alteraciones relevantes del metabolismo mineral. Debido a la epidemia actual de DM, obesidad y síndrome metabólico, es de esperar que el número de pacientes en HD y calcifilaxis vaya en aumento. En estos pacientes con obesidad, DM y síndrome metabólico hay que evitar la hipotensión asociada a la HD ya que puede ser un factor que puede favorecer la isquemia del tejido adiposo subcutáneo.
Tabla 1.
Figura 1.
Figura 2.
Figura 3.
Figura 4.