El trasplante renal (TR) debe posponerse en aquellas personas con procesos bacterianos, fúngicos, virales y parasitarios activos, ya que estos deben ser tratados y resueltos previamente. El objetivo de este estudio es presentar el circuito de cribado puesto en marcha desde la consulta de nefrología y describir la prevalencia de infecciones tropicales e importadas en candidatos a TR nacidos o procedentes de áreas endémicas.
Materiales y métodosEstudio descriptivo de corte transversal, llevado a cabo en el año 2021. Se recogieron variables sociodemográficas, clínicas, datos serológicos de infecciones generales y pruebas específicas de enfermedades infecciosas tropicales. Se realizó un análisis descriptivo de los datos.
ResultadosSe incluyeron 67 candidatos a TR procedentes de América Latina (32,8%), África del Norte (22,4%), África Subsahariana (14,9%) y Asia (29,9%). El 68,7% eran varones y la edad media fue de 48,9±13,5 años. Tras los estudios general y especifico, se derivaron 42 (62,7%) pacientes al servicio de enfermedades infecciosas para completar este estudio o indicar tratamiento. El 35,8% de los pacientes presentaban eosinofilia, detectando en un caso parásitos en heces en el momento del estudio. La serología para estrongiloidiasis resultó positiva en 18 (26,9%) casos, mientras que apenas se detectaron serologías positivas para otras infecciones tropicales. Un 34,3% de pacientes presentaba infección tuberculosa latente.
ConclusionesLa prevalencia de infecciones tropicales e importadas en personas migrantes candidatas a TR fue baja, exceptuando la estrongiloidiasis y la infección tuberculosa latente. Su detección y tratamiento son imprescindibles para evitar complicaciones graves en el posTR. Para ello, la puesta en marcha de un programa de cribado interdisciplinar desde la consulta de acceso al TR es factible, necesaria y útil.
Kidney transplantation (KT) should be postponed in those people with active bacterial, fungal, viral and parasitic processes, since these must be treated and resolved previously. The objective of this study is to present the screening circuit implemented by the Nephrology clinic and describe the prevalence of tropical and imported infections in KT candidates born or coming from endemic areas.
Materials and methodsDescriptive cross-sectional study, carried out in 2021. Sociodemographic and clinical variables, serological data of general infections and specific tests of tropical infectious diseases were collected. A descriptive analysis of the data was carried out.
ResultsSixty seven TR candidates from Latin America (32.8%), North Africa (22.4%), Sub-Saharan Africa (14.9%) and Asia (29.9%) were included. 68.7% were men and the mean age was 48.9±13.5 years. After the general and specific studies, 42 (62.7%) patients were referred to the Infectious Diseases Service to complete this study or indicate treatment. 35.8% of the patients had eosinophilia, and in one case parasites were detected in feces at the time of the study. Serology for strongyloidiasis was positive in 18 (26.9%) cases, while positive serology for other tropical infections was hardly detected. 34.3% of patients had latent tuberculosis infection.
ConclusionsThe prevalence of tropical and imported infections in migrant candidates for RT was low, except for strongyloidiasis and latent tuberculosis infection. Its detection and treatment are essential to avoid serious complications in post-TR. To this end, the implementation of an interdisciplinary screening program from the KT access consultation is feasible, necessary and useful.
A 1 de enero de 2022 residían en España 5.417.883 extranjeros; la cifra se ha triplicado en los últimos 20 años. Marruecos es el país de origen más frecuente y Latinoamérica el área geográfica de procedencia de más de un millón de ellos1,2.
El riesgo de enfermedad renal es mayor entre algunas minorías poblacionales, debido a una mayor prevalencia de factores de riesgo cardiovascular y a un menor acceso a los recursos sanitarios3. Según datos del Registre de Malalts Renals de Catalunya (RMRC), el 11,7% de los pacientes que en 2021 iniciaron terapia renal sustitutiva habían nacido fuera de España. Durante los 9 primeros meses de 2022, el 19% de las personas incluidas en lista de espera de trasplante renal (TR) en Cataluña provenían de otros países. Marruecos fue, en ambos casos, el país de origen más frecuente (datos aportados por el RMRC). La adecuada atención a esta población, incluyendo la patología infecciosa endémica de sus países de origen, es fundamental para la correcta valoración del candidato a TR y de los resultados posTR.
En el marco de los objetivos de desarrollo sostenible, la Organización Mundial de la Salud (OMS) ha desarrollado un plan estructurado para hacer frente a las enfermedades tropicales desatendidas (ETD)4. Estas son 20 enfermedades prevalentes en áreas tropicales y afectan a más de mil millones de personas en contextos socioeconómicos empobrecidos4. Los agentes causales son diferentes patógenos (virus, bacterias, parásitos, hongos o toxinas) y tienen consecuencias devastadoras en el ámbito social, económico, sanitario y para la salud de la población5,6. Actualmente, los procesos de cambio climático, globalización y migración se han relacionado con un aumento en la dispersión de estas enfermedades en territorios previamente no endémicos, como es el caso de España7–9.
La guía internacional KDIGO10 (siglas en inglés de Kidney Disease: Improving Global Outcomes) sobre evaluación y manejo del candidato a TR, recomienda posponer el procedimiento en todas aquellas personas con procesos bacterianos, fúngicos, virales y parasitarios activos, ya que estos deben ser tratados y resueltos antes del TR. Además, las personas con riesgo de haber estado en contacto con ETD, por haber nacido o vivido en una zona endémica, han de ser estudiadas para descartar infecciones crónicas potencialmente tratables10.
Las ETD en la población trasplantada renal se han reportado con mayor prevalencia en zonas como Brasil, Argentina, México, India, China y África (en general), debido a su localización geográfica, la presencia endémica de ETD y las peculiaridades en los sistemas de salud, vigilancia y notificación de enfermedades11. Sin embargo, los flujos migratorios actuales y la globalización, obligan a la realización de un despistaje de ETD en el estudio del candidato a TR de origen extranjero7,12. La importancia que tiene este cribado se relaciona directamente con la disminución de complicaciones infecciosas y de la mortalidad después del TR11–13. Sin embargo, la formación sanitaria en salud internacional es limitada14, lo que puede llevar a un infra-diagnóstico de estas enfermedades en entornos no endémicos15,16. Aunque existen especialistas en enfermedades tropicales en muchos centros sanitarios, no todos cuentan con un servicio específico que pueda realizar el estudio dirigido de estos pacientes atendiendo a su país de origen.
El objetivo principal de este estudio es presentar el circuito de cribado puesto en marcha desde la consulta de acceso al TR y utilizado en este contexto, así como describir la casuística de infecciones tropicales e importadas más prevalentes en nuestro medio en personas migrantes candidatas a TR.
Material y métodosDiseño del estudioEstudio descriptivo de corte transversal. La investigación presentada cumple con las directrices para la comunicación de estudios observacionales de la declaración STROBE (siglas en inglés de Strengthening the Reporting of Observational studies in Epidemiology)17.
Ámbito del estudio y puesta en marcha de un programa de cribado de ETDEl estudio se realizó en un hospital universitario de tercer nivel. En este centro, se realizan más de 100 procedimientos de TR anuales, lo que implica valorar anualmente a más de 500 personas en situación de acceso al TR (activos en lista, en estudio, en exclusión temporal, etc.)18.
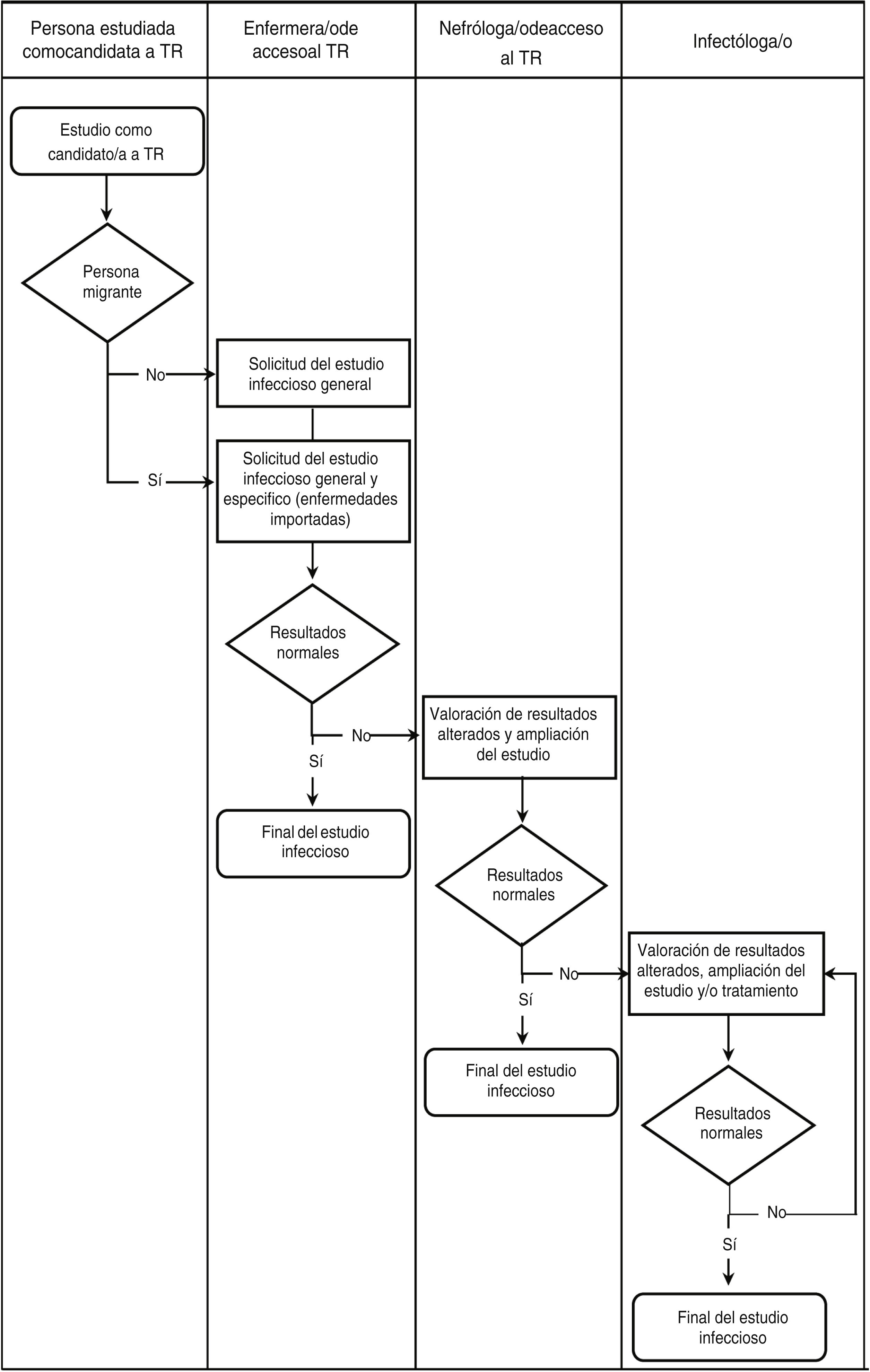
La evaluación médica y quirúrgica del candidato es competencia de la nefróloga y urólogo referentes. La gestión y optimización del proceso es responsabilidad de la enfermera de acceso al TR. Estas tres figuras profesionales valoran la idoneidad del candidato a recibir un TR, contemplando todas sus esferas. Además, en este proceso de evaluación intervienen otros miembros del equipo interdisciplinar, en función de las necesidades del candidato a TR: psicóloga, cardióloga, anestesista, neumóloga, nutricionista, infectóloga, trabajadora social, etc. Sus actuaciones y los circuitos de derivación están recogidas en los protocolos del servicio, siguiendo las recomendaciones establecidas en las guías de práctica clínica internacionales de referencia10.
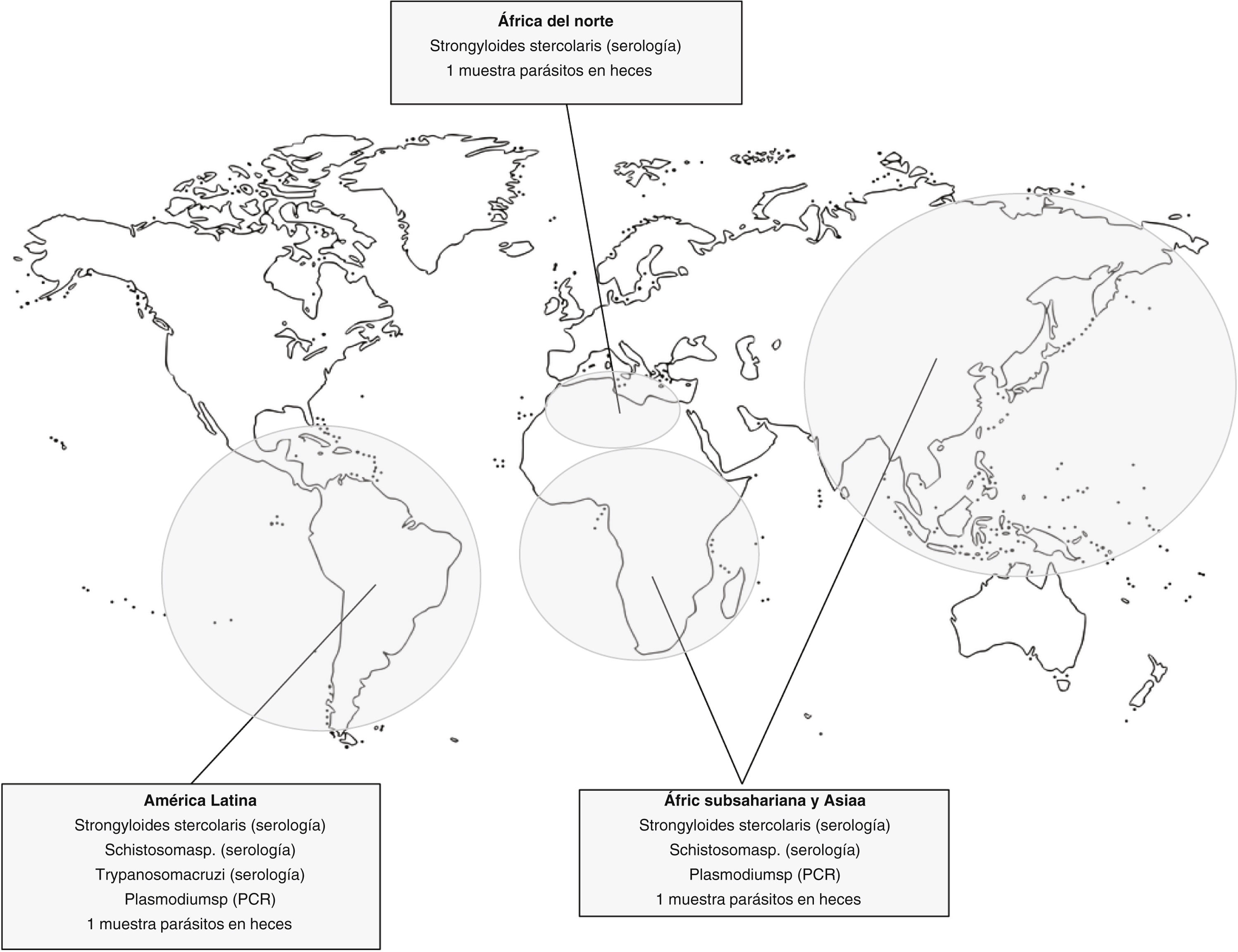
En septiembre de 2019 se actualizó el protocolo sobre el cribado de infecciones tropicales en candidatos a TR en colaboración con el servicio de enfermedades infecciosas. En él se detallan las exploraciones complementarias que se deben realizar en función del origen geográfico del paciente y en base a la bibliografía de referencia19–21. Se consideraron solo las ETD más prevalentes en nuestro medio (fig. 1). Es responsabilidad de la enfermera una primera anamnesis y la solicitud de las pruebas pertinentes y, de la nefróloga, la valoración de los resultados y la derivación a la infectóloga, si así lo precisa el candidato (fig. 2). Este protocolo se aplica en personas migrantes que acceden por primera vez al programa de TR. Además, deberá considerarse la reevaluación del candidato si transcurre mucho tiempo en lista de espera o si se producen viajes a zonas endémicas.
Propuesta de protocolo de cribado de enfermedades importadas en candidatos migrantes a trasplante renal según procedencia.
*Tras el protocolo inicial, se ha sustituido el cribado de Plasmodium sp. mediante serología y frotis de sangre periférica por test de PCR, con mejor sensibilidad para su detección.
**Además, tras el estudio inicial, se han eliminado del cribado las pruebas para HTLV I-II, Histoplasma capsulatum y Entamoeba histolytica.
**Para la detección de parásitos en heces, se recomienda el análisis de la muestra en fresco.
Abreviaciones: HTLV I-II, virus linfotrópicos de células T humanas tipo I y II.
Se incluyó en el estudio a todas las personas nacidas en América Latina, África del Norte, África Subsahariana o Asia que estaban en lista de espera para TR o que accedieron a ella durante 2021.
Variables y recogida de datosA través de la historia clínica informatizada del centro de referencia, se registraron las siguientes variables:
- a)
Variables sociodemográficas: edad; sexo; índice de masa corporal (IMC); zona de procedencia; tiempo desde su llegada a España; tiempo de estudio para inclusión en lista; uso de la lengua; apoyo social y situación socioeconómica;
- b)
Variables clínicas: hipertensión arterial (HTA); diabetes mellitus (DM); insuficiencia cardíaca; cardiopatía isquémica; vasculopatía periférica; vasculopatía cerebral; enfermedad pulmonar obstructiva crónica; etiología de la enfermedad renal; modalidad de tratamiento renal sustitutivo (TRS); TR previo y sintomatología propia de enfermedades infecciosas importadas;
- c)
Variables del despistaje infeccioso:
c.1) Serologías de enfermedades infecciosas generales: virus de la hepatitis A; antígeno de superficie de la hepatitis B; anticuerpo contra el antígeno de superficie del virus de la hepatitis B; anticuerpo core aislado contra el virus de la hepatitis B; anticuerpo contra el virus de la hepatitis C; virus de inmunodeficiencia humana; citomegalovirus; virus de la parotiditis; virus de la rubéola; virus de la varicela; virus Epstein-Barr; virus del sarampión; interferon-gamma release assay (IGRA) para tuberculosis;
c.2) Estudio específico de enfermedades infecciosas tropicales (fig. 1): Antígeno y frotis de sangre periférica (FSP) para estudio de parásitos en sangre; estudio de parásitos en heces recogidos mediante sistema de concentración; serología de Strongyloides stercoralis, virus linfotrópicos de células T humanas tipo I y II; Entamoeba histolytica; Plasmodium; Histoplasma capsulatum; Trypanosoma cruzi y Schistosoma sp;
c.3) Presencia de eosinofilia en el hemograma.
AnálisisSe realizó un análisis descriptivo de las variables estudiadas, mostrando las frecuencias absolutas y relativas para las variables cualitativas, media y desviación estándar para las cuantitativas en caso de seguir una distribución normal, y mediana y rango intercuartílico en caso de distribución no normal. Los resultados se analizaron con el programa IBM SPSS® statistics versión 26 (IBM Corporation).
Consideraciones éticasEste artículo se basa en los principios básicos que guían la atención y la investigación en el ámbito sociosanitario recogidos en la Declaración de Helsinki22. De acuerdo con la Ley Orgánica 3/2018, de 5 de diciembre, sobre protección de datos personales y garantía de los derechos digitales23 y la Regulación Europea 2016/679 en protección de datos24, se ha garantizado el anonimato y la confidencialidad, evitando registrar datos de identificación personal. El Comité de Ética de Investigación del Parc de Salut Mar aprobó este estudio 2020/9418/I.
ResultadosSe han recogido datos de 67 candidatos a TR procedentes de América Latina (32,8%), África del Norte (22,4%), África Subsahariana (14,9%) y Asia (29,9%). Esta muestra correspondió al 38,5% del total de personas incluidas en la lista de espera para TR del centro analizado durante 2021.
Las variables sociodemográficas y clínicas se describen en la tabla 1. La edad media fue de 48,9±13,5 años y el 68,7% eran varones. La mayoría de los pacientes incluidos no tenía dificultad en el uso de la lengua española (68,7%) y contaba con apoyo social por parte de amigos o familiares (97%), siendo mayoritariamente autónomos a nivel socioeconómico (67,2%). No obstante, casi un tercio de los pacientes presentaban dificultades con el idioma o a nivel socioeconómico, y fueron derivados a trabajo social del centro de referencia o del centro de atención primaria asignado, para valorar sus necesidades individuales.
Características sociodemográficas y clínicas de las personas candidatas a trasplante renal analizadas (n=67)
| Características sociodemográficas | |
| Edad (media; DE) años | 48,9±13,5 |
| Sexo (n; %) | |
| Varón | 46 (68,7%) |
| Mujer | 21 (31,3%) |
| Zona de procedencia (n; %) | |
| América Latina | 22 (32,8%) |
| África del Norte | 15 (22,4%) |
| África Subsahariana | 10 (14,9%) |
| Asia | 20 (29,9%) |
| Tiempo desde su llegada a España (mediana; RIQ) años | 18 [13-22] |
| Tiempo de estudio para inclusión en lista (mediana; RIQ) meses | 4,5 [2,2-9] |
| Uso de la lengua (n; %) | |
| Sin dificultad | 46 (68,7%) |
| Barrera idiomática parcial | 9 (13.4%) |
| Barrera idiomática total | 12 (17,9%) |
| Apoyo social (n; %) | |
| Ninguno | 2 (3%) |
| Amigos | 16 (23,9%) |
| Familiares | 49 (73,1%) |
| Situación socioeconómica (n; %) | |
| Autónomo | 45 (67,2%) |
| Apoyo familiar/amigos | 13 (19,4%) |
| Dependiente de recursos sociales | 9 (13,4%) |
| Características clínicas | |
| Índice de masa corporal (media; DE) Kg/m2 | 26,2±5,7 |
| Hipertensión arterial (n; %) | 62 (92,5%) |
| Diabetes mellitus (n; %) | 24 (35,8%) |
| Insuficiencia cardíaca (n; %) | 7 (10,4%) |
| Cardiopatía isquémica (n; %) | 12 (17,9%) |
| Vasculopatía periférica (n; %) | 3 (4,5%) |
| Vasculopatía cerebral (n; %) | 3 (4,5%) |
| Enfermedad pulmonar obstructiva crónica (n; %) | 1 (1,5%) |
| Etiología de la enfermedad renal (n; %) | |
| Nefroangioesclerosis | 3 (4,5%) |
| Nefropatía diabética | 12 (17,9%) |
| Enfermedad glomerular | 11 (16,4%) |
| Intersticial | 3 (4,5%) |
| Poliquistosis | 6 (9%) |
| Otras | 2 (3%) |
| No filiada | 30 (44,8%) |
| Modalidad de tratamiento renal sustitutivo (n; %) | |
| Pre-tratamiento renal sustitutivo | 10 (14,9%) |
| Hemodiálisis | 48 (71,6%) |
| Diálisis peritoneal | 9 (13,4%) |
| Trasplante renal previo (n; %) | 12 (17,9%) |
DE: desviación estándar; RIQ: rango intercuartílico.
El cribado general de enfermedades infecciosas de esta población se detalla en la tabla 2. La mayoría de los pacientes incluidos estaban correctamente inmunizados, de manera natural o mediante vacunación, frente a los virus comunes. A pesar de esto, se detectó un 44,8% de pacientes no inmunizados o no respondedores a la vacuna frente al virus de la hepatitis B. El 34,3% (n=23) de los pacientes fueron diagnosticados de infección tuberculosa latente (ITL) mediante una prueba de IGRA (Quantiferon® TB Gold plus) positiva y fueron derivados al servicio de enfermedades infecciosas. Según el riesgo de reactivación y el momento del diagnóstico, se indicó tratamiento específico con isoniazida por 6 meses durante el tiempo en lista de espera (preTR, n=8) o durante el periTR (n=15, pacientes que estaban en situación de prediálisis en el momento de la evaluación). Durante el tiempo de estudio, 6 de estos pacientes recibieron un injerto renal tras una media de 2,3 años en lista de espera (3 se habían tratado preTR —y uno de ellos además recibió un refuerzo con isonizada durante 3 meses posTR— y tres se trataron periTR). Los pacientes con indicación de tratamiento periTR que no se trasplantaron durante el periodo de estudio permanecieron sin tratamiento hasta el inicio de diálisis (tabla 3).
Cribado general de enfermedades infecciosas en los candidatos a trasplante renal (n=67)
| Ac anti-VHA (positivo, n; %) | 41 (61,2%) |
| Ag HBs (positivo, n; %) | 0 (0%) |
| Ac anti-HBs (positivo, n; %) | 37 (55,2%) |
| Ac anti-HBc (positivo, n; %) | 14 (20,9%) |
| Inmunización VHB | |
| No inmunizado | 6 (9%) |
| No respondedor | 24 (35,8%) |
| Inmunizado | 37 (55,2%) |
| Ac anti VHC (positivo, n; %) | 5 (7,5%) |
| Tratamiento VHC | 5 (7,5%) |
| Sí, interferón + ribavirina | 3 (60%) |
| Sí, nuevos antivirales | 2 (40%) |
| VIH (positivo, n; %) | 3 (4,5%) |
| CMV (IgG) (positivo, n; %) | 64 (95,5%) |
| Parotiditis (IgG) (positiva, n; %) | 47 (70,1%) |
| Rubéola (IgG) (positiva, n; %) | 49 (73,1%) |
| Varicela (IgG) ((positiva, n; %) | 52 (77,6%) |
| Epstein-Barr (IgG) (positivo, n; %) | 51 (76,1%) |
| Sarampión (IgG) (positivo, n; %) | 51 (76,1%) |
| IGRA TBC (positivo, n; %) | 23 (34,3%) |
Ac anti-HBc: anticuerpo core aislado contra el virus de la hepatitis B; Ac anti-HBs: anticuerpo contra el antígeno de superficie del virus de la hepatitis B; Ac anti-VHC: anticuerpo core aislado contra el virus de la hepatitis C; Ag HBs: antígeno de superficie de la hepatitis B; CMV: citomegalovirus; IgG: inmunoglobulina G; IGRA: Interferon-Gamma Release Assay; TBC: tuberculosis; TR: trasplante renal; VHA: virus de la hepatitis A; VHB: virus de la hepatitis B; VHC: virus de la hepatitis C; VIH: virus de inmunodeficiencia humana.
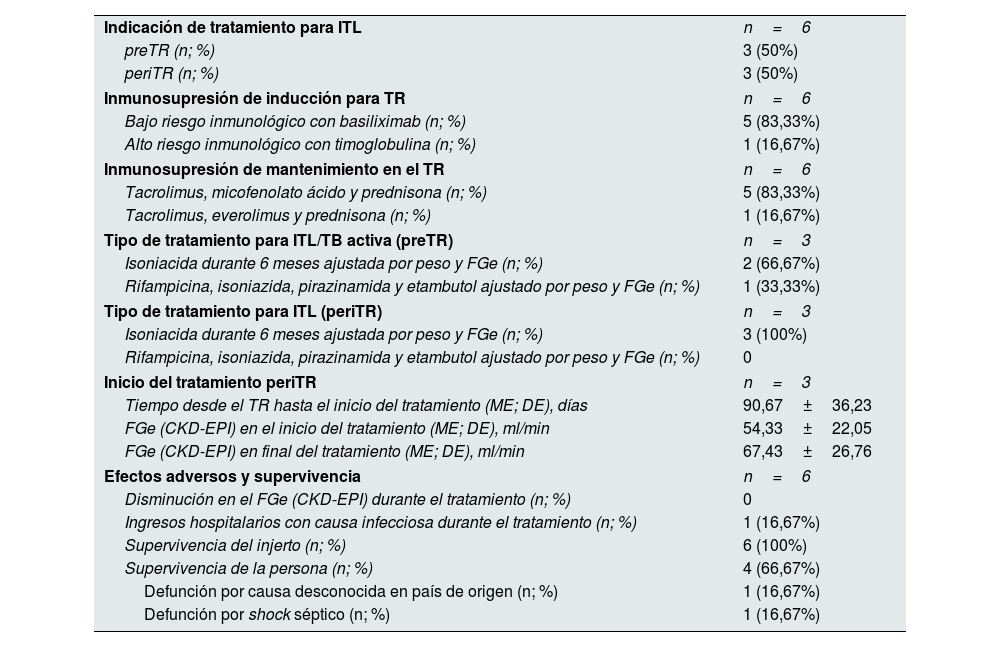
Tratamiento para la infección tuberculosa latente en la muestra que se trasplantó durante el tiempo de estudio (n=6)
| Indicación de tratamiento para ITL | n=6 |
| preTR (n; %) | 3 (50%) |
| periTR (n; %) | 3 (50%) |
| Inmunosupresión de inducción para TR | n=6 |
| Bajo riesgo inmunológico con basiliximab (n; %) | 5 (83,33%) |
| Alto riesgo inmunológico con timoglobulina (n; %) | 1 (16,67%) |
| Inmunosupresión de mantenimiento en el TR | n=6 |
| Tacrolimus, micofenolato ácido y prednisona (n; %) | 5 (83,33%) |
| Tacrolimus, everolimus y prednisona (n; %) | 1 (16,67%) |
| Tipo de tratamiento para ITL/TB activa (preTR) | n=3 |
| Isoniacida durante 6 meses ajustada por peso y FGe (n; %) | 2 (66,67%) |
| Rifampicina, isoniazida, pirazinamida y etambutol ajustado por peso y FGe (n; %) | 1 (33,33%) |
| Tipo de tratamiento para ITL (periTR) | n=3 |
| Isoniacida durante 6 meses ajustada por peso y FGe (n; %) | 3 (100%) |
| Rifampicina, isoniazida, pirazinamida y etambutol ajustado por peso y FGe (n; %) | 0 |
| Inicio del tratamiento periTR | n=3 |
| Tiempo desde el TR hasta el inicio del tratamiento (ME; DE), días | 90,67±36,23 |
| FGe (CKD-EPI) en el inicio del tratamiento (ME; DE), ml/min | 54,33±22,05 |
| FGe (CKD-EPI) en final del tratamiento (ME; DE), ml/min | 67,43±26,76 |
| Efectos adversos y supervivencia | n=6 |
| Disminución en el FGe (CKD-EPI) durante el tratamiento (n; %) | 0 |
| Ingresos hospitalarios con causa infecciosa durante el tratamiento (n; %) | 1 (16,67%) |
| Supervivencia del injerto (n; %) | 6 (100%) |
| Supervivencia de la persona (n; %) | 4 (66,67%) |
| Defunción por causa desconocida en país de origen (n; %) | 1 (16,67%) |
| Defunción por shock séptico (n; %) | 1 (16,67%) |
DE: desviación estándar; FGe: filtrado glomerular estimado; IGRA: Interferon-Gamma Release Assay; ITL: infección tuberculosa latente; ME: media; TR: trasplante renal.
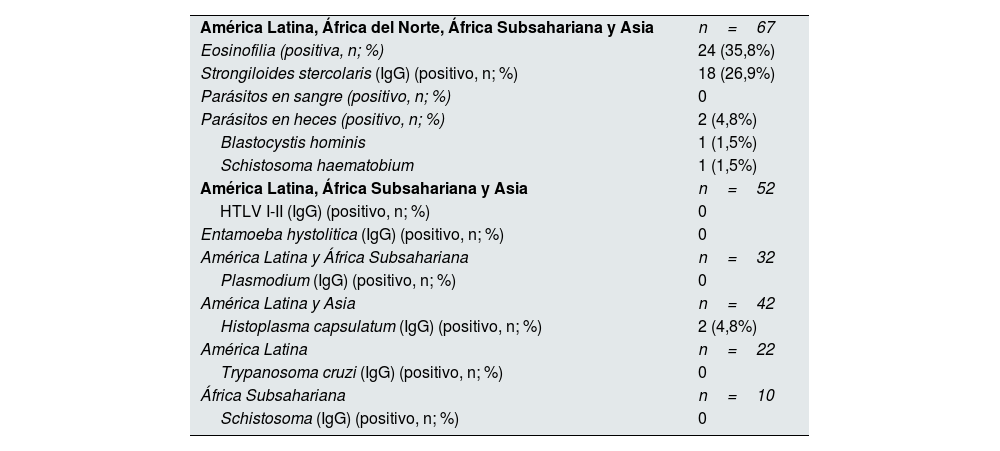
El cribado especifico de enfermedades tropicales, acorde con la procedencia de la persona, se presenta en la tabla 4. El 35,8% de la cohorte (n=24) presentaba eosinofilia y precisó derivación a enfermedades infecciosas para ampliación de estudio. De estos pacientes, 2 pacientes tenían historia de parasitosis previa y ninguno de ellos presentaba sintomatología relacionada con infección parasitaria en el momento del estudio. En 4 pacientes la eosinofilia se debía a fenómenos alérgicos no motivados por coinfección por parásitos; en 6 pacientes no se encontró la causa de la eosinofilia mediante el estudio serológico y copro-parasitológico, por lo que se administró tratamiento empírico triple con ivermectina 200μg/kg/día/por 2 días, albendazol 400mg/24h/por 5 días y praziquantel 40mg/kg/en 2 dosis, según las recomendaciones de la Sociedad Española de Medicina Tropical y Salud Internacional (SEMTSI)22. En 14 pacientes la eosinofilia se asoció al hallazgo de Strongyloides; y en un paciente senegalés se detectó Schistosoma haematobium en heces. En total, un 26,9% de los candidatos a TR presentaron serología positiva a estrongiloidiasis y recibieron tratamiento antiparasitario con ivermectina.
Cribado de enfermedades tropicales e importadas en candidatos a TR procedentes de otras áreas geográficas (n=67)
| América Latina, África del Norte, África Subsahariana y Asia | n=67 |
| Eosinofilia (positiva, n; %) | 24 (35,8%) |
| Strongiloides stercolaris (IgG) (positivo, n; %) | 18 (26,9%) |
| Parásitos en sangre (positivo, n; %) | 0 |
| Parásitos en heces (positivo, n; %) | 2 (4,8%) |
| Blastocystis hominis | 1 (1,5%) |
| Schistosoma haematobium | 1 (1,5%) |
| América Latina, África Subsahariana y Asia | n=52 |
| HTLV I-II (IgG) (positivo, n; %) | 0 |
| Entamoeba hystolitica (IgG) (positivo, n; %) | 0 |
| América Latina y África Subsahariana | n=32 |
| Plasmodium (IgG) (positivo, n; %) | 0 |
| América Latina y Asia | n=42 |
| Histoplasma capsulatum (IgG) (positivo, n; %) | 2 (4,8%) |
| América Latina | n=22 |
| Trypanosoma cruzi (IgG) (positivo, n; %) | 0 |
| África Subsahariana | n=10 |
| Schistosoma (IgG) (positivo, n; %) | 0 |
HTLV I-II: virus linfotrópicos de células T humanas tipo I y II; IgG: inmunoglobulina G,
Globalmente, tras los estudios general y especifico y la valoración clínica por la nefróloga responsable, se derivó a un 62,7% de los candidatos a TR al servicio de enfermedades infecciosas para ampliar este estudio, valorar vacunación, indicar tratamiento farmacológico y/o optimizar tratamiento ya existente (tabla 5). En ningún caso se precisó una reevaluación de las ETD en la muestra incluida por la ausencia de viajes a zonas endémicas.
Tratamientos y actuaciones específicas por parte del servicio de enfermedades infecciosas de los pacientes derivados (n=42)
| Indicación de tratamiento con INH para ITBL (n) | 23 |
| Profilaxis con INH indicada pre-TR (n) | 8 |
| Profilaxis con INH indicada peri-TR (n) | 15 |
| Tratamiento con antiparasitarios (n) | 25 |
| Ivermectina (n) | 18 |
| Ivermectina, albendazol y praziquantel (n) | 6 |
| Praziquantel (n) | 1 |
| Mebendazol (n) | 1 |
| Seguimiento para la optimización del tratamiento del VIH (n) | 2 |
| Vacunación específica (n) | 2 |
IgE: inmunoglobulina E; INH: isoniacida; ITBL: infección tuberculosa latente.
En este estudio se describe la puesta en marcha de un programa de cribado de infecciones tropicales e importadas desde la consulta de acceso al TR y su frecuencia en una cohorte de pacientes migrantes candidatos a TR. Se ha encontrado una alta prevalencia de estrongiloidiasis y de ITL. La prevalencia del resto de infecciones en la población estudiada fue muy baja, aunque, al realizarse el cribado mediante técnicas indirectas, probablemente se ha perdido sensibilidad a la hora de detectar algunas infecciones latentes25,26.
Dado el aumento previsto en la incidencia de infecciones tropicales e importadas en zonas no endémicas11,16,27,28 y las potenciales consecuencias que tendría su infra-diagnóstico en la población candidata a TR10–12, el cribado específico y tratamiento antes del TR es imprescindible. Las infecciones representan la primera causa de muerte en personas trasplantadas en países del trópico y subtrópico y, en los llamados «contextos desarrollados», se sitúan en segunda o tercera posición como causa de muerte del paciente11,29,30. Además, los procesos infecciosos representan el 21% de las causas de hospitalización en población con enfermedad renal crónica, solo por detrás de las causas cardiovasculares31. Las complicaciones que se pueden derivar de la no detección y tratamiento de estas enfermedades pueden ser fatales para la persona que accede a un TR, igual que las consecuencias de una infección de novo posTR10–12.
Respecto al despistaje infeccioso general en candidatos a TR de origen extranjero, encontramos un alto porcentaje con ITL (34,3%). Destaca también que casi la mitad de los pacientes no estaban inmunizados frente a la hepatitis B (44,8%), siendo la mayoría de ellos no respondedores a la vacuna, aunque encontramos seis pacientes que no habían recibido vacunación a pesar de su indicación específica en población con ERC avanzada. De acuerdo con el RMRC, de los pacientes que iniciaron terapia renal sustitutiva en Cataluña en 2020, solo el 60,6% estaban vacunados frente a la hepatitis B (datos aportados por el RMRC).
En cuanto al estudio específico de enfermedades tropicales e importadas, más de un tercio de la cohorte presentaba eosinofilia en el momento del estudio, hallazgo que puede estar relacionado con alguna forma parasitaria activa o latente. En un caso se confirmó una forma parasitaria activa en los resultados del cribado en heces y seis pacientes recibieron tratamiento empírico con antiparasitarios. La eosinofilia en población con enfermedad renal crónica puede estar relacionada con otros diagnósticos o síndromes32 y, por tanto, su valor como cribado de enfermedades tropicales es limitado33. En la cohorte estudiada la mayoría de estas eosinofilias correspondían al hallazgo de serología positiva a Strongyloides. Se ha descrito que solo el 50% de los pacientes con Strongyloides presentan eosinofilia, aunque su valor predictivo positivo en esta enfermedad y otras helmintiasis es alto21.
El Strongyloides stercoralis es un helminto que afecta al 10-60% de la población de zonas tropicales y subtropicales28. En España, se cuestiona si ya es una enfermedad endémica34, y se ha comunicado una prevalencia en torno al 10% a nivel hospitalario en población proveniente de África y América Latina35. En el caso de candidatos a TR que van a ser sometidos a inmunosupresión, la infección por este parásito puede tener consecuencias fatales, ya que puede entrar en alta replicación y desarrollar el llamado «síndrome de hiperinfestación» o diseminarse a otros órganos vitales, causando una elevada mortalidad (derivada de bacteriemias por bacilos GRAM negativos, el síndrome de Loeffler, la meningitis bacteriana secundaria, la colitis grave, entre otras). Esto afecta especialmente a pacientes que reciben inmunosupresores, incluidos los corticoides36. Además, el ciclo vital del parásito permite ciclos de autoinfeccción, por lo que el contagio pudo ocurrir más de 30 años atrás34. El cribado y el adecuado tratamiento preTR de la población en riesgo es fundamental para minimizar el impacto negativo del tratamiento inmunosupresor.
Por otro lado, en nuestra cohorte, no encontramos otras formas parasitarias como Plasmodium, Entamoeba o Trypanosoma cruzi. Sin embargo, la infección parasitaria por Plasmodium es la más prevalente a nivel mundial, afectando a más de 228 millones de personas y siendo la causa de muerte de 405 mil personas anualmente en 108 países del mundo21,37. Probablemente no se detectaron casos porque el paludismo se descartó únicamente con antígeno y FSP, pruebas de baja sensibilidad en pacientes con infección subaguda/crónica, siendo la prueba ideal para estos pacientes la realización de PCR de Plasmodium sp. para aumentar la sensibilidad26. La Entamoeba es la segunda causa de muerte debida a una infección por protozoos a nivel mundial28, y la enfermedad de Chagas tiene una prevalencia de 8-10 millones de personas en 21 países de América Latina38,39, aunque tampoco encontramos casos en la cohorte analizada. Sí detectamos un caso de esquistosomiasis en un paciente proveniente de Senegal. La prevalencia de este parásito es moderada/alta en África subsahariana, alcanzando a más del 50% de la población de países como Sierra Leona, Ghana, Tanzania, Mozambique o Madagascar28.
Aunque el hongo causante de la histoplasmosis no es de cribado recomendado preTR por su baja incidencia después del TR, en este estudio se identificaron 2 casos de pacientes con IgG positiva.
Hay que tener en cuenta que la sensibilidad de las técnicas serológicas en pacientes con ERC puede verse comprometida por un estado de inmunodepresión basal asociado a la propia enfermedad. Por eso es fundamental: 1) realizar un cribado precoz en este grupo de pacientes (en la fase ERC avanzada), antes de que el estado de inmunosupresión farmacológica comprometa aún más la validez de las técnicas disponibles, y 2) utilizar técnicas más sensibles como la PCR o el estudio directo de heces26.
Los pacientes que reciben un TR pueden desarrollar una infección tropical o importada a través de distintas vías: 1) mediante la reactivación de una infección latente adquirida antes del TR, 2) por la transmisión de la infección desde el donante portador del patógeno o 3) con el desarrollo de una infección de novo adquirida después del TR en zona endémica27. Antes del TR, se ha de asegurar el cribado de las infecciones descritas, tanto en el receptor como en el donante, para poder actuar preventivamente39. Después del TR, será importante la educación sanitaria al receptor y la profilaxis para prevenir infecciones de novo12,27. Un 25-30% de pacientes trasplantados pueden viajar a zonas del trópico y subtrópico sin previo conocimiento del equipo de salud y, un 5-10% puede desarrollar una complicación derivada de alguna ETD12,39,40. El correcto seguimiento, la educación sanitaria pre y posTR sobre posibles riesgos, y la individualización del tratamiento inmunosupresor son necesarios para evitar este tipo de actuaciones derivadas del desconocimiento41,42.
En este estudio, se ha seguido un programa de cribado interdisciplinar preTR con el principal objetivo de estudiar adecuadamente los riesgos infecciosos y asegurar la idoneidad para el TR. El programa de cribado se inicia en la consulta de acceso al TR y, dependiendo de los hallazgos obtenidos, se realiza o no la derivación del candidato al servicio de enfermedades infecciosas. Casi dos tercios de los pacientes precisaron esta derivación y/o consulta. La iniciación y coordinación del estudio por parte del servicio de nefrología tiene ventajas. Por un lado, permite evitar visitas innecesarias al paciente (que en muchos casos serán en otro centro de referencia) y evita una prolongación del tiempo de estudio para TR. Además, el conocimiento de primera mano de los riesgos de los pacientes promueve el estado de alerta para una detección precoz del problema.
En el marco de los objetivos de desarrollo sostenible de la OMS, para el año 2030 este grupo de ETD deberían estar bajo control y para ello se necesita incrementar el reconocimiento de la situación actual para poder actuar en consecuencia y aplicar las medidas preventivas o curativas pertinentes en el momento indicado4,5. La detección de ETD tanto en población general como en población con ERC a la espera de un TR es actualmente una necesidad real en todas aquellas personas que han podido estar en contacto directo en zonas endémicas. El tratamiento inmunosupresor puede hacer que infecciones asintomáticas o no manifestadas puedan verse agudizadas o reactivadas37–39. De esta manera, para garantizar la seguridad de las personas atendidas y la calidad de la atención proporcionada, se hace indispensable fomentar el reconocimiento de estas enfermedades que tienen un aumento en la prevalencia de nuestro entorno.
El presente estudio es un estudio unicéntrico de pequeño tamaño muestral que tiene limitaciones. La principal limitación es que el cribado de enfermedades tropicales se realizó fundamentalmente mediante diagnóstico indirecto serológico y concentración de heces (no en fresco), lo que en este tipo de pacientes ha podido generar falsos negativos. Además, el protocolo no cubre el 100% de las ETD consideradas por la OMS, centrándose en aquellas de mayor prevalencia en nuestro medio. Debido a las características de la muestra y el tiempo prolongado desde la migración, tampoco se pudo explorar la prevalencia de enfermedades tropicales agudas/subagudas. Sin embargo, se sabe que las enfermedades tropicales crónicas también pueden producir morbimortalidad en el paciente inmunodeprimido43. A pesar de estas limitaciones, los hallazgos reportados son significativos, acorde con la literatura de referencia, y marcan una estrategia clara de actuación para adecuar las intervenciones planteadas a las necesidades específicas de la población atendida. Será necesario incrementar el tamaño muestral prospectivamente y estudios multicéntricos para alcanzar evidencia de mayor relevancia.
ConclusionesLa prevalencia de estrongiloidiasis e ITL en el cribado de enfermedades tropicales e importadas en personas migrantes asintomáticas candidatas a TR fue elevada. Su detección y tratamiento son imprescindibles para evitar complicaciones graves en el posTR. Para ello, la puesta en marcha de un programa de cribado interdisciplinar, liderado desde la consulta de Nefrología, es un dispositivo asistencial factible, con la potencial ventaja de agilizar circuitos y acortar los tiempos de espera que supone un circuito de interconsultas.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
AutoríasGPR, ABP y MJPS han participado en la concepción y el diseño del estudio; y en la adquisición de datos, su análisis y su interpretación.
SCN, EP, CAC, DRP, FS, JPH, JP y MC han participado en la revisión crítica del manuscrito final, aportando contenido intelectual importante para el resultado.
Todos los autores han leído y aprueban el manuscrito final.
GPR, JVG y MJPS asumen la responsabilidad del documento publicado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A Judit Boluña y Ariadna Graells por la aportación en el diseño del circuito de calidad del protocolo.
A Laia Fontdevila-Sans y Yasmin Taouil por la gestión de las pruebas necesarias para la realización de este estudio.