El tratamiento renal conservador es una opción de tratamiento más de la enfermedad renal crónica avanzada, sobre todo para pacientes ancianos con factores de mal pronóstico, elevada comorbilidad y mal estado funcional. Siempre tiene que ir acompañado de un programa de cuidados paliativos renales que asegure la calidad y la continuidad en los cuidados. También es necesario para pacientes en diálisis con criterios de retirada de terapia renal sustitutiva.
Las 2 bases fundamentales de un programa de cuidados paliativos renales consisten en hacer una correcta toma de decisiones compartida con el paciente y la familia, y elaborar un plan de cuidado integral centrado en el paciente con enfermedad renal crónica avanzada G5. Los objetivos fundamentales son valorar qué pacientes se van a beneficiar del tratamiento renal conservador, el tratamiento del dolor y de los síntomas, ofrecer soporte psicológico y social, así como planificar los cuidados al final de vida.
INTRODUCCIÓN
La prevalencia de la enfermedad renal crónica (ERC) es elevada (6,8%), con predominio de pacientes mayores de 75 años, la mayoría diabéticos y con una gran morbilidad asociada1. En la última década ha habido un aumento en el número de pacientes que inicia tratamiento renal sustitutivo (TRS). En el año 2016, la incidencia de TRS en España fue del 78,6%, con una prevalencia de pacientes mayores de 75 años del 22%2.
El tratamiento conservador se oferta como una opción más para la ERC avanzada (ERCA). Debe ser una alternativa al TRS y disponer de un programa completo de abordaje conservador con un plan de cuidados paliativos avanzados (PCPA). Los pacientes y familiares deben contar con una asistencia coordinada al final de la vida que implique a la atención primaria y al especialista en cuidados paliativos3.
MÉTODO
Para realizar la revisión se han buscado artículos en PubMed que lleven los términos “cuidados paliativos renales”, “enfermedad renal crónica avanzada”, “retirada de diálisis” y “plan de cuidados paliativos avanzados” publicados en inglés y castellano desde enero de 2000. Se incluyen páginas web con datos epidemiológicos y guías clínicas.
JUSTIFICACIÓN DEL TRATAMIENTO PALIATIVO EN LA ENFERMEDAD RENAL CRÓNICA AVANZADA
Hay una reciente preocupación de las sociedades científicas por implementar mejoras en el cuidado y el tratamiento paliativo del paciente con ERCA4.
Las personas con ERC, en los últimos años de vida, presentan un importante acúmulo de síntomas y limitaciones funcionales. La prevalencia de síntomas en la ERCA estadios 4 y 5 es similar o superior a la observada en los pacientes con cáncer5. El dolor también es un problema comúnmente subdiagnosticado e infratratado en pacientes con ERCA6.
Aunque el tratamiento con diálisis puede prolongar la vida, muchos pacientes, sobre todo los ancianos, empeoran su estado funcional tras el inicio de dicha técnica7. La corrección de la uremia no siempre se acompaña de una mejoría de los síntomas, muchos de ellos atribuidos a síndromes geriátricos. Estos pacientes, si se comparan con enfermos oncológicos o con fallo cardíaco congestivo, reciben mayor cantidad de procedimientos intensivos al final de la vida8. Todo esto refleja la complejidad de los cuidados que requiere este grupo de pacientes y los costes derivados de su atención, principalmente estancias hospitalarias.
DEFINICIÓN DE CUIDADOS PALIATIVOS RENALES
Los cuidados paliativos (CP) son una respuesta profesional y humana para ayudar al paciente, a la familia y al equipo de cuidados, cuyo objetivo es aliviar el sufrimiento buscando el mayor bienestar del enfermo y de la familia. Según la definición de la Organización Mundial de la Salud, el acceso a los CP debe estar basado en la necesidad más que en el diagnóstico-pronóstico.
Los CP parten del objetivo de cuidar, con base en el pronóstico. Los pacientes con ERCA son una población apropiada para recibir CP, dado que se caracterizan por tener una edad avanzada, una alta comorbilidad, una elevada carga de síntomas y una mortalidad más alta que la población general. A pesar de ello, muy pocos tienen definidas directrices de cuidados avanzados. Por esta razón, la investigación en este campo es un área de interés creciente para nefrólogos y médicos paliativistas.
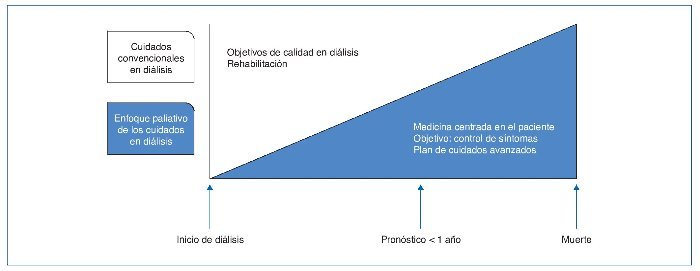
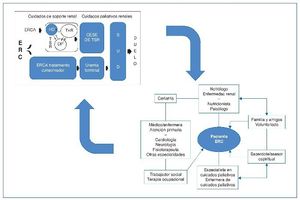
Los cuidados de soporte y paliativos renales (CPR) son conceptos emergentes. Se definen como un modelo de cuidados de transición entre la diálisis orientada a la enfermedad con objetivo rehabilitador y el paso a una medicina centrada en el paciente basada en el tratamiento de los síntomas, respeto a sus preferencias y mejoría de su calidad de vida. Deben estar disponibles desde el diagnóstico de la ERC hasta el fallecimiento, con énfasis en una claridad pronóstica y en el impacto sobre la calidad de vida de la ERCA (fig. 1). Es muy importante que tengan un enfoque terapéutico multidisciplinario y requieren una formación básica del nefrólogo en CPR, principalmente en lugares donde la cobertura de los CP no llega a la patología no oncológica. Estos conocimientos y la incorporación en la atención del enfermo de equipos especializados pueden mejorar la atención y su calidad de vida en la fase de deterioro y en sus últimos días. El profesional que realiza los CPR debe atender a las necesidades del cuidador y de la familia, y debe tener habilidades de comunicación terapéutica que aseguren una buena y oportuna toma de decisiones compartida9.
Figura 1. Enfoque paliativo de los cuidados en diálisis.
EXPERIENCIA GLOBAL EN PROGRAMAS DE CUIDADOS PALIATIVOS RENALES
En muchas partes del mundo, ya existen programas consolidados de CPR. La American Society of Nephrology creó el grupo de trabajo Promoting Excelence in End-Stage-Renal-Disease, con el objetivo principal de atender las necesidades de CP en la población con ERCA estadio 5. Sus cuidados están orientados por las guías clínicas sobre la toma de decisiones en tratamiento sustitutivo o conservador10 y, adicionalmente, el sistema de salud promueve políticas para potenciar los cuidados paliativos al paciente con ERCA, entre las que se encuentra hacer un screening de las necesidades de CPR11. A su vez, ya hay guías clínicas acerca de la toma de decisiones de inicio, no inicio y retirada de diálisis en pacientes con ERCA12.
En Reino Unido, el proyecto de CPR dirigido por la médica paliativista Fliss Murtagh se fundó a través del Cicely Saunders Institute del Kings College of London13. Por su parte, en Australia ya existe una estrategia nacional liderada por nefrólogos y paliativistas, con guías de implementación de cuidados de soporte y paliativos en la población con ERCA14.
El enfoque de la ERCA abarca el TRS y también el tratamiento renal conservador (TRC). Las últimas guías KDIGO sobre el abordaje de la ERC incluyen como novedad cómo debe ser la estructura y el proceso del TRC3.
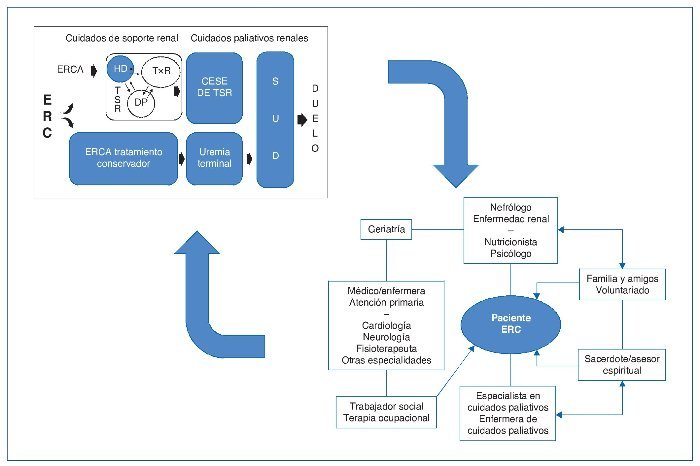
En España, Leiva, especialista en medicina paliativa, Sánchez, especialista en nefrología, García Llana, especialista en psicología, y sus colaboradores proponen un modelo multidisciplinar de los CPR, que deben estar disponibles desde el diagnóstico de la ERC, aplicables a todas las modalidades de TRS hasta el final de la vida (fig. 2). La implementación de programas de soporte renal y de CPR comienza detectando a los pacientes con ERCA susceptibles de CP y estableciendo unos objetivos de cuidados sobre la base del pronóstico. Para ello, hay que disponer de los recursos necesarios para asegurar una atención adecuada de la ERCA conservadora, que facilite una toma de decisiones éticamente admisible y discusiones con el paciente y la familia sobre tratamientos paliativos15. El interés y la necesidad de los CPR han ido creciendo con el desarrollo de guías para el tratamiento conservador en pacientes con ERCA, que ya están incluidas dentro del plan estratégico de salud del Gobierno de las Islas Baleares16.
Figura 2. Modelo de organización de programas de cuidados plaiativos renales (CPR).
DP: diálisis peritoneal; ERC: enfermedad renal crónica; ERCA: enfermedad renal crónica avanzada; HD: hemodiálisis; SUD: situación de últimos días; TSR: terapia sustitutiva renal; T×R: trasplante renal.
Los recuadros sombreados son aquellos escenarios en los que es más intensa la intervención de los cuidados de soporte renal y los CPR.
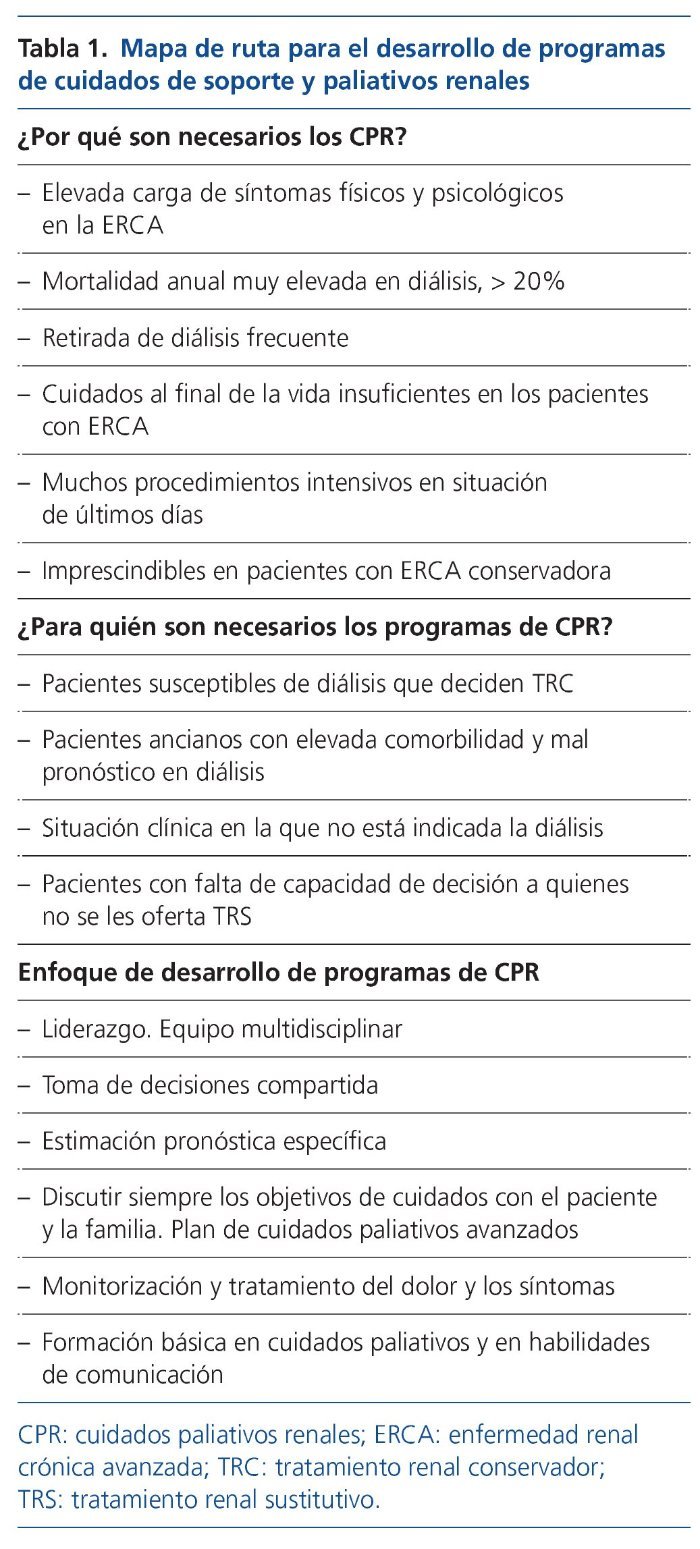
Los expertos en CPR de las guías KDIGO proponen un mapa de ruta que lleve a mejorar la atención y la calidad de vida de los paciente paliativos renales. Recalcan aspectos fundamentales de los CPR, sobre el porqué y para quién son necesarios y cuál es el enfoque deseable de los programas de desarrollo de ERCA conservadora y CPR17 (tabla 1).
ENFERMEDAD RENAL CRÓNICA AVANZADA CONSERVADORA
El TRC es una alternativa válida para el paciente de edad avanzada y factores de mal pronóstico en diálisis. Así lo demuestra la revisión sistemática de O’Connor y Kumar, en la que concluyen que la supervivencia media suele estar entre 6 y 23 meses. Cuando comparan el TRC con el TRS en ancianos con elevada comorbilidad, encuentran beneficios en la supervivencia. Los pacientes en TRC tienen un mejor acceso a los programas de CPR, con una menor incidencia de permanencia, mortalidad e ingresos en el hospital. Es cierto que tienen una mayor carga de síntomas físicos y psicológicos, lo que justifica la necesidad de CP. En los estudios revisados, la calidad de vida fue similar en TRC y en TRS18.
La definición de consenso, propuesta por Fliss Murtagh, de la ERCA conservadora ha sido un acierto para ayudarnos en el tratamiento de estos pacientes. El TRC se define como un plan de cuidado integral centrado en el paciente con ERCA G5, cuyo objetivo es retrasar la progresión de la ERCA y tratar las complicaciones asociadas, realizar una toma de decisiones compartida, tratar activamente el dolor y los síntomas asociados a la ERCA, comunicar e informar detalladamente, planificar cuidados paliativos avanzados, asegurar soporte psicológico y social, planificar los cuidados al final de vida y atender también los aspectos culturales y espirituales. El objetivo final es mejorar la calidad de vida de estos pacientes y hacer confortable la trayectoria de la enfermedad19.
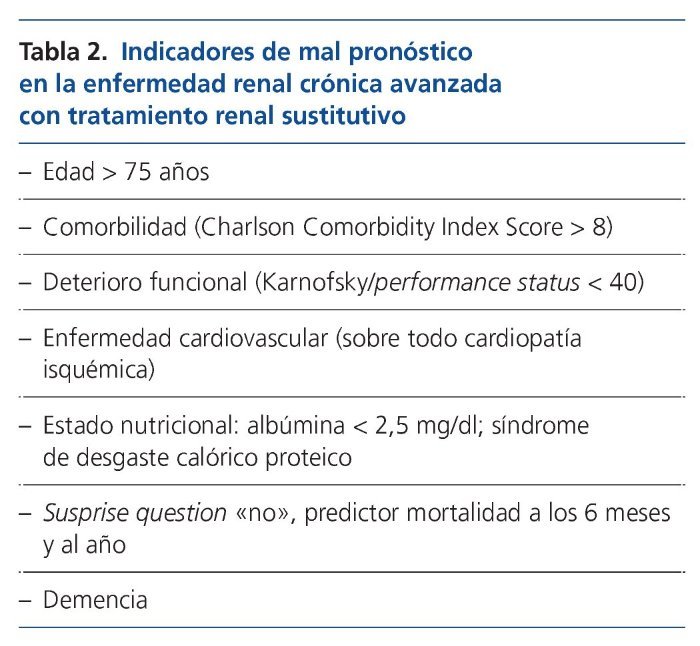
La valoración pronóstica en la ERCA, el conocimiento de la trayectoria funcional, la detección de síntomas refractarios y los criterios de enfermedad terminal van a ser determinantes para saber si el paciente va a tener necesidad de CPR y hacer una apropiada toma de decisiones.
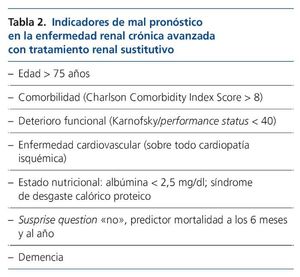
El pronóstico de los pacientes con ERCA en diálisis se relaciona con la edad, especialmente si son diabéticos. Otros factores asociados con malos resultados en diálisis son los señalados en la tabla 2. También la respuesta “no” a la pregunta de si sorprendería que el paciente falleciera al año y a los 6 meses (surprise question) es un predictor de mortalidad en hemodiálisis20,21.
Estudios que comparan pacientes con ERCA 5 tratados con diálisis y TRC muestran que los factores asociados con mayor mortalidad en diálisis son la comorbilidad y el deterioro funcional, y que el TRC es una opción similar, en términos de supervivencia22,23. En la mayoría de los estudios de TRC se observan un mejor acceso de estos pacientes a los CP, menos ingresos y muertes hospitalarias y una reducción de procedimientos invasivos al final de la vida24.
RETIRADA DE DIÁLISIS
La retirada de diálisis significa que, en el curso regular de la técnica, la diálisis se para porque las complicaciones del tratamiento son inasumibles. Esto implica un acto clínico que lleva implícito que el TRS se puede detener permanentemente. No es muerte tras retirada si la suspensión de la diálisis se sigue de una complicación aguda o por falta de cumplimiento terapéutico. Esta definición se ha propuesto tras revisar las amplias variaciones internacionales para clasificar la retirada de diálisis, y se propone codificar en 3 categorías la muerte del paciente tras la retirada. Esto es muy importante para programar los cuidados al final de la vida25 (tabla 3).
Cuando se analizan los datos de supervivencia de estudios realizados en pacientes en diálisis, la mortalidad más elevada sucede en los primeros 120 días desde el inicio, y es más frecuente en individuos con edad superior a 85 años. Durante estos primeros meses también hay más retiradas de diálisis26.
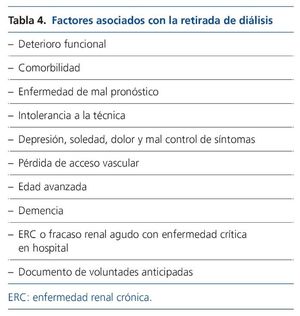
Los motivos de retirada son similares en diálisis peritoneal y en hemodiálisis (tabla 4)27,28.
Mientras la retirada de diálisis se considera como una opción, muchos pacientes y familiares pueden no estar preparados para la suspensión completa, porque consideran que el cese ocasionará mucha sintomatología y la muerte inminente. Está descrito que la supervivencia media, en ausencia de diuresis residual, suele estar entre 8 y 10 días. Adaptar el esfuerzo terapéutico con una técnica de diálisis paliativa en estas circunstancias podría servir de transición mientras se valora la retirada. Durante esta etapa se puede reducir el tiempo y la frecuencia dialítica, disminuir el número de pastillas e incorporar en el seguimiento del paciente a los equipos de CP.
La elaboración o existencia de un documento de instrucciones previas va a facilitar la toma de decisiones y la comunicación con el paciente, fomentando el diálogo y la sensación de autocontrol26.
PROCESO DE TOMA DE DECISIONES COMPARTIDA
Las guías de práctica clínica sobre la toma de decisiones de inicio, no inicio o retirada de diálisis recomiendan que los pasos que se deberán seguir se tienen que compartir con el paciente y la familia. Debe constar de una deliberación eticoclínica y de una información adecuada de las opciones de tratamientos de la ERCA. Si existen dudas, una opción válida es un período de prueba en diálisis. Se debe valorar con estos la calidad de vida en TRS y TRC. Cada paciente requiere un proceso individual de PCPA, que se podría iniciar con algún profesional con habilidades de comunicación, que le informe de la situación de la enfermedad y el pronóstico, explore sus deseos, facilite la trasmisión de malas noticias y trate de forma adecuada la respuesta emocional. En este sentido, la integración en la planificación de equipos de CP puede facilitar mucho el trabajo.
Si el paciente elige TRC, hay que tener y exponer un plan de soporte avanzado que cuente con los equipos específicos de CP y la atención primaria. La incorporación del equipo de psicólogos en el proceso de toma de decisiones aporta una gran ayuda a la hora de comunicar malas noticias y controlar las emociones del paciente, de la familia y también de los profesionales29,30.
PLAN DE CUIDADOS PALIATIVOS RENALES AVANZADOS
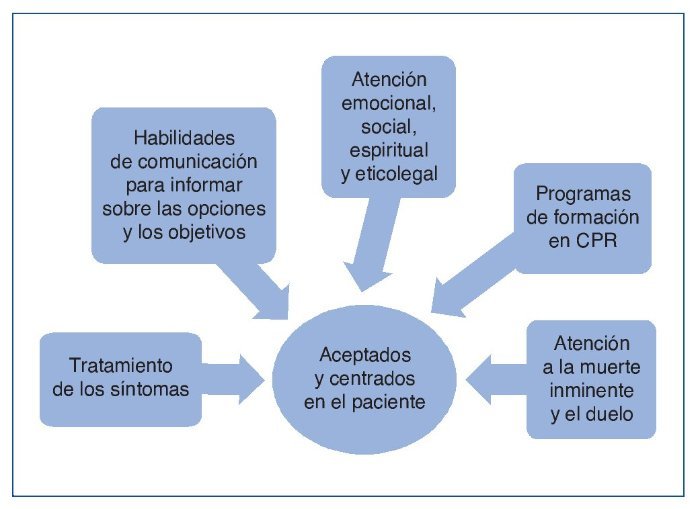
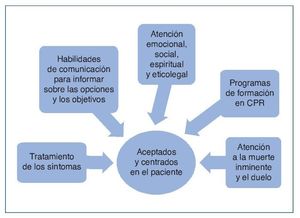
El PCPA se define como aquel que es llevado por un equipo de cuidados renales interdisciplinar (nefrología, CP, psicólogos, trabajadores sociales, atención primaria, etc.), con objetivos centrados en el paciente y la familia. Debe ser un proceso estructurado, eficaz, accesible y continuo. En esta fase son fundamentales el tratamiento de los síntomas, las medidas de bienestar y las habilidades de comunicación para abordar situaciones difíciles. El paciente y la familia deben participar en este plan de cuidados. Esto va a permitir estar preparados para las decisiones que se tomen y tener una atención efectiva al final de la vida y del duelo31,32. La incorporación de equipos de CP puede mejorar estos cuidados, porque los pacientes con ERCA y los familiares tienen necesidades comunes al final de su vida con los pacientes con cáncer, que incluyen los síntomas físicos y el apoyo social, psicológico y espiritual (fig. 3).
Figura 3. Plan de cuidados paliativos avanzados.
CPR: cuidados paliativos renales.
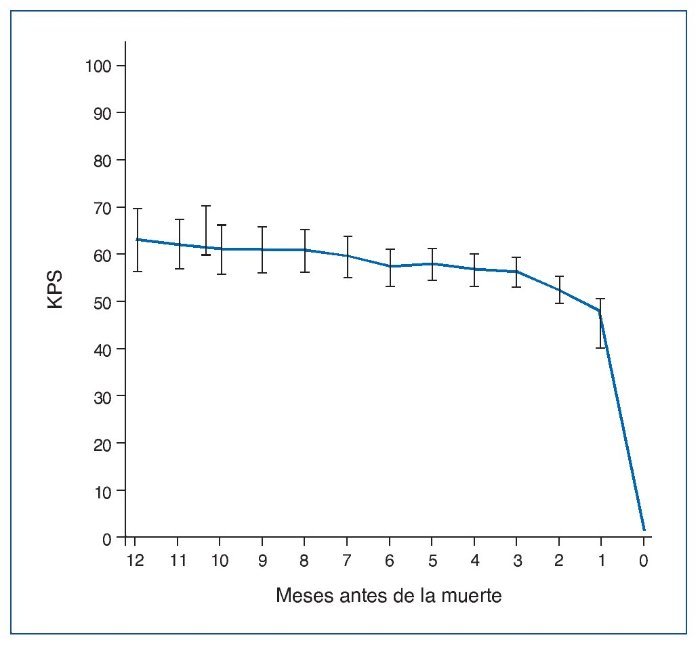
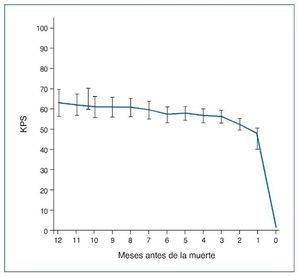
Estos cuidados tienen que ser coordinados. Se debe conocer el patrón funcional de los pacientes con ERC en TRC. Murthag et al describen muy bien el declive funcional rápido de los pacientes con ERCA conservadora antes de la muerte33. Es ahí donde la carga de síntomas es más intensa, por lo que se necesita una atención eficaz (fig. 4).
Figura 4. Patrón funcional del paciente con enfermedad renal crónica avanzada en tratamiento renal conservador (TRC).
KPS: escala Karnofsky.
ORGANIZACIÓN DE LA CONSULTA DE ENFERMEDAD RENAL CRÓNICA AVANZADA CONSERVADORA Y ATENCIÓN EN DOMICILIO
Los pilares básicos para conseguir una adecuada atención en la consulta y en el domicilio de los pacientes con ERCA en TRC, retirada de diálisis o en diálisis con criterios paliativos son:
1. Conseguir una adecuada coordinación entre nefrología, paliativos y atención primaria34.
2. Según el grado de estabilidad y síntomas, establecer la frecuencia de las visitas (7-30 días) en ERCA conservadora, y que sea diaria en la retirada de diálisis.
3. Hacer una valoración integral en domicilio y en consultas de ERCA conservadora: a) clínica; b) funcional; c) cognitiva; d) nutricional; e) afectiva; f) social, con apoyo al cuidador, y e) espiritual. La valoración integral geriátrica del paciente va a ayudar a planificar los cuidados al final de la vida35.
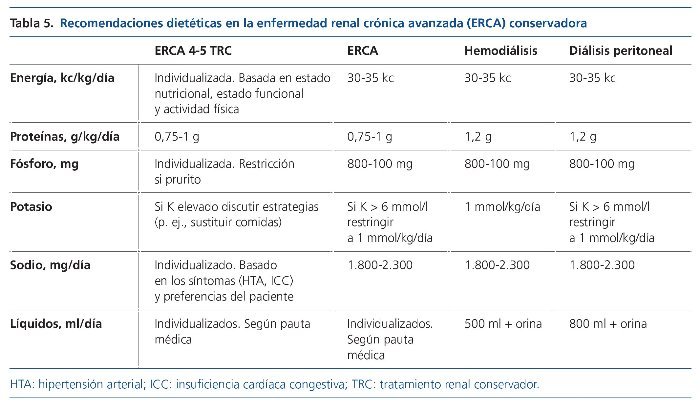
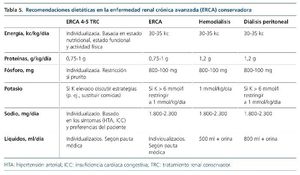
4. Los objetivos clínicos y las intervenciones básicas sobre el control de la sobrecarga hidrosalina, la hipertensión, el metabolismo del calcio-fósforo, la hiperpotasemia y la acidosis (tabla 5).
5. Valoración, monitorización y tratamiento del dolor y de los síntomas.
6. Se debe intentar simplificar el tratamiento al máximo teniendo en cuenta que: a) el control de la anemia con hierro y estimulantes de la eritropoyesis puede ayudar a tratar la disnea, la astenia y la anorexia; b) el uso de quelantes del fósforo ayuda a mejorar el prurito; c) corregir la hiperpotasemia y la acidosis con dieta, resinas de intercambio iónico, bicarbonato y diuréticos del asa disminuye la debilidad muscular, los calambres y la disnea, y d) el uso de diuréticos del asa y tiacídicos a altas dosis aumenta la diuresis y puede prevenir el edema pulmonar. En situaciones de final de vida (período que va desde los últimos 2 meses a semanas) se debe reducir el número de fármacos, priorizar comidas apetecibles y permitir comer lo que se desee36.
7. Otras intervenciones importantes son fomentar el autocuidado y la actividad física, planificar de antemano el lugar del fallecimieto, la atención al paciente y la familia en situación de últimos días y la atención posterior del duelo37.
Conflicto de intereses
Los autores declaran que no tienen conflicto de intereses potencial relacionado con los contenidos de este artículo.
Conceptos clave
1. Los CP y de soporte deberían estar disponibles y fácilmente accesibles para todos los pacientes con ERCA que lo necesiten a lo largo de la trayectoria de su enfermedad y sus familias.
2. El TRC es una opción más de tratamiento que el paciente debe conocer a la hora de ser informado sobre el abordaje de la ERCA.
3. El proceso de toma de decisiones compartida es la base fundamental para el desarrollo de programas de CPR.
4. Los pacientes que deciden optar por el TRC de la ERCA y aquellos en los que se va a realizar una retirada de diálisis necesitan un plan organizado de cuidados paliativos y de soporte.
5. El entrenamiento del nefrólogo en CPR y el conocimiento del médico paliativista de las complicaciones secundarias de la ERCA son fundamentales para llevar a cabo los programas de CPR.
Correspondencia: Rosa Sánchez Hernández
Servicio de Nefrología.
Hospital General de Villalba.
Ctra. de Alpedrete a Moratalaz M608. 28400 Collado Villalba, Madrid.
rsanchez@gmail.com
Revisión por expertos bajo la responsabilidad de la Sociedad Española de Nefrología.