Introducción: La ectasia piélica puede definirse como la dilatación leve-moderada de las vías urinarias diagnosticada mediante ecografía (0,5-2 cm de diámetro transversal en la primera ecografía realizada después de nacer). Existe una cierta divergencia sobre si la cistografía se debe indicar de forma universal. El objetivo del estudio fue conocer si las pruebas de función renal son útiles para decidir, en los casos de dilatación leve y moderada de las vías urinarias, aquellos en los que no se debe solicitar la cistografía inicialmente. Pacientes y métodos: Se estudiaron 79 niños (57 niños, 22 niñas) con ectasia piélica (73, diagnosticadas intraútero y seis después de nacer). A todos se les realizaron, al menos, una cistografía y una prueba de concentración con estímulo de desmopresina antes del año de edad. Resultados: En relación con los niños sin reflujo vesicoureteral (RVU) (n = 68), los niños con RVU (n = 11; dos de grado I, tres de grado II, cinco de grado III, dos de grado IV) mostraron una osmolalidad urinaria máxima significativamente inferior (p = 0,006) y un cociente microalbúmina/creatinina (p <0,001) y un cociente NAG/creatinina (p = 0,003) significativamente superiores. El valor predictivo negativo de las dos primeras pruebas fue del 93%. La sensibilidad de la osmolalidad urinaria máxima para detectar RVU fue del 72,7% (especificidad 63,2%). La sensibilidad del cociente microalbúmina/creatinina para detectar RVU fue del 62,5% (especificidad 75%). El cociente de probabilidad (CP) positivo para el cociente NAG/creatinina fue 1,29, para la osmolalidad urinaria máxima 2,03 y para el cociente microalbúmina/creatinina 2,5. El CP negativo para el cociente NAG/creatinina fue 0,95, para la osmolalidad urinaria máxima 0,43 y para el cociente microalbúmina/creatinina 0,5. Conclusiones: La ectasia piélica es una condición benigna. Sólo 2 pacientes requirieron una intervención médica de índole farmacológica (tratamiento profiláctico al ser portadores de RVU grado IV). Al menos, la cistografía no se debe indicar inicialmente en los casos de microalbuminuria y/o concentración urinaria normales.
Introduction: Pyelectasis can be defined as mild to moderate dilatation of the urinary tract and is diagnosed by means of an ultrasound scan (0.5-2cm transverse diameter in the initial ultrasound performed after birth). There is some disagreement about whether cystography should be indicated as standard practice. The aim of this study was to establish if renal function tests are useful in determining which cases of mild to moderate dilatation of the urinary tract do not require an initial cystography. Patients and Methods: The study was conducted on 79 infants (57 males, 22 females) with pyelectasis. Seventy-three were diagnosed in utero and 6 after birth. All infants underwent at least one cystography and one desmopressin urine concentration test before one year of age. Results: Compared to infants without vesicoureteral reflux (VUR) (n=68), infants with VUR (n=11; two with Grade I, three with Grade II, five with Grade III, two with Grade IV) showed a significantly lower (P=.006) maximum urine osmolality and a significantly higher microalbumin/creatinine ratio (P<.001) and NAG/creatinine ratio (P=.003). The negative predictive value of the first two tests was 93%. Sensitivity of the maximum urine osmolality to detect VUR was 72.7% (specificity 63.2%). Sensitivity of the microalbumin/creatinine ratio to detect VUR was 62.5% (specificity 75%). The positive probability ratio (PR) was 1.29 for the NAG/creatinine ratio, 2.03 for the maximum urine osmolality and 2.5 for the microalbumin/creatinine ratio. The negative PR was 0.95 for the NAG/creatinine ratio, 0.43 for the maximum urine osmolality and 0.5 for the microalbumin/creatinine ratio. Conclusions: Pyelectasis is a benign condition. Only 2 patients required pharmacological intervention (prophylactic treatment for VUR Grade IV patients). Initially at least, cystography should not be indicated in cases of microalbuminuria and/or normal urine concentrations.
INTRODUCCIÓN
La dilatación de las vías urinarias se diagnostica mediante ecografía en el 1-5% de los embarazos1,2. En algunas ocasiones, puede ser la expresión de sendas malformaciones del tracto urinario como las que cursan con obstrucción o el reflujo vesicoureteral (RVU)3,4. En la literatura actual se utilizan dos términos para nombrar la dilatación de las vías urinarias, con lo que se genera una cierta confusión. Nos referimos a la ectasia piélica5, 6 (del latín ectasis, dilatación) y al término más clásico de hidronefrosis7,8. Algunos grupos prefieren emplear el término ectasia para designar a la dilatación leve y moderada y el de hidronefrosis para las dilataciones graves o, lo que es lo mismo, aquellas en las que el diámetro anteroposterior de la pelvis renal es de, al menos, 2 cm, dado que la mayoría de los niños que precisan tratamiento quirúrgico están incluidos en esta última condición9,10. Nosotros, para los casos (la mayoría) en los que la dilatación no es secundaria a una malformación hemos acuñado el término de ectasia renal simple11 y hemos sugerido que podría indicar una predisposición genética para formar cálculos renales en la edad adulta12.
El riesgo de presentar RVU de cualquier grado es del 4,4% en la hidronefrosis prenatal leve y del 14% en la moderada13. Aunque existen autores que indican la cistografía en todos los casos de dilatación de la vía urinaria14,15, nosotros, dada la baja frecuencia de asociación con RVU grave, creemos que, inicialmente, deben diferenciarse los pacientes que se beneficiarían de su diagnóstico en los primeros meses de la vida de aquellos que pueden esperar la decisión de su indicación evitando, en lo posible, la práctica de un procedimiento innecesario, molesto y con un riesgo asociado de causar una infección urinaria secundaria16-19.
En este trabajo, presentamos nuestro concepto de que pruebas de función renal sensibles (osmolalidad urinaria máxima y cocientes microalbúmina/creatinina y NAG/creatinina) son útiles para decidir, en los casos de dilatación leve y moderada, aquellos en los que se puede obviar, inicialmente, la solicitud de la cistografía.
PACIENTES Y MÉTODOS
Se trata de un estudio prospectivo transversal en que se incluyeron 79 lactantes (57 niños, 22 niñas) diagnosticados de ectasia piélica leve y moderada. En 73 de ellos, el diagnóstico se hizo intraútero y, en los otros seis, después de nacer.
La confirmación del diagnóstico intraútero se realizó cuando en la primera ecografía efectuada después del nacimiento, el diámetro anteroposterior de la pelvis renal estaba comprendido entre 0,514 y 2 cm9,10. El mismo criterio se aplicó a los niños detectados después de nacer. Se excluyeron los pacientes con un diámetro anteroposterior superior a 2 cm. La edad de realización de la primera ecografía fue de 32,6 ± 56,1 días (rango: 1-240).
En el 32,9% de los casos (n = 26), la ectasia estaba localizada en el lado izquierdo, en el 17,7% en el lado derecho (n = 14) y en el 49,3% de los casos era bilateral (n = 39). La media y DE del diámetro longitudinal de la pelvis en el lado izquierdo fue 1,01 ± 0,57 cm y en el lado derecho 0,75 ± 0,64 cm.
Los criterios de inclusión fueron, además de los criterios ecográficos antes mencionados, el que se hubieran realizado la cistografía y, al menos, una prueba de concentración urinaria con estímulo de desmopresina dentro del primer año de la vida. Cuando el RVU fue bilateral, se dio como valor el de mayor grado.
En 64 de los pacientes se determinó el cociente microalbúmina/creatinina en una muestra de orina aislada. Además, en 53 de los niños, se recogió el valor del cociente NAG/creatinina correspondiente, asimismo, a una muestra aislada. A 26 de los 76 pacientes (32,9%) se les solicitó, durante el seguimiento, un renograma con estimulo de furosemida para descartar la existencia de una obstrucción del tracto urinario. En todos los casos fue normal.
Prueba se concentración con desmopresina (DDAVP)
A primera hora de la mañana, se administraron 10 µg de desmopresina por vía intranasal20, 21. Se recogieron las tres orinas emitidas a continuación. En caso de disponerse de únicamente de dos orinas, la prueba se interrumpió 8 horas después. Se dio como resultado de la prueba el valor mayor de osmolalidad obtenido. Al tratarse de lactantes, se restringieron los biberones a la mitad de su contenido desde la primera toma de la mañana hasta las 18 horas para evitar el riesgo de intoxicación hídrica22.
Técnicas de laboratorio
La creatinina urinaria se determinó con el método de la creatininasa utilizando un autoanalizador Modular Analytics (Roche/Hitachi, Mannheim, Alemania). La osmolalidad urinaria se cuantificó mediante la determinación de la depresión del punto de congelación en un osmómetro Osmo Station OM-6050 (Menarini Diagnostics, Florencia, Italia). La microalbúmina se midió mediante una técnica nefelométrica (Array). La N-acetilglucosaminidasa se determinó mediante un método colorimétrico enzimático basado en la hidrólisis de la NAG-diclorofenolsulfoftaleína (Boehringer Mannheim).
Valores de normalidad
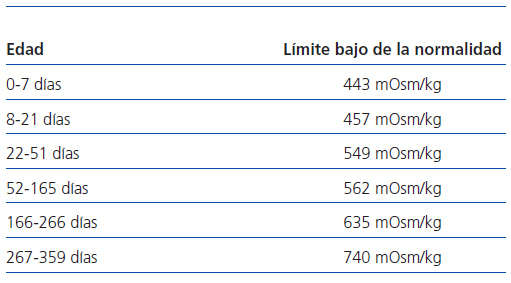
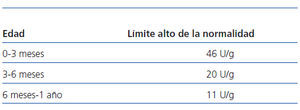
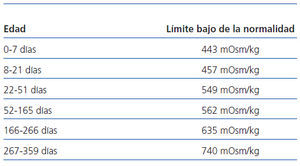
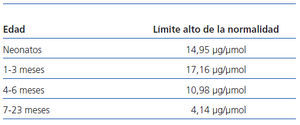
Los valores de normalidad utilizados con respecto a la osmolalidad urinaria máxima23, al cociente microalbúmina/creatinina24 y al cociente NAG/creatinina25 figuran en la tabla 1, la tabla 2 y la tabla 3, respectivamente.
Métodos estadísticos
Las variables cuantitativas se expresaron en términos de mediana y rango intercuartil. Técnicas bivariantes se utilizaron para la evaluación inicial de contrastes. De este modo, la prueba exacta de Fisher se utilizó para la comparación de frecuencias entre las variables cualitativas y el test de la U de Mann-Whitney para la comparación de las medias de dos variables cuantitativas. Se calcularon la sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN) de los tres parámetros funcionales estudiados para detectar RVU. Asimismo, se calcularon para los mismos parámetros, los cocientes de probabilidad (CP) positivo y negativo. Un valor de probabilidad menor de 0,05 fue considerado estadísticamente significativo. Estos análisis se realizaron mediante el programa de estadística SPSS (SPSS V 17.0, SPSS Inc., EE.UU.).
RESULTADOS
De las 79 cistografías realizadas, 68 fueron normales. En 11 de ellas se observó RVU (13,9 %) (un caso grado I, tres grado II, cinco grado III, dos grado IV). Los diámetros longitudinales de las pelvis de los dos pacientes con este último grado de RVU eran 1,2 y 1,34 cm, respectivamente; ambos, recibieron tratamiento profiláctico. En cuatro niños, el RVU se localizó en el lado izquierdo, en dos en el derecho y, en cinco, era bilateral.
En 33/79 casos existía defecto de la capacidad de concentración renal (41,7%). En 19/64, la eliminación urinaria de microalbúmina estaba elevada (29,7%) y en 10/53 lo estaba el cociente NAG/creatinina (18,8%).
Distribuidos los pacientes según la existencia o ausencia de RVU, los valores de los tres parámetros funcionales fueron significativamente diferentes en ambos grupos (tabla 4).
La osmolalidad urinaria máxima de los 3 niños con RVU y prueba de concentración normal fue 529 mOsm/Kg (grado I), 599 mOsm/Kg (grado II) y 665 mOsm/Kg (grado III). Los dos lactantes con RVU grado IV mostraron tanto defecto de la capacidad de concentración como incremento de la eliminación urinaria de microalbumina (254 mOsm/Kg, microalbúmina/creatinina 21,9 µg/µmol y 382 mOsm/Kg, microalbúmina/creatinina 8,7 µg/µmol, respectivamente).
No se comprobaron diferencias en la función renal al dividir la muestra en dos subgrupos según el diámetro longitudinal de la pelvis (mayor y menor de 1 cm).
En la tabla 5 figura la comparación de frecuencias entre la ausencia o presencia de RVU con respecto al resultado de la prueba de concentración urinaria. El 36,7% de los niños con ectasia renal simple (sin RVU) tenían defecto de la capacidad de concentración.
En la tabla 6 aparece la comparación de frecuencias entre la ausencia o presencia de RVU en relación con la eliminación urinaria de microalbúmina. El 25% de los niños con ectasia renal simple tenían incremento en la eliminación urinaria de microalbúmina.
En la tabla 7 figura la comparación de frecuencias entre la ausencia o presencia de RVU con respecto a la eliminación urinaria de NAG. El 18,2% de los niños con ectasia renal simple tenían incremento en la eliminación urinaria de NAG.
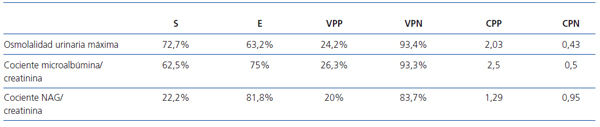
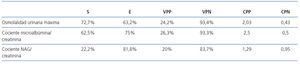
Los valores de la sensibilidad, la especificidad, el valor predictivo positivo y negativo, así como del cociente de probabilidad positivo y negativo de los tres parámetros funcionales estudiados para detectar RVU, figuran en la tabla 8.
DISCUSIÓN
En la mayoría de los protocolos de estudio de las ectasias piélicas, además de la ecografía, se recomienda inicialmente la realización de una cistografía14,15,26 o de un renograma27. Es sorprendente que en ninguno de los protocolos existentes se mencione, incluso en aquellos recomendados por nefrólogos pediátricos, el estudio de la función renal.
En el protocolo inicial que utilizamos en nuestro hospital, solicitamos conjuntamente tanto el estudio morfológico (ecografía) como el funcional renal28. El presente estudio es, pues, un intento de confirmar que el estudio funcional renal puede ser útil en los casos diagnosticados de dilatación leve y moderada de la vía urinaria con la intención de seleccionar a los niños a los que se debe solicitar una cistografía. En el estudio funcional inicial no incluimos parámetros que miden la función glomerular renal tales como los niveles de creatinina o de cistatina C. Éstos son muy específicos de daño renal pero muy poco sensibles pues, cuando se alteran, el daño en el parénquima renal es ya considerable.
La microalbúmina elevada de forma mantenida, es un signo precoz de daño glomerular en procesos que cursan con hiperfiltración como la nefropatía diabética; también, es un adecuado marcador de hiperfiltración sobre el parénquima renal sano, ya que se incrementa en los casos de ausencia significativa del resto del parénquima. Asimismo, se reconoce que la microalbúmina es un marcador de daño endotelial como ocurre, por ejemplo, en los casos de hipertensión arterial29-31. Una cuestión no bien aceptada pero harto interesante es si, también, puede elevarse en respuesta a situaciones en las que existe hiperpresión en la vía urinaria, como ocurre en los casos de RVU32,33. Nuestros resultados parecen confirmar esta tercera utilidad de la determinación de la microalbuminuria. Además, nosotros hemos confirmado que una vez curado el RVU, la eliminación urinaria de microalbumina se reduce con respecto a los valores iniciales34.
La NAG es una enzima propia de las células del túbulo proximal renal que pasa a la luz tubular y, por tanto, a la orina en cantidades elevadas cuando existe una agresión celular. Sus niveles pueden estar elevados en los casos de obstrucción de la vía urinaria y en los de RVU, sobre todo cuando existe nefropatía cicatrizal32,35.
La prueba de concentración renal se basa en que la osmolalidad urinaria máxima se alcanza gracias a un complejo mecanismo que culmina con la acción de la arginina-vasopresina en los túbulos colectores renales al estimular la actividad de las acuaporinas. Cuando alguno de los diversos componentes de este mecanismo se altera, se observa un defecto en la capacidad de concentración que se acompaña de poliuria, aunque defectos leves pueden pasar inadvertidos.
Muchos trastornos renales que cursan con filtrado glomerular renal normal, especialmente, muchas de las tubulopatías, las uropatías obstructivas36-38 y el RVU34,39-41, cursan con una osmolalidad urinaria máxima reducida y, por ende, con defecto en la capacidad de concentración.
En la tabla 3 se observa cómo los niños con RVU, con respecto a aquellos con ectasia renal simple, mostraron valores de osmolalidad urinaria máxima significativamente reducidos y de los cocientes NAG/creatinina y microalbúmina/creatinina significativamente elevados. Esto es la expresión del daño funcional que produce la hiperpresión de la vía urinaria en el parénquima renal.
En nuestros resultados, puede observarse como el cociente NAG/creatinina es el menos sensible de los tres estudiados, pero el más específico, algo similar a lo ya mencionado para los niveles de creatinina plasmática27. A la inversa, la osmolalidad urinaria máxima es el parámetro más sensible para detectar la presencia de RVU (72,7%), aunque es el menos específico. El cociente microalbúmina/creatinina mostró una sensibilidad y especificidad intermedias entre los dos parámetros anteriores. Las características de cada uno de los tres parámetros estudiados se manifiestan muy bien al calcular los cocientes de probabilidad (CP). Éstos resumen información de la sensibilidad y de la especificidad e indican la capacidad de la prueba para incrementar o disminuir la verisimilitud de un determinado diagnóstico. Cuanto más elevado sea el CP por encima de 1, más se incrementará la probabilidad del diagnóstico. Así, el CP de cada uno de los parámetros estudiados se va incrementando, 1,29 para el cociente NAG/creatinina, 2,03 para la osmolalidad urinaria máxima y 2,5 para el cociente microalbúmina/creatinina.
Los resultados reseñados demuestran la validez que las pruebas funcionales pueden tener a la hora de decidir la indicación de una cistografía. Al menos, dos de las pruebas funcionales empleadas son útiles para saber a quién no se le debe solicitar. Aunque puede observarse que no hay ningún parámetro funcional que garantice al 100% la ausencia de RVU, lo que se puede afirmar a partir de nuestros resultados, es que si el paciente tiene una capacidad de concentración normal y/o el cociente microalbúmina/creatinina no está elevado, existe una alta probabilidad (93%) de que se trate de una ectasia piélica simple. Únicamente, 3 niños con RVU tenían la capacidad de concentración renal normal; en todo caso, se trata de pacientes en los que por su grado de RVU, según criterios actuales, no precisaron la instauración de profilaxis antibiótica42,43 ni tampoco tratamiento quirúrgico. Por otra parte, entre los 3 niños que tenían RVU y el cociente microalbúmina/creatinina era normal, había uno con un grado IV, aunque al tener la capacidad de concentración urinaria claramente alterada hubiera sido diagnosticado.
En otro orden de cosas, nuestro estudio ha detectado un hecho hasta ahora no citado. Nos referimos a la existencia, en algunos niños con ectasia renal simple, de defecto en la capacidad de concentración renal y/o incremento de la microalbuminuria. Así, el 25% de los niños mostraban un discreto incremento en la eliminación urinaria de microalbúmina y el 36,7% un defecto de la capacidad de concentración leve. Este hallazgo es una incógnita al tratarse de una malformación leve. No obstante, nuestro grupo ha demostrado, en un estudio longitudinal, que ambos defectos funcionales van normalizándose progresivamente con la edad44.
En resumen, al tratarse con alta probabilidad de una malformación leve, creemos que en los casos de dilatación de la vía urinaria, los estudios morfológicos (ecografía) y funcionales no precisan ser realizados siempre inmediatamente después del nacimiento; en concreto, cuando el diámetro longitudinal de la pelvis renal es inferior a 1 cm podrían efectuarse, incluso, entre el tercero y el sexto mes de vida, al existir un riesgo muy bajo de detectar reflujos graves. Entonces, de acuerdo con los resultados funcionales, se solicitaría o no la cistografía. Creemos que es aceptable que se solicite esa prueba radiológica, inicialmente, sólo si ambos parámetros, osmolalidad máxima y microalbúmina, están alterados. Esta recomendación inicial puede ser reversible puesto que si se incrementa de forma progresiva el diámetro piélico, si los niños presentan una pielonefritis aguda o si las sucesivas pruebas de función renal son anormales, serían revaluados para solicitar nuevos estudios morfológicos (cistografía y/o renograma con estímulo de furosemida).
En fin, creemos que lo realmente importante es el seguimiento adecuado de estos niños para que no pase desapercibido ningún cuadro patológico potencialmente grave pero, siempre, con una actitud médica que produzca las menores molestias y los menores efectos secundarios posibles.
Tabla 3. Valores normales del cociente NAG/creatinina en el primer año de la vida (referencia 25)
Tabla 4. Valores de osmolalidad urinaria máxima y de los cocientes microalbúmina/creatinina y NAG/creatinina al distribuir la muestra según la presencia o ausencia de reflujo vesicoureteral
Tabla 5. Comparación entre los resultados obtenidos en la prueba de concentración y los de la cistografía (prueba exacta de Fisher p = 0,02)
Tabla 6. Comparación entre los resultados de la eliminación urinaria de microalbúmina y los de la cistografía (prueba exacta de Fisher p = 0,001)
Tabla 7. Comparación entre los resultados de la eliminación urinaria de NAG y los de la cistografía (prueba exacta de Fisher p = 0,32)
Tabla 1. Valores normales de osmolalidad urinaria máxima en el primer año de la vida obtenidos tras estímulo con desmopresina (referencia 23)
Tabla 2. Valores normales del cociente microalbúmina/creatinina en el primer año de la vida (referencia 24)
Tabla 8. Resultados de los índices de calidad y eficiencia diagnóstica de los tres parámetros estudiados para detectar RVU