Sr. Director:
La dermatosis perforante adquirida (DPA) es un trastorno perforante cutáneo poco común. Se caracteriza por la presencia de pápulas y nódulos hiperqueratósicos, e histológicamente por eliminación transepidérmica de varias sustancias tales como queratina, colágeno y fibras elásticas. Fue descrita inicialmente por Mehregan en 1967. Existen dos vertientes: hereditaria y adquirida, esta última relacionada generalmente con diabetes mellitus (DM) e insuficiencia renal crónica (IRC)1.
En la literatura también encontramos otros casos asociados a neoplasias2,3, hepatopatías y trastornos endocrinos4, sida5, tuberculosis6, etc.
Existen cuatro formas de manifestación clásicas de DPA desde el punto de vista clínico e histológico: elastosis perforante serpinginosa, colagenosis perforante reactiva, foliculitis perforante y enfermedad de Kyrle.
Respecto a la población con IRC en tratamiento sustitutivo renal, los únicos estudios al respecto datan de 19827 en población americana (Estados Unidos) con una prevalencia de 4,5-10 % en pacientes en hemodiálisis, y de 19968, en población del Reino Unido con una prevalencia del 11 %. Únicamente se han descrito hasta el momento pacientes en hemodiálisis, no en diálisis peritoneal.
Respecto al manejo de esta entidad, se han intentado múltiples tratamientos con resultado variable: esteroides tópicos y sistémicos, retinoides tópicos y sistémicos, vitamina A, fototerapia, metrotexate y crioterapia. En los últimos tiempos se plantea el tratamiento con alopurinol por su efecto antioxidante: al inhibir la xantino oxidasa, reduce la producción de radicales libres de oxígeno y con ello el daño del colágeno9,10.
Nosotros presentamos dos casos de nuestra unidad, el primero de ellos en diálisis peritoneal y el segundo en hemodiálisis.
CASO 1
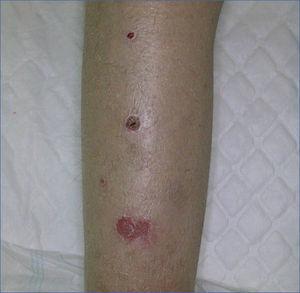
Mujer de 39 años con antecedentes de artritis crónica juvenil desde los 16 años, muy invalidante, no diabética, portadora de prótesis de cadera bilateral por necrosis avascular de cabeza femoral secundaria a tratamiento prolongado con esteroides, insuficiencia mitral de origen reumático y enfermedad renal crónica en programa de diálisis peritoneal. Consulta por lesiones en plantas de los pies, región pretibial (figura 1) y nalgas, exofíticas, hiperqueratósicas. Se remite a dermatología y se realiza biopsia de las lesiones, con diagnóstico de colagenosis perforante reactiva. Tras revisar la literatura, se inicia tratamiento con alopurinol con mejoría significativa de las lesiones al mes y desaparición del prurito.
CASO 2
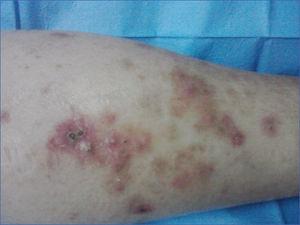
Varón de 50 años, IRC terminal secundaria a nefropatía diabética en tratamiento sustitutivo renal con hemodiálisis, cardiopatía isquémica crónica, miocardiopatía dilatada de origen isquémico, retinopatía diabética, accidente vascular cerebral hace años; ingresa en servicio de medicina interna por episodio de cetoacidosis diabética. Durante el ingreso se detectan múltiples lesiones maculopapulosas, eritematosas, con zona descamativa hiperqueratósica central, de distribución universal (figura 2). Se consulta con servicio de dermatología, se realiza biopsia cutánea de las lesiones y se diagnostica de enfermedad de Kyrle.
DISCUSIÓN
Los trastornos perforantes de la piel se caracterizan por la eliminación transepidérmica de algunos componentes de la dermis y clásicamente se han clasificado en cuatro tipos: elastosis perforante serpinginosa, colagenosis perforante reactiva, foliculitis perforante y enfermedad de Kyrle.
Estos cuatro trastornos se han descrito en pacientes con IRC, DM o ambas. Las lesiones de DPA asociada a IRC o DM suelen ser de 2-10 mm, hiperqueratósicas, a menudo pápulas umbilicadas por lo general en las extremidades, especialmente en las piernas. Las lesiones suelen ser muy pruriginosas, con fenómeno de Koebner positivo con el rascado. En los casos que presentamos predominaban las lesiones en los miembros inferiores y en ambos casos el prurito era el síntoma principal. Es excepcional la presencia de lesiones en la cara, las manos y los pies. En el segundo caso que describimos presentaba importantes lesiones en ambos pies.
La DPA también ha sido presentada en otros casos de IRC no debida a DM, incluyendo nefropatías obstructivas, nefroangioesclerosis hipertensiva, sida, etc. Esto sugiere que los cambios cutáneos propios de la IRC pueden jugar un papel desencadenante en el desarrollo de la DPA. Microdepósitos de sustancias tales como sales cálcicas pueden promover una reacción inflamatoria local, así como degradación del tejido conectivo. De hecho, se han observado depósitos de microcristales en la parte superior de la dermis en estudios ultraestructurales realizados en pacientes con DPA.
Para concluir, se trata de una patología relativamente frecuente en las unidades de diálisis (la prevalencia oscila entre 4-10 %). No siempre es diagnosticada y en ocasiones es invalidante por el prurito que produce. Su etiopatogenia es desconocida, aunque podría verse influida por el trauma provocado por el propio prurito. En cualquier caso, es una entidad poco conocida, por lo que son necesarios nuevos estudios con el fin de definir mejor esta alteración del colágeno.
Conflictos de interés
Los autores declaran que no tienen conflictos de interés potenciales relacionados con los contenidos de este artículo.
Figura 1. Lesión pretibial.
Figura 2. Lesiones de distribución universal, de carácter hiperqueratósico y eritematosas.