La prevalencia de enfermedad renal crónica (ERC) aumenta en población mayor de 65años y asocia morbilidad, dependencia y fragilidad. La diálisis peritoneal (DP) se ha considerado una técnica de paciente joven y vida activa.
HipótesisLa DP puede ser adecuada en pacientes de edad avanzada. Buscamos resultados desfavorables que contravengan esta hipótesis.
ObjetivoDescribir el tratamiento con DP en mayores de 65años, evaluar su evolución clínica comparada con los menores de 65 e identificar áreas de mejora asistencial.
EstudioProspectivo, observacional y multicéntrico en incidentes en DP, seguimiento hasta evento o fin del estudio (ene-2003 a ene-2018).
ResultadosSe incluyen 2.435 pacientes; el 31,9% (777) eran mayores de 65 años. El tiempo medio de seguimiento fue de 2,1años para ambos grupos. El grupo de edad avanzada era 25años mayor, con más comorbilidad: diabetes (29,5% vs. 17,2%; p<0,001), evento CV previo (34,5% vs. 14,0%; p<0,001) e índice de Charlson sin edad (3,8 vs. 3,0; p<0,001). No encontramos diferencias en cumplimiento de objetivos intermedios de eficacia de DP, control de anemia o hipertensión durante el seguimiento. La tasa de peritonitis fue mayor en la cohorte mayor de 65años (0,65 vs. 0,45 episodios/paciente-año; p<0,001), aunque la distribución gérmenes, tasa de ingreso y evolución final fue similar en ambos grupos. Lógicamente, registramos mayor mortalidad en el grupo mayor de 65años (28,4% vs. 9,4%), aunque el tiempo de permanencia en DP fue similar (2,1años). La principal causa de salida fue el trasplante renal en jóvenes (48,3%), mientras que en los pacientes de mayor edad fue el paso a hemodiálisis, principalmente por cansancio de cuidador/autocuidado (20,2%) y no por fallo de la técnica (7,3%). El análisis multivariante por regresión de Cox identifica los factores de riesgo para mortalidad con los siguientes HR [IC 95%]: Edad>65: 2,4 [1,9-3,0]; DM: 1,6 [1,3-2,1]; CV: 2,1 [1,7-2,7]. Y para el evento fallo de la técnica y paso a HD: Edad>65: 1,5 [1,3-1,9]; DM: 1,6 [1,3-1,9]; trasplante renal previo: 1,5 [1,2-2,0].
ConclusiónLos pacientes mayores de 65años cumplen los objetivos de calidad intermedios y se mantienen en DP el tiempo suficiente como para seguir ofertando esta técnica. Es necesario mejorar la prevención de infecciones y del agotamiento del paciente/cuidador con medidas de soporte para evitar la transferencia a HD por causas ajenas a las complicaciones de la técnica.
Chronic kidney disease (CKD) is increasing in patients older than 65years and is related to morbidity, frailty, and dependence. Peritoneal dialysis (PD) has classically been associated with young patients with an active life.
HypothesisPD should be offered to patients over 65years. We search for any unfavorable results that may advice not to recommend PD therapy for this group.
ObjectiveTo describe PD treatment and outcomes in patients >65years, to compare their results with patients <65years and to identify areas with room for improvement in a real-life study.
StudyProspective, observational, and multicenter study performed in incident PD patients, from January 2003 until January 2018.
ResultsWe included 2,435 PD patients, 31.9% were older than 65years; there was a difference of 25years between both groups. Median follow up was 2.1years. Older than 65years group had more comorbidity: Diabetes (29.5% vs 17.2%; p<0.001), previous CV events 34.5% vs 14.0%; p<0.001), Charlson index (3.8 vs 3.0; p<0.001).
We did not find differences in efficacy and PD adequacy objectives fulfillment, anaemia management or blood pressure during follow-up. Peritonitis rate was higher in older 65years group (0.65 vs 0.45 episodes/patient/year; p<0.001), but there was not differences in germs, admission rate and follow up. Mortality was higher in older 65years group (28.4% vs 9.4%) as expected. PD permanence probability was similar (2.1years). The main cause of PD withdrawal was transplant in group <65years (48.3%) and transfer to HD in group >65years. The main reason was caregiver or patient fatigue (20.2%), and not technique failure (7.3%).
Multivariate Cox regression analysis showed a relation (HR [95%CI]) between mortality and age>65years 2.4 [1.9-3.0]; DM 1.6 [1.3-2.1]; CV events 2.1 [1.7-2.7]. Multivariate Cox regression analysis identify a relation between technique failure and age>65years 1.5 [1.3-1.9]; DM 1.6 [1.3-1.9] and previous transplant 1.5 [1.2-2.0].
ConclusionPatients older than 65years fulfilled PD adequacy criteria during the follow up. We believe PD is a valid option for patients older 65years. It is necessary to try to prevent infections and patient/caregiver fatigue, to avoid HD transfer for reasons not related to technique failure.
La enfermedad renal crónica estadio 5 (ERCA) con necesidad de tratamiento sustitutivo renal (TSR) asocia una elevada morbimortalidad e implica un cambio en el planteamiento de vida tanto en hemodiálisis (HD) como en diálisis peritoneal (DP). Los pacientes se ven obligados a modificar sus hábitos de vida para adaptarse al TSR que hayan escogido, por lo que el impacto emocional de la enfermedad es importante. La DP favorece los principios de autonomía e independencia y evita los desplazamientos al ámbito hospitalario, con una mejora en la autopercepción del enfermo y en su calidad de vida1.
Clásicamente, la DP se ha asociado a un perfil de paciente joven, con capacidad para mantener su empleo y para conciliar la vida laboral y personal2. A medida que hemos ido adquiriendo experiencia con la evolución favorable de pacientes que envejecen en DP hemos aprendido a ofertar TSR a pacientes cada vez más añosos, y la edad de pacientes en DP ha ido aumentando en paralelo a la de la población general3. Es por ello por lo que desde muchas unidades de ERCA se propone la terapia DP a la población añosa como una terapia más, tras una evaluación individualizada del paciente4.
El último registro de enfermos renales propone los cortes de edad en 45, 65 y 75años y nos confirma que el porcentaje de pacientes que elige DP disminuye a medida que aumenta la edad del paciente. Pero si revisamos la tendencia actuarial de los últimos 10años, veremos como la prevalencia de DP en pacientes de edad avanzada ha crecido proporcionalmente más que la DP del paciente joven. El registro español (REER) refleja un incremento del 17% en la incidencia en DP de pacientes mayores de 65años durante los últimos 5años5. En este escenario, algunos nefrólogos siguen considerando que falta evidencia para ofertar la DP al paciente de edad avanzada y que no disponemos de recomendaciones estructuradas y específicas para favorecer la libre elección en esta población6.
El Grupo Centro de Diálisis Peritoneal (GCDP) es un grupo cooperativo formado por 25 hospitales del país. Cada unidad incluye todos los pacientes que inician DP en un área de salud equivalente a 9,5millones de personas7. Este grupo constituye una excelente base de información actual y próxima sobre la utilización real de la DP en nuestro país y sus resultados.
Aunque asumimos que un paciente de 65años puede permanecer activo con buena calidad de vida y una expectativa de vida de más de 20años, hemos elegido este punto de corte por ser común en todos los registros publicados y constituir el límite que establece la Sociedad Española de Geriatría y Gerontología. El objetivo del presente trabajo es describir las características clínicas, manejo y evolución del paciente mayor de 65años que comienza DP. Pretendemos analizar las pautas, los resultados clínicos finales de supervivencia del paciente y de la técnica y los resultados intermedios de eficacia, control de anemia e incidencia de peritonitis, así como explorar factores pronósticos relacionados.
Material y métodosTipo de estudioSe trata de un estudio prospectivo, observacional y multicéntrico de pacientes incidentes en DP llevado a cabo por el GCDP.
Población de estudioSe realizó una inclusión sistemática consecutiva de todos los pacientes mayores de 18años, incidentes en la técnica DP en la base de datos descrita previamente7. El periodo de reclutamiento se inició en 2003 y finalizó en diciembre de 2017. Se categorizaron en dos grupos en función de si eran mayores o menores de 65años. Se realizó un seguimiento de los pacientes hasta su finalización en la técnica por trasplante (Tx), transferencia a HD o fallecimiento. Hubo un 2,2% de pérdidas de seguimiento por traslado a hospitales externos al GCDP. Los pacientes dieron su consentimiento a la inclusión en DP y el estudio fue aprobado por el Comité Ético de Investigación (CEIm) del Hospital Universitario Puerta de Hierro (PI 139/15).
VariablesAl inicio del tratamiento con DP se recogieron las características de los pacientes: edad, género, índice de masa corporal, etiología de enfermedad renal, antecedentes de diabetes y eventos cardiovasculares (CV), índice de comorbilidad de Charlson sin edad, inclusión en lista de espera de trasplante renal y tratamiento previo al inicio de DP (ERCA, trasplante, HD). Asimismo, recogimos la modalidad de DP con la que iniciaban: manual (DPCA) o automatizada (DPA).
Durante el seguimiento se recogieron: perfiles de funcionalidad peritoneal, dosis de diálisis, modalidad (DPA o DPCA) e indicadores intermedios como anemia, tensión arterial, necesidad de traspaso a HD y motivo de salida. Los objetivos de tensión arterial se definieron como TAS<140mmHg y TAD<90mmHg según se ha descrito previamente6.
Los eventos finales de fallecimiento, fracaso de la técnica o trasplante se incorporaron a la base añadiendo la causa de muerte detallada y categorizada en grupos (cardiovascular, infeccioso, tumoral, otros) y el motivo de fracaso de la técnica DP.
También se registraron como eventos intermedios los episodios de infección peritoneal para estimar las tasas de incidencia. Se recogió el germen causante y la evolución final del episodio, estratificada como curación, retirada de catéter, recurrencia y fallecimiento por peritonitis. Para esto último se consideraron tanto los descritos por el clínico con esa causa de muerte como cualquier fallecimiento en los 30 días siguientes al inicio de la infección.
Presentamos estas variables globalmente y estratificadas por grupos de edad en >65años y ≤65años.
Periodo de seguimientoEl tiempo de seguimiento fue desde la inclusión de los pacientes en la terapia DP hasta su salida por trasplante renal, cambio a HD, fallecimiento o el fin del seguimiento en diciembre de 2018.
Análisis estadísticoLas variables cuantitativas se describieron como media y desviación estándar (DE) si tenían distribución normal y como mediana y rango intercuartílico (RIC) cuando no tenían distribución normal. Las variables categóricas se expresaron como porcentaje. Para la comparación de medias se empleó un Chi-cuadrado, t-Student o t-Student para muestras pareadas según la naturaleza de las variables. Se realizó un análisis según el modelo de Kaplan-Meier para estimar la probabilidad de supervivencia y mantenimiento en técnica. La comparación de eventos en el tiempo se realizó con una regresión univariante y posteriormente con un modelo multivariante por pasos hacia atrás, reteniendo variables con pIN y pOUT de 0,1. La significación estadística se aceptó con una p<0,05. Para el procesamiento y análisis de los datos se empleó el programa Stata (v14 Stata Corp, TX, EE.UU.).
ResultadosCaracterísticas de los pacientesIncluimos un total de 2.435 pacientes, de los cuales 777 (31,9%) eran mayores de 65años y 1.658 (68,1%) menores de 65años. Las características descriptivas de toda la población y estratificada por grupos de edad puede verse en la tabla 1.
Características basales de la población de estudio estratificada por grupos de edad
| Total(N=2.435) | ≤65años(N=1.658; 68%) | >65años(N=777; 32%) | p | |
|---|---|---|---|---|
| Edad (años) | 55,9 (15,4) | 47,9 (11,7) | 72,9 (5,4) | <0,001 |
| Varones (%) | 64,5 | 63,3 | 67,1 | 0,06 |
| Evento CV previo (%) | 20,5 | 14,0 | 34,5 | <0,001 |
| Diabetes mellitus (%) | 21,1 | 17,2 | 29,5 | <0,001 |
| Índice de Charlson sin edad | 3,3 (1,7) | 3,0 (1,6) | 3,8 (1,8) | 0,01 |
| Etiología ERC (%) | <0,001 | |||
| Diabetes | 18,6 | 15,3 | 25,9 | |
| Vascular | 11,0 | 7,9 | 17,6 | |
| Glomerular | 24,3 | 28,3 | 15,7 | |
| Poliquistosis renal | 11,1 | 13,8 | 5,3 | |
| No filiada/otras | 35,0 | 34,7 | 35,5 | |
| Procedencia (%) | <0,001 | |||
| ERCA | 73,9 | 70,1 | 81,8 | |
| Hemodiálisis | 18,1 | 19,5 | 15,1 | |
| Trasplante previo | 8,1 | 10,4 | 3,1 | |
| FRR (ml/min) | 7,0 (4,4) | 7,0 (4,4) | 7,0 (1,0) | |
| DPA al inicio (%) | 30,2 | 35,6 | 18,5 | <0,001 |
| Activo en lista espera Tx (%) | 40,5 | 51,1 | 17,9 | <0,001 |
Los valores se expresan como media y desviación estándar o porcentaje.
CV: cardiovascular; DPA: diálisis peritoneal automatizada; ERCA: enfermedad renal crónica avanzada; FRR: función renal residual; Tx: trasplante.
La edad media del grupo de mayor edad fue de 72,9 (5,4), con un rango de 65 a 91años, y la de los jóvenes fue de 47,9 (11,7), con un rango de 18 a 65años. Comparando ambos grupos, los mayores de 65años tenían más antecedentes de eventos CV previos, diabetes y comorbilidad de Charlson. El grupo de pacientes menores de 65años inició con cicladora en un porcentaje superior al grupo de mayor edad (tabla 1).
Dosis de diálisis y supervivencia de la técnicaLa utilización de DPA aumentó significativamente en ambos grupos durante el seguimiento; en los mayores de 65años pasó del 18,5 al 29,4% (p=0,001), mientras que en los jóvenes se incrementó del 35,6 al 48,0% (p=0,001). La dosis de diálisis en ambos grupos fue similar y se mantuvo dentro de objetivos tanto al inicio de DP como durante el seguimiento al año. En aquellos menores de 65años el Kt/V basal fue de 2,5 (DE 0,7) y al año fue de 2,4 (DE 0,7) (p=0,1). Similares resultados se obtuvieron en el grupo de mayores de 65años; el Kt/V basal fue de 2,5 (DE 0,7) y al año fue de 2,4 (DE 0,7) (p=0,3). Tampoco hubo diferencias en los valores de aclaramiento semanal de creatinina.
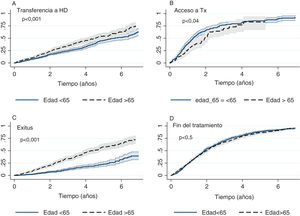
Se evidenció un mayor fracaso de la técnica y paso a HD en el grupo >65años en el análisis de Kaplan-Meier (mediana 5,6años IC 95% [5,0-6,5] vs. 4,5años [4,0-5,4]; p<0,001) (fig. 1). Los motivos del cambio de técnica de DP a HD estratificados por grupos de edad se representan en la tabla 2, donde en el grupo mayor de 65años destacan los problemas sociales de autocuidado. Encontramos una asociación independiente entre el fallo de la técnica con traslado a HD y la edad >65años corregida por otras comorbilidades como diabetes (tabla 3).
Incidencia de eventos acumulados para ambos grupos (>65años y ≤65años) de estudio. A) Transferencia a hemodiálisis; B) Trasplante renal para aquellos pacientes en lista de espera; C) Mortalidad de pacientes, y D) Salida de DP por cualquier motivo. Se presenta curva por Kaplan-Meier con intervalo de confianza al 95% y valor de p.
Desenlaces clínicos de los pacientes en diálisis peritoneal estratificados por edad
| ≤65años | >65años | p | |
|---|---|---|---|
| Causas de salida (%) | <0,001 | ||
| Permanencia en DP | 17,3 | 20,3 | |
| Fallecimiento | 9,3 | 28,5 | |
| Paso a HD | 20,6 | 30 | |
| Trasplante | 48,2 | 17 | |
| Trasplante sobre aquellos en lista | 95,4 | 95,8 | |
| Causas de abandono de la técnica (%) | <0,001 | ||
| Problemas mecánicosa | 18,7 | 12,0 | |
| Problemas infecciosos | 27,2 | 26,6 | |
| Fallo de la técnicab | 16,7 | 7,3 | |
| Comorbilidad | 9,6 | 13,3 | |
| Social/agotamientoc | 12,0 | 20,0 | |
| Otros/desconocido | 15,0 | 20,0 |
DP: diálisis peritoneal; HD: hemodiálisis.
Factores asociados al abandono de la técnica de diálisis peritoneal
| UnivarianteHR [IC 95%] | MultivarianteHR [IC 95%] | |
|---|---|---|
| Enfermedad CV previa | 1,4 [1,1-1,6] | |
| Diabetes mellitus | 1,7 [1,4-2,0] | 1,6 [1,3-1,9] |
| Edad>65años | 1,4 [1,2-1,7] | 1,4 [1,2-1,7] |
| Índice de Charlson | 1,1 [1,0-1,2] | |
| Peritonitis | 1,2 [1,0-1,4] | |
| Tratamiento previo | HD previa: 1,1 [0,9-1,4] | HD previa 1,2 [0,9 -1,4] |
| Ref. ERCA | Tx previo: 1,3 [1,1-1,9] | Tx previo: 1,6 [1,2-2,0] |
CV: cardiovascular; ERCA: enfermedad renal crónica avanzada; HD: hemodiálisis; HR: hazard ratio; IC: intervalo de confianza; Tx: trasplante.
No existen diferencias en el tiempo pasado en tratamiento con DP (mediana de seguimiento de 2,1años, fig. 1), pero sí en las causas de salida. El principal motivo en los ≤65años fue el trasplante, y en el grupo >65años las causas son más diversas (tabla 2). El porcentaje de pacientes en lista de espera que accedieron a un trasplante renal efectivo fue el mismo en ambos grupos a los 4años de seguimiento, aunque el tiempo de espera fue algo más corto en los jóvenes que en los mayores (mediana de probabilidad para trasplante renal: 1,3años IC 95% [1,2-1,5] vs. 1,9años [1,5-2,2], respectivamente; fig. 1).
Objetivos intermedios e incidencia de peritonitisNo se encontraron diferencias en cuanto a niveles de corrección de anemia (hemoglobina>11,5g/dl: 62,6% vs. 60,9%; p=0,5) o control de la hipertensión (TA<140/90mmHg: 46,9% vs. 45,2%; p=0,4, tabla 4). Se registró algún episodio de infección peritoneal en 1.077 pacientes, más frecuentemente en los añosos que en los jóvenes (54,6% vs. 39,4%; p<0,001). La tasa de peritonitis por año en riesgo es mayor en el grupo de >65años (tasa <65años: 0,45; >65años: 0,65; tasa global: 0,51 episodios/paciente-año en riesgo; p=0,001). No hubo diferencias entre ambos grupos en la evolución de la peritonitis (tabla 4) ni en el tipo de germen causal, con un 57% de infecciones grampositivas en los añosos frente a un 56% en los más jóvenes. Tampoco hubo diferencias con el porcentaje de infección del orificio: 9,7% frente al 9,5%, respectivamente (p=0,5).
Cumplimiento de objetivos intermedios estratificados por edad
| ≤65años | >65años | p | |
|---|---|---|---|
| Tasa de peritonitis/paciente-año en riesgo | 0,45 [0,42-0,47] | 0,65 [0,62-0,70] | <0,001 |
| Curación (%) | 80,5 | 83,4 | |
| Recidiva (%) | 8,3 | 6,8 | 0,5 |
| Retirada de catéter (%) | 10,9 | 9,3 | |
| Fallecimiento (%) | 0,2 | 0,5 | |
| Grampositivo (%) | 55,9 | 57,6 | 0,87 |
| Gramnegativo (%) | 21,1 | 20,7 | |
| Hongos/polimicrobiana (%) | 2,1/3,1 | 2,4/3,2 | |
| Estéril (%) | 17,8 | 16,1 | |
| Infección de orificio (%) | 9,4 | 9,7 | 0,5 |
| Objetivos eficacia (basal/año) | |||
| Kt/V objetivo (%) | 82,6 / 83,6 | 85,9 / 86,6 | 0,1 / 0,2 |
| Kt/V medio (DE) | 2,5 (0,7) / 2,4 (0,7) | 2,5 (0,7) / 2,4 (07) | 0,9 / 0,3 |
| Objetivos anemia (basal/año) | |||
| Hb>11,5g/dl (%) | 62,6 / 63,8 | 60,9 / 69,1 | 0,5 / 0,05 |
| Hb media, g/dl (DE) | 12,0 (1,5) / 12,1 (1,5) | 11,9 (1,4) / 12,1 (1,5) | 0,7 / 0,4 |
| Objetivos TA (basal) | |||
| TA<140/90 (%) | 46,9 | 45,2 | 0,4 |
| TAS mmHg (DE) | 135,4 (19,2) | 139,6 (21,3) | <0,001 |
| TAD mmHg (DE) | 83,3 (12,1) | 75,6 (11,3) | <0,001 |
DE: desviación estándar; Hb: hemoglobina; TA: tensión arterial; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica.
La mortalidad en el grupo añoso fue mayor, con una mediana de tiempo hasta evento de casi 3años menos (4,5años IC 95% [3,9-4,9] vs. 8,4años [7,0-11,4]) (fig. 1). Las causas de mortalidad en el grupo mayor de 65años por orden de frecuencia fueron cardiovasculares (36,6%), no conocida (36,0%), infecciosa (23,8%) y tumoral (3,7%). Las causas de mortalidad no difirieron de las del grupo ≤65años (tabla 5).
Análisis univariante y multivariante de los factores de riesgo de mortalidad
| UnivarianteHR [IC 95%] | Multivariante 1HR [IC 95%] | Multivariante 2HR [IC 95%] | |
|---|---|---|---|
| Enfermedad CV previa | 3,2 [2,6-3,9] | 2,2 [1,7- 2,7] | 2,1 [1,7-2,7] |
| Diabetes | 2,4 [2,0-3,0] | 1,6 [1,3-2,1] | 1,7 [1,4-2,2] |
| Edad>65años | 3,1 [2,5-3,8] | 2,5 [2,0-3,1] | |
| Índice de Charlson | 1,3 [1,3-1,4] | ||
| Peritonitis | 1,0 [0,8-1,2] | ||
| Tratamiento previo (Ref. ERCA) | HD previa: 1,5 [1,2-1,9]Tx previo: 0,8 [0,5-1,2] | 1,6 [1,2-2,0]1,2 [0,8-1,8] | 1,5 [1,2-2,0]1,3 [0,9-2,0] |
| Edad>70 | 3,0 [2,5-3,7] | ||
| Edad > 70 (Ref. Edad <65) | 2,2 [1,6-3,0]3,5 [2,8-4,4] | 1,7 [1,2-2,3]2,9 [2,3-3,6] |
CV: cardiovascular; ERCA: enfermedad renal crónica avanzada; HD: hemodiálisis; HR: hazard ratio; IC: intervalo de confianza; Tx: trasplante.
En el modelo de Cox univariante encontramos una asociación entre mortalidad y el grupo de edad avanzada (>65años), la enfermedad CV previa, la presencia de diabetes, el índice de Charlson elevado, la modalidad de inicio con DPCA y la presencia de peritonitis. Sin embargo, en el modelo de Cox multivariante encontramos asociación independiente entre la mortalidad y la edad>65años (HR: 2,4; IC 95% [1,9-3,0], eventos CV previos (2,2 [1,7-2,7]) y diabetes mellitus (1,6 [1,3-2,1]). No hubo asociación independiente entre la mortalidad y el desarrollo de peritonitis o el tipo de técnica automática o manual.
DiscusiónNuestro estudio es el primero específicamente dedicado a describir los resultados de la DP sobre una amplia base de datos contemporánea que incluye casi 800 pacientes mayores de 65años, distribuidos en 5 comunidades autónomas de nuestro país. En su conjunto encontramos que la permanencia en técnica es similar a la de pacientes más jóvenes con resultados intermedios de calidad similares y un buen acceso al trasplante para aquellos incluidos en lista de espera. Aunque lógicamente la mortalidad fue más elevada en el grupo que era 25años mayor, no encontramos ningún resultado que impida seguir considerando la DP como una técnica adecuada y eficaz en los pacientes mayores de 65años.
Consideramos que estos resultados deberían ser suficientes para seguir recomendando la libre elección de diálisis desde las unidades de ERCA sin establecer un límite de edad estricto, sino empleando una evaluación individualizada que se base en características globales del paciente, su comorbilidad y fragilidad8,9. Dentro del concepto de paciente añoso existe un abanico amplio de perfiles, desde el paciente frágil que precisa ayuda en sus cuidados hasta el paciente sin patología asociada ni problemas sociales que se define como anciano saludable10,11. En función de estas características es nuestra tarea adaptar el aprendizaje y la técnica a cada situación12. Durante el último siglo ha aumentado progresivamente la esperanza de vida, la calidad de vida y de hecho se ha retrasado la edad de jubilación progresivamente. Hoy en día una persona de 65años puede permanecer activo con buena calidad de vida y una expectativa de vida de más de 20años, aunque en la ERC esto no siempre es así. Hemos mantenido este punto de corte por ser común en todos los registros publicados y constituir el límite que establece la definición de ámbito de actuación de la Sociedad Española de Geriatría y Gerontología. El riesgo de muerte estimado para mayores de 65años permite establecer comparaciones con otros registros, y en el subestudio por tramos de edad vemos como el riesgo se incrementa progresivamente en los tramos de 65-70 y mayor de 70 frente a los más jóvenes.
Debemos individualizar la prescripción de modalidad y pauta de DP, especialmente en los pacientes de mayor edad, buscando un equilibrio entre la dosis de diálisis, la capacidad para mantener el autocuidado y la calidad de vida13. Las cicladoras parecen ser la técnica de elección para los jóvenes de nuestro entorno, mientras que se prefiere el inicio con la técnica manual para pacientes de mayor edad, quizás por su sencillez y la mayor disponibilidad de tiempo de estos pacientes sin obligaciones laborales. La gran mayoría de pacientes mayores de 65años consiguen un Kt/V superior a 2, similar al de los pacientes más jóvenes y lo mantienen durante el seguimiento. Este hecho ya había sido destacado previamente por otros grupos, con un tamaño muestral muy inferior al nuestro3. Tampoco hemos encontrado que existan dificultades para conseguir otros objetivos intermedios, como el control adecuado de la tensión arterial o la anemia. No hemos encontrado referencias de estudios específicos sobre el control de anemia en pacientes mayores de 65años en DP, pero según el informe USDRD de 2015, un 80% de los pacientes en DP recibían agentes eritropoyéticos (AES) y presentaban una hemoglobina media de 10,9g/dl con un 55% de ellos entre 10-12g/dl, un 21% con>12g/dl y un 23% con <10g/dl14. En ese mismo registro, el 92% de los pacientes en HD precisaban AES y presentaban cifras de hemoglobina más bajas.
Aunque hay resultados controvertidos, varios trabajos refieren una tasa de peritonitis elevada en la población añosa15. En el trabajo de Wu et al., no solo se recoge un riesgo de infección 4 veces mayor, sino también una mortalidad secundaria a peritonitis significativamente elevada15. Sin embargo, aunque nuestros pacientes de mayor edad tuvieron mayor incidencia de peritonitis que los jóvenes, no fueron episodios más graves. De hecho, no tuvieron un impacto apreciable en el fracaso de la técnica ni en la mortalidad, y por ello no aparece como factor de riesgo en ninguno de los modelos de regresión multivariante. Una evaluación individual del riesgo de peritonitis en pacientes añosos nos permitiría anticipar planes de reentrenamiento o medidas de soporte que reduzcan las infecciones.
En nuestra experiencia, el entrenamiento a personas mayores implica más tiempo y dedicación, protocolos adaptados con instrucciones más claras y sencillas, y fomento del empoderamiento. También resulta conveniente el reentrenamiento, bien tras una peritonitis o bien de forma periódica, dependiendo del funcionamiento de la unidad de diálisis. Todas estas medidas pueden ayudar a disminuir la tasa de peritonitis y su impacto en la técnica y calidad de vida.
La DP fomenta el autocuidado y la autonomía en el paciente mayor, y estos resultados en cuanto a dosis de diálisis apoyan que la terapia sea recomendada también para ellos6. Si la evolución clínica del paciente de mayor edad no fuera la adecuada, lo correcto sería proponer otras técnicas; sin embargo, no hallamos motivos para desaconsejar de entrada la DP en el paciente mayor de 65años por el hecho de serlo.
En nuestro estudio la probabilidad de fracasar en DP es mayor en los añosos, los diabéticos y aquellos que han tenido un trasplante fallido previo. La diabetes es un conocido factor de mal pronóstico y el trasplante fallido suele asociar pérdida precoz de función renal residual y otras complicaciones16,17. Pese a todo esto, el tiempo efectivo que pasan nuestros pacientes en DP ronda los 2años, muy similar al de los jóvenes. Uno de los hallazgos de la literatura más interesante ha sido comprobar cómo la supervivencia de la técnica en el grupo de mayor edad puede llegar a ser similar a la de los pacientes más jóvenes18. Hemos encontrado que un importante porcentaje de pacientes abandonan la técnica obligados por un problema social, o de agotamiento propio o del cuidador y no por motivos técnicos como dosis insuficiente, fallo de filtración, fugas o infecciones. Por distintos motivos no ha llegado a desarrollarse la DP asistida en España. Sin embargo, otros países han sabido encontrar modelos basados en el apoyo de cuidadores que son entrenados para realizar la técnica completa, o bien para realizar la conexión y desconexión, y que se financian por diferentes sistemas19,20. Si dispusiéramos de este modelo, podríamos reducir los abandonos por causas sociales o incapacidad para autocuidados. El objetivo debería ser que solo los fallos técnicos irresolubles o el expreso deseo del paciente llevasen al cambio de DP a HD y no la falta de soporte domiciliario o recursos sociales21. En un reciente estudio europeo, la disponibilidad de DP asistida aumenta la utilización de la técnica (HR 1,78 [1,21-2,61])22.
Es cierto que, en estudios previos, la población añosa dependiente con DP asistida se mantiene menos tiempo en DP que aquella que es autónoma y utiliza DP convencional23. Pero ello puede deberse a un sesgo de selección negativa para DP asistida de aquellos con mayor comorbilidad y fragilidad. De hecho, la mayoría de esos pacientes estarían en HD de centro u hospital en nuestro modelo asistencial.
En cualquier caso, es asumible considerar que en los pacientes, por el mero hecho de envejecer y pese a disponer de asistencia, exista un riesgo mayor de fallo de la técnica24, que Kumar et al. estiman en un 6% por cada 10años de edad en su estudio sobre 1.378 pacientes25. Sin embargo, en un estudio sobre casi 13.000 pacientes, Lim et al. encontraron que los mayores de 65años tenían mejor supervivencia de la técnica tras un evento de peritonitis que la población más joven26. Los autores señalan como una ventaja la mayor disponibilidad de tiempo de los mayores de 65 para la recuperación y el reentrenamiento frente a los pacientes más jóvenes, que en ocasiones se ven limitados por la carga laboral y/o familiar que dificulta el reentrenamiento tras un evento infeccioso. Desde esta perspectiva el paciente de mayor edad estaría en ventaja. Podemos interpretar que los pacientes añosos tienen cierta ventaja y los muy añosos, frágiles o con necesidad de asistencia pudieran estar en desventaja.
El registro ERA-EDTA encontró un aumento de mortalidad y fallo de la técnica por problemas sociales en pacientes mayores de 65años. Los autores concluyen que es necesario profundizar en el análisis de los factores sociales y mejorar el soporte integrado de una manera precoz para evaluar su reversibilidad27. De alguna manera, mientras la diálisis asistida no esté generalizada en España, es preciso realizar una evaluación muy cuidadosa y probablemente con mayor frecuencia de la eficacia de la terapia en este grupo tan especial de pacientes, para analizar precozmente posibles fallos subsanables cuando se detectan pronto.
En este punto, cabe destacar que la media de edad de nuestra población añosa se sitúa próxima a los 73años y que el rango en el momento de iniciar la DP supera los 90años. Personas de mucha edad o expectativa de vida limitada podrían beneficiarse de una DP con carácter paliativo como han demostrado estudios previos9. Se trata de una técnica fácil de implementar, que se realiza con seguridad en el domicilio, y con buenos resultados especialmente en fases iniciales, por lo que es mayor el beneficio que el riesgo asumible. Un ejemplo que se ha ido asentando es el de los pacientes con insuficiencia cardíaca avanzada tratados con DP para mejorar la congestión gracias a la ultrafiltración28.
Es posible que los nefrólogos tengamos cierto temor a tener pacientes recibiendo tratamiento en sus domicilios y que prefiramos un control presencial en nuestras salas de HD. Con adecuado entrenamiento y ganando autoconfianza, podremos dar a nuestros pacientes la mejor calidad de vida posible; depende, una vez más, de nuestra actitud proactiva29.
Debemos reconocer ciertas limitaciones; los resultados se han obtenido a partir de la base de datos del GCDP puesta en marcha en 2003, por lo que hay parámetros potencialmente relevantes que no estaban disponibles. Entre ellos destacan: indicadores de nutrición o inflamación junto a elementos de evaluación geriátrica como escalas de funcionales, sociales, de calidad de vida, sarcopenia30 o fragilidad, que no son de uso cotidiano en nuestro medio31. Por otro lado, no disponemos de seguimiento clínico tras el cambio de técnica a HD o trasplante. No obstante, se trata de un estudio metodológicamente riguroso, de amplia implantación territorial, seguimiento y actualidad, por lo que resulta muy representativo de la práctica clínica habitual que confiere validez externa.
Por todo lo expuesto proponemos tres puntales como potenciales áreas de mejora para progresar en nuestros programas de DP. En primer lugar, el entrenamiento adaptado y los reentrenamientos domiciliaros para reducir las infecciones peritoneales. En segundo lugar, las estrategias de soporte integral del paciente mayor de 65años y sus cuidadores con un equipo multidisciplinar que nos permitan adaptar la técnica al paciente y prevenir el agotamiento del cuidador y/o paciente32. Por último, se deberían explorar modelos de DP asistida en domicilios o residencias para el subgrupo de pacientes dependientes o de aquellos que muestren signos de agotamiento.
Concluimos que los pacientes mayores de 65años en DP cumplen con adecuados objetivos intermedios y se mantienen en la técnica, con buena calidad de diálisis el tiempo suficiente como para seguir ofertando la DP. Identificamos como oportunidades de mejora el manejo preventivo de infecciones y del agotamiento del paciente/cuidador con un adecuado soporte para evitar la transferencia ajena a las complicaciones de la técnica. Modelos de éxito en otros países como la DP asistida podrían instaurarse aquí.
FinanciaciónGrupos de Investigación integrados en red de investigación pública REDInREN RETIC ISCIII 016/009. CoFinanciado por Baxter (2003-2017), Fresenius (2005-2017) y Vifor (2018-2020) a través de la Fundación Madrileña de Nefrología.
Conflicto de interesesLos autores no tienen ningún conflicto de interés en el área de conocimiento del presente trabajo.
Los autores agradecen a todos los enfermeros y facultativos del GCDP implicados en el seguimiento diario de nuestros pacientes durante estos 15 años.
El Grupo Centro de Diálisis Peritoneal (GCDP) está formado por los siguientes miembros: 1.- HUF Alcorcón: Tato A MD, Bernal Molano, MD. 2.- F. Jiménez Díaz: Martín Cleary C MD; Escribano A. 3.- H Clínico San Carlos: Vian J, MD. 4.- H. Clínico U de Valladolid: Sanz Ballesteros S. MD. 5.- HGU Gregorio Marañón: Vega A MD. 6.- H. U. Puerta de Hierro: Martínez A, Campos J. 7. HU La Paz: Bajo MA. MD, Del Peso G MD. 8.- H.G.U de Guadalajara: Rodríguez Palomares JR. MD. 9.- HG Ciudad Real: Carreño A MD .10.- HNS de Sonsoles, Ávila: Felipe C MD. 11.- H.U De La Princesa: Perpén A MD, Hernández MJ. 12.- HU. Príncipe de Asturias: Moreno F MD. 13.-HU Río Hortega de Valladolid: Sánchez García, L MD. 14.- HU Ramón y Cajal: Rivera Gorrín M. MD Burguera A. MD 15.- HG Segovia: Fernández-Reyes MJ MD, Rodríguez A, MD. 16.- H Infanta Sofía: Hevia C MD, Lorenzo M. 17.-H del Henares: Paraíso, V MD. 18.- H. San Pedro de Alcántara: González Sanchidrián S MD. 19.-H del Sureste: Tornero F MD. 20.-H. Río Carrión de Palencia. Hernández E MD. 21.- H. Infanta Leonor: Ortega M MD. 22.-H. Miguel Servet: Campos Gutiérrez, B MD. 23.- H.U. Infanta Cristina: Benito J MD. 24.- H Severo Ochoa (Leganés). Ortega O MD, Herrero JC MD. 25. H Rey Juan Carlos. Pizarro MS, MD.