La infección primaria por virus BK suele ocurrir en la primera década de la vida. Tras ella, el virus coloniza el tracto urinario y queda en latencia en las células renales. Cuando se produce disminución de la inmunidad, el virus empieza a replicarse en las células epiteliales del riñón, uréter y vejiga. En el trasplante renal puede conducir al desarrollo de nefropatía y pérdida del injerto. En este artículo se revisan la epidemiología, los estudios publicados de inmunidad específica frente al virus, los factores de riesgo, los métodos diagnósticos y el tratamiento.
VIRUS BK
El virus BK, perteneciente a la familia de los polioma-virus, se describió por primera vez en 1971 en un trasplante renal con estenosis del uréter, que eliminaba en la orina células con morfología nuclear atípica, y el nombre del virus se estableció por las iniciales del paciente1,2. Se han descrito 3 tipos de poliomavirus: BK, JC y virus SV-40 simio. Son virus pequeños, desnudos, provistos de cápside de simetría icosaédrica, que alberga en su interior un genoma con doble cadena circular de ADN con más de 5.000 pares de nucleótidos. Funcionalmente el virus BK está formado por 3 regiones: temprana, tardía e intermedia3. La región temprana codifica fundamentalmente 2 proteínas no estructurales que regulan la replicación viral y controlan el ciclo lítico viral, el antígeno T-largo y el antígeno T-corto. La región tardía codifica las 3 proteínas de la cápside, denominadas VP1, VP2 y VP3, y la agnoproteína, que es responsable del ensamble de la cápside viral y de la liberación de virones desde las células infectadas. La región intermedia, también llamada regulatoria y conocida como NCCR, codifica elementos de control transcripcional.
El virus entra en la célula mediante la unión de VP1 a los residuos siálicos de los receptores glucoproteicos4. Tras ello, el virus es internalizado mediante endocitosis y viaja al núcleo donde se queda latente1. Se han descrito 4 genotipos distintos del virus BK, basándose en las diferentes secuencias de aminoácidos en la región que codifica VP15,6, y el más frecuente es el tipo I. Más recientemente, los genotipos se han dividido en subgrupos dependiendo de su frecuencia geográfica1. Estos genotipos no muestran diferencias en agresividad, pero a veces comportan dificultades para el diagnóstico, ya que la mayoría de las técnicas de laboratorio usan el antígeno T largo o VP1 para monitorizar la infección por BK7, que sirven primordialmente para diagnosticar el serotipo I.
Epidemiología
La infección primaria por virus BK suele ocurrir en la primera década de la vida8, en la mayoría de los casos es asintomática o cursa con clínica respiratoria, y la vía de transmisión no está clara, aunque probablemente sea oral y/o respiratoria a través del contacto directo persona a persona o por exposición a superficies contaminadas, comidas o agua1.
Tras la infección primaria, el virus coloniza el tracto urinario y queda en latencia en las células tubulares y uroteliales sin producir habitualmente complicaciones en los huéspedes inmunocompetentes1. Se ha encontrado ADN de virus BK en el 33% de riñones de sujetos normales por hibridación de ADN9. Cuando se produce disminución de la inmunidad, el virus empieza a replicarse en las células epiteliales del riñón, uréter y vejiga10. Además de objetivarse replicación en pacientes trasplantados, se ha descrito en sujetos con VIH11, lupus eritematoso diseminado12 y otras patologías relacionadas con disminución de la inmunidad. Se conoce que el virus inicialmente se replica en las células epiteliales tubulares distales, lo que lleva a la necrosis e inicia un proceso local de daño e inflamación. La liberación de virus produce viruria e infección de las células adyacentes. Tras este proceso inicial se produce denudación y rotura de la membrana basal tubular, y la infección llega al espacio intertubular y a los capilares peritubulares; así se inicia la viremia13.
En el caso del trasplante renal, la infección puede provenir por reactivación del propio receptor o por transmisión por el donante. De hecho, la infección por virus BK es más frecuente cuando se recibe un injerto renal de un donante seropositivo, con una mediana de tiempo de aparición de viruria más precoz y más mantenida en el tiempo14. En el trasplante pediátrico se ha demostrado que los receptores seronegativos que reciben un riñón de donantes seropositivos presentan con mayor frecuencia nefropatía por poliomavirus15. De hecho, Saundh et al16 realizaron un estudio filogenético de secuencias VP1 y de serotipos, y concluyeron que el virus derivado del donante fue el responsable en la mayoría de los casos de infección.
Inmunidad específica frente al virus BK
La prevalencia de anticuerpos IgG frente al virus está por encima del 80% en adultos17. Kean et al estudiaron 1.501 sueros de donantes de sangre y encontraron positividad para anticuerpos en un 38% en edades inferiores a 5 años, en un 75% entre 5 y 10 años y con un pico máximo del 87% entre los 21-50 años, y un posterior decremento hasta el 70% en mayores de 70 años18.
Las células T, especialmente las CD8, son muy importantes para la vigilancia frente al virus BK, puesto que detectan y matan a las células infectadas. Se ha demostrado que existen células T específicas frente al virus BK en la sangre de pacientes sanos seropositivos19, así como en pacientes con viremia y nefropatía por poliomavirus BK (NPV)20. También se ha descrito que la respuesta CD4 específica frente al virus es dependiente de la edad, con niveles máximos entre los 20 y los 30 años, y posteriormente disminuye21.
La respuesta inmune celular específica de virus BK fue analizada retrospectivamente por Comoli et al22 en trasplantes renales, con o sin infección, midiendo la frecuencia de células CD4 y CD8 secretoras de interferón γ (IFN-γ) en sangre periférica. Los pacientes con infección activa por BK y buena función renal tenían mayor número de linfocitos específicos frente a BK que los controles sanos, y en el mismo rango que los trasplantes BK seropositivos sin infección activa. Sin embargo, los pacientes con NPV tenían niveles indetectables de células específicas para BK. Además, estos autores encontraron que, tras la reducción de la inmunosupresión en pacientes con NPV, aparecía inmunidad específica, con producción de IFN-γ en el mismo rango que los controles sanos. Otros estudios posteriores también han demostrado que trasplantados en los que se resuelve la replicación viral presentan un aumento significativo de las respuestas linfocitarias frente a los antígenos del virus BK, en comparación con pacientes en los que persiste la infección23,24.
Las células NK (natural killer) también juegan un papel en la respuesta inmune innata frente a las infecciones virales, pero su importancia frente a la infección por BK no está aún clara (revisado en referencia 25). También se ha sugerido un cierto papel de las células dendríticas, aunque los datos son controvertidos. Se ha informado de un déficit de células dendríticas en sangre periférica en pacientes trasplantados con NPV y en pretrasplante en los sujetos que posteriormente desarrollan viremia por BK26. Sin embargo, se ha descrito que en las biopsias de pacientes con NPV existe mayor cantidad de células dendríticas27. Una posible explicación sería que su disminución en sangre periférica fuera secundaria a su migración en el trasplante dañado.
Factores de riesgo de nefropatía por virus BK
El 50% de los pacientes trasplantados renales que presentan viremia lo hacen en los 2 primeros meses postrasplante y el 95%, en los 2 primeros años28. Esta reactivación tan temprana en el trasplante puede estar relacionada con diferentes factores como la intensidad de la inmunosupresión, las lesiones tubulares secundarias a isquemia-reperfusión, el trauma quirúrgico, etc. De hecho, estudios con microscopio electrónico de pacientes con NPV muestran necrosis tubular extensa, incluso en células no infectadas13. Modelos experimentales en animales infectados por poliomavirus muestran que tanto el daño químico como el isquémico promueven la replicación del virus29. Además, se conoce que la replicación viral está regulada por numerosos factores transcripcionales celulares, que articulan diferentes vías pro- o antiinflamatorias que se activan tras una lesión renal y que pueden ser el vínculo de unión entre la isquemia renal y la replicación viral30. Por ejemplo, factores como TGFβ o TNFα pueden aumentar directamente la actividad transicional NCCR y, con ello, la replicación30.
El efecto del tratamiento inmunosupresor es también importante. Se ha descrito que la aparición de nefropatía por BK se correlaciona con dosis y niveles altos de tacrolimus31,32, e incluso solo con su uso cuando se compara frente a ciclosporina33, uso de ácido micofenólico32, inducción con globulinas antitimocíticas31,34 y tratamiento del rechazo. En este último, además de la necesidad de intensificar la inmunosupresión, se añade un daño a la célula tubular que puede ocasionar la liberación de más viriones. Otros factores descritos de forma más inconsistente en la bibliografía son la edad avanzada y el sexo varón del receptor, y factores asociados con daño renal (isquemia fría, retraso en la función inicial del injerto, etc.) (revisados en referencia 35).
Diagnóstico
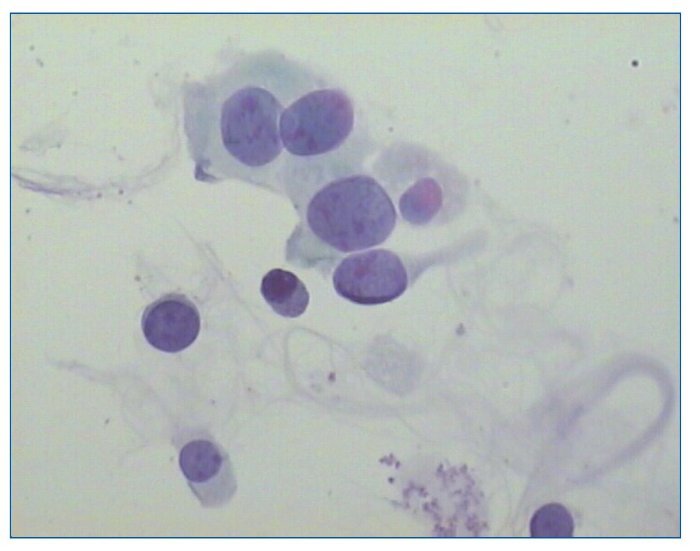
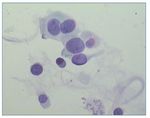
La detección de células decoy en orina es uno de los métodos más tempranos para diagnosticar infección por virus BK. Son células tubulares renales infectadas con núcleos alterados por las inclusiones virales (fig. 1). Se pueden observar en la citología de orina usando tinción de Papanicolau. Es un marcador de cargas urinarias altas, típicamente≥ 7 log10 copias/ml, pero no diferencia entre infección por virus BK y JC36. Es un método muy poco costoso y requiere poca infraestructura. La citología positiva con Papanicolau tiene un valor predictivo positivo de solo el 29%1.
Figura 1. Células decoy en orina; obsérvense las células tubulares renales infectadas, con núcleos alterados por las inclusiones virales.
La detección de anticuerpos frente al virus BK es de poco valor, puesto que muchos de los pacientes que los tienen no desarrollarán viruria ni viremia ni nefropatía37. Sin embargo, trasplantar riñones de donantes seropositivos a seronegativos se asocia con un riesgo incrementado de viremia15,38.
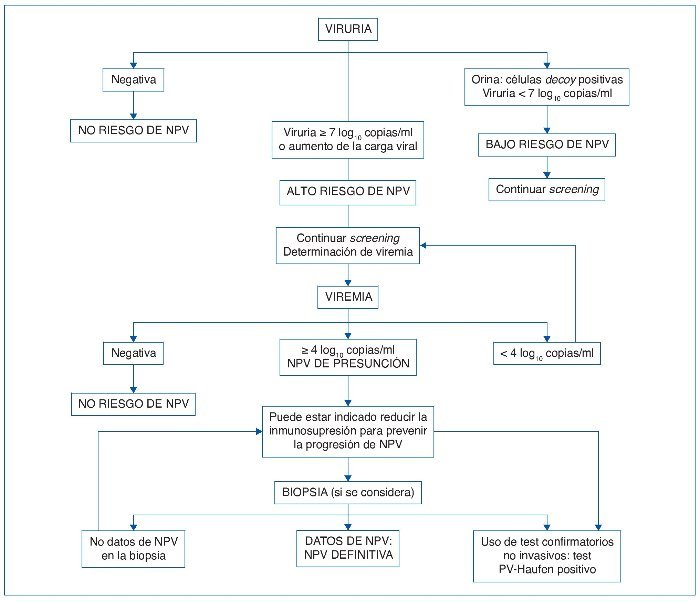
La medición del ADN viral en orina mediante PCR es otro método temprano de diagnóstico, con un valor predictivo negativo cercano al 100% y positivo de entre el 40 y el 67%39,40 y es el que propone como método inicial el Banff Working Group on Polyomavirus Nephropathy (fig. 2)41.
Figura 2. Diagrama de flujo de recomendaciones para el diagnóstico de nefropatía por poliomavirus del Banff Working Group on Polyomavirus Nephropathy. NPV: nefropatía por poliomavirus.
Tanto las células decoy como la viruria preceden a la viremia en una media de 4 semanas1 y a la NPV en aproximadamente 12 semanas1. La viremia, especialmente si la carga es > 10.000 copias/ml, tiene un mayor valor predictivo positivo37,39.
La confirmación de NPV requiere la realización de una biopsia. El término NPV definitiva se aplica a pacientes con biopsia confirmatoria, mientras que se usa NPV de presunción para los que tienen altos títulos de viremia pero sin confirmación histológica de afectación. De acuerdo con la clasificación de Banff, se recomienda obtener 2 muestras de biopsia, que deben contener parénquima medular para aumentar la sensibilidad de detección. Debido a la naturaleza focal de la NPV y a la posibilidad de error de muestreo, hay consenso en que los resultados negativos de la biopsia no pueden descartar la NPV con certeza. En casos de alta sospecha, particularmente en casos con replicación de poliomavirus significativa y una biopsia inicial negativa, se debe considerar una segunda biopsia28.
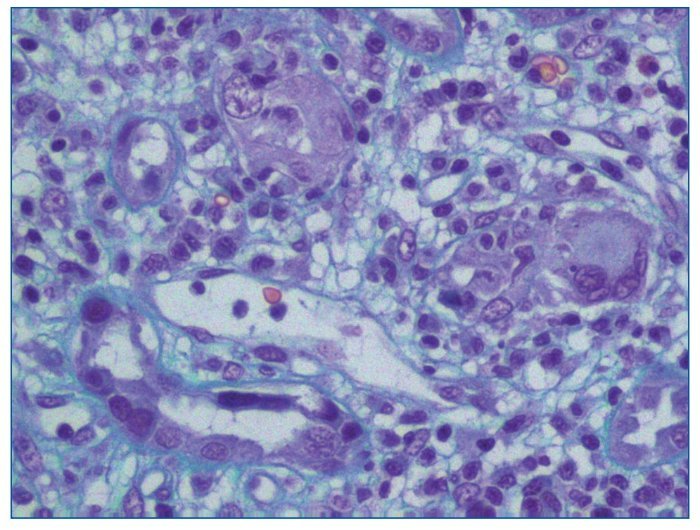
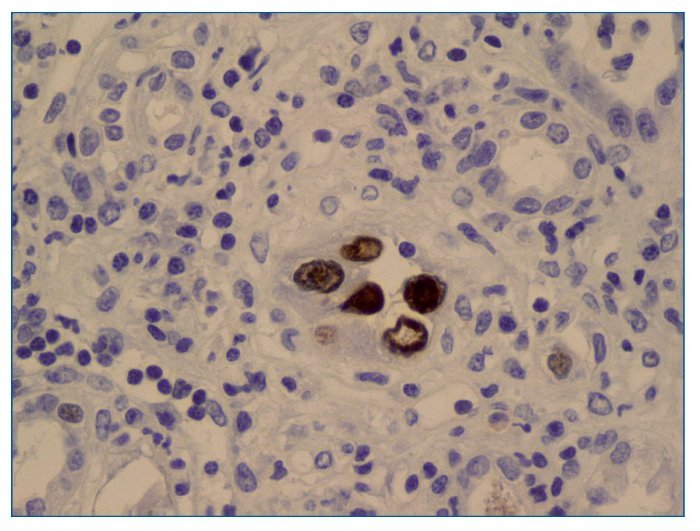
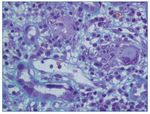
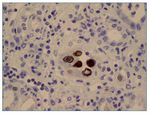
Se debe realizar una valoración semicuantitativa de los cambios citopáticos virales en las células tubulares (fig. 3) en la biopsia clasificándolos en cy0 o ausente (ninguno), cy1 o mínimo (< 10% túbulos infectados), cy2 o leve (10 a ≤ 25%), cy3 o moderado (26-50%) y cy4 o grave (> 50%). El diagnóstico se debe confirmar con inmunohistoquímica positiva para el antígeno T-largo SV40 (fig. 4) y/o hibridación in situ para secuencias genéticas del virus.
Figura 3. Cambios citopáticos virales en las células tubulares.
Figura 4. Inmunohistoquímica positiva para el antígeno T-largo SV40 en células tubulares infectadas.
Según la clasificación de Banff, se diferencian 3 estadios13. El grado A se define por cambios citopáticos virales en ≤ 25% de los túbulos, infiltrados inflamatorios < 10% y ausencia de fibrosis y atrofia tubular. El grado B se define por cambios citopáticos virales en > 25% de los túbulos, infiltrados inflamatorios ≥ 10% y de existir fibrosis y atrofia tubular debe ser leve (≤ 50%). El grado C se define por fibrosis y atrofia tubular al menos moderada (> 50% de atrofia y > 25% de fibrosis), con grados variables de cambios citopáticos e infiltrados inflamatorios (desde mínimos a graves).
Recientemente, el Banff Working Group on Polyomavirus Nephropathy41 ha realizado una nueva clasificación basándose en una importante cohorte de pacientes biopsiados y diagnosticados de NPV. En este estudio correlacionan cambios histológicos con presentación clínica y evolución. En él realizan una gradación del porcentaje de túbulos con evidencia morfológica de replicación (inclusiones intranucleares virales por microscopia óptica y/o inmunohistoquímica positiva para antígeno SV40-T en una o más células epiteliales tubulares por sección). Define 3 niveles de replicación viral tubular (RVT): RVT-1 < 1%; RVT-2 entre el 1 y el 10% y RVT-3 > 10% de túbulos con afectación. Tras un complejo estudio estadístico, redefine 3 nuevas categorías de NPV: a) clase 1, que se caracteriza por RVT-1 y cambios crónicos intersticiales (ci) ≤ 1; b) clase 2: RVT-1, ci ≥ 2 o RTV-2 con cualquier ci score o RVT-3 con ci ≤ 1; c) clase 3: RVT-3 y ci ≥ 2. Los pacientes con NPV de clase I son los que se diagnostican más tempranamente (mediana, 18 semanas postrasplante frente a 30 y 54 semanas en las clases 2 y 3, respectivamente), presentan menor deterioro de la función renal y mejor pronóstico (el 16% de pérdidas de injerto frente al 31 y el 50% en las clases 2 y 3, respectivamente).
La aparición de rechazo agudo tras reducir la inmunosupresión ante viremias altas no es rara. En esta situación, la interpretación de la biopsia puede ser difícil. La presencia de arteritis intimal, glomerulitis o capilaritis puede ser un criterio que ayude a diferenciar entre rechazo y NPV. La tubulitis no es un factor discriminativo, incluso en presencia de células con cambios citopáticos.
Dado que no todos los pacientes con viremia positiva desarrollan NPV, se han descrito diferentes biomarcadores de afectación renal. Entre ellos, el más valorado es el llamado test PV-Haufen, que tiene más de un 95% de valor predictivo positivo y negativo en trasplante renal42. Se basa en el uso de microscopia electrónica para detectar cilindros urinarios compuestos por uromodulina, células tubulares lisadas y viriones. Este test se encuentra actualmente incluido en el algoritmo de diagnóstico del Banff Working Group on Polyomavirus Nephropathy41.
Se recomienda determinar viremia mensualmente postrasplante durante los 6 primeros meses y después cada 3 meses hasta cumplir los 2 años postrasplante43. Una alternativa puede ser monitorizar con citología, viruria o test PV-Haufen, pero en los casos positivos se debe realizar viremia43.
En raras ocasiones el virus JC puede causar NPV. Son pacientes que no tienen evidencia de replicación por virus BK36. La viremia por JC es mucho menor o incluso indetectable en la NPV causada por este virus, con lo cual es más difícil hacer el diagnóstico, aunque generalmente la viruria por JC suele ser elevada36.
Prevención y tratamiento
Como ya hemos comentado, la infección por virus BK puede ocurrir por la reactivación del virus latente en el receptor o por la transmisión del virus a través del riñón del donante. Bohl et al14 sugieren que existe una correlación directa entre los títulos de anticuerpos específicos de virus BK en el donante tanto con la transmisión como con la actividad de la infección por virus BK. Estos autores definen transmisión como aparición temprana de viruria y actividad como un pico más alto y niveles más prolongados de viruria en el receptor14. La mayoría de los estudios realizados en este campo son retrospectivos14,15,44,45. En un estudio pediátrico retrospectivo, Ali et al44 informaron de que una combinación de altos títulos de IgG de BK en el donante y bajos títulos de IgG específicos de virus BK en el receptor es un factor de riesgo para viremia temprana por BK. De manera similar, hay estudios retrospectivos que encuentran que la seronegatividad de BK en el receptor es un factor de riesgo para nefrología por virus BK en la población pediátrica45. El único estudio prospectivo realizado en trasplantados renales (adultos y pediátricos)38 mostró una mayor incidencia de infección por BK en sujetos seronegativos que reciben un órgano de donante seropositivo. En él se encontró que la NPV era más elevada (el 7,0 frente al 3,8%), pero no estadísticamente significativa en ese grupo de pacientes, lo cual se pudo deber, en parte, a que el número de casos era pequeño. Por lo tanto, es intuitivo considerar que niveles bajos o ausencia de IgG específica de virus BK podrían constituir un ambiente ideal para la transmisión y activación del virus de un donante con altos niveles de IgG específicos de virus BK. Este aspecto necesitaría valorarse en más estudios prospectivos, a fin de conocer si debería estudiarse la serología para virus BK en el donante y en el receptor antes del trasplante, para prevenir la enfermedad, al igual que hacemos con otros virus, como el citomegalovirus.
Lo más importante es reducir la inmunosupresión, tanto para la prevención de NPV cuando detectamos viremias elevadas como en el tratamiento de la NPV instaurada, pero no existe una pauta suficientemente clara. Hay autores que recomiendan suspender o reducir las dosis de antimetabolitos46, disminuir los inhibidores de la calcineurina47,49 o realizar ambas aproximaciones50,51. También se postula la sustitución de los inhibidores de la calcineurina por imTOR (inhibidores del ligando de la rapamicina en los mamíferos [mammalian target of rapamycin])52-55 o el cambio de tacrolimus por ciclosporina47, pero realmente no existe un ensayo clínico aleatorizado en el que se comparen adecuadamente estas diferentes actitudes terapéuticas. Solo se han publicado 5 ensayos clínicos aleatorizados32,56-59, 2 de ellos utilizando quinolonas56,57, 2 con diferentes pautas inmunosupresoras para prevenir la infección31,59 y 1 para el tratamiento de la NPV58. Los ensayos que utilizan levofloxacino, tanto para prevenir el desarrollo de NPV en el postrasplante56 como para tratar pacientes con viremia positiva57, no han mostrado efectos beneficiosos del fármaco. Un ensayo clínico en el que se aleatorizaron pacientes diagnosticados de NPV confirmada por biopsia a seguir con tratamiento estándar o recibir FK778, suspensión de micofenolato y reducción del inhibidor de la calcineurina58, mostró que con este fármaco se conseguía mejoría en la carga viral, pero no en la función renal, probablemente debido a una mayor incidencia en el rechazo. Dentro de los ensayos con diferentes pautas inmunosupresoras para prevenir la infección por BK, el primero de ellos lo realizaron Brennan et al32, que aleatorizaron a 200 pacientes trasplantados de novo a ser tratados con tacrolimus (n = 134) o ciclosporina (n = 66), y se dejó a elección del investigador el tipo de antimetabolito. Aunque no encontraron diferencias globales en la incidencia de viremia y viruria cuando compararon ambos grupos, sí apreciaron mayor viruria cuando los pacientes recibieron tratamiento con tacrolimus y micofenolato (46%) frente a ciclosporina y micofenolato (13%). Recientemente se han publicado datos de un ensayo clínico multicéntrico, abierto y aleatorizado danés59, en el que 224 trasplantes renales de novo fueron aleatorizados al sexto mes en 3 ramas: micofenolato, ciclosporina o everolimus, todas ellas asociadas a prednisona. A partir de los 6 meses, la incidencia de viruria BK en el grupo de micofenolato fue significativamente mayor que en los otros grupos (el 43,6 frente al 16,9% con ciclosporina y el 19,8% con everolimus; p = 0,003). No hubo diferencias entre los 3 grupos en el porcentaje de pacientes con viremia positiva. Se diagnosticó NPV en 3 pacientes, todos tratados con micofenolato (7,8%; p = 0,001). El análisis de datos longitudinales mostró una menor viruria y un aclaramiento significativamente más rápido de esta en el grupo de ciclosporina en comparación con el grupo de micofenolato (p = 0,03).
Además hay publicados datos de diferentes ensayos clínicos en los que su objetivo primario no ha sido estudiar la infección por BK, pero que sí han dado datos sobre su incidencia en la población aleatorizada. Así, algunos de estos ensayos clínicos realizados con everolimus objetivan una menor incidencia de infección por BK60,61. En esta línea, los últimos datos provienen del estudio Transform62, en el que se valoró la incidencia de infección por BK (reportada como evento adverso), y se objetivó que era inferior en el grupo tratado con everolimus más inhibidor de la calcineurina respecto a los que recibían micofenolato e inhibidor de la calcineurina (el 4,3 frente al 8,0%). Aunque esto lógicamente tiene limitaciones importantes, hay que tener en cuenta estos hallazgos.
Paralelamente, datos de análisis de la base UNOS mostraron que el uso de imTOR está asociado con una reducción en el riesgo de desarrollar NPV34. Sin embargo, un reciente metaanálisis de ensayos clínicos que compara regímenes basados en imTOR frente a inhibidores de la calcineurina no ha mostrado efecto protector a favor de los primeros63.
Uno de los objetivos secundarios del estudio Direct33 fue comparar la incidencia de replicación por virus BK en trasplantados renales de novo aleatorizados a recibir ciclosporina o tacrolimus asociado a micofenolato y esteroides. Se objetivó menor incidencia de viremia en el grupo tratado con ciclosporina y, además, las cargas virales fueron mayores en el grupo de tacrolimus. Si se unen estos datos a los reportados en el ensayo de Brennan et al32 y a los del estudio danés59, parece que el cambio de tacrolimus por ciclosporina puede estar indicado.
El uso de inmunoglobulinas ha mostrado ser útil en casos refractarios64. Se ha visto que, aunque las inmunoglobulinas intravenosas tienen anticuerpos neutralizantes frente a la mayoría de los genotipos, las cantidades son diferentes (p. ej., menores para el genotipo 1b que para el 1a)65.
Respecto al uso de leflunomida y cidofovir, una revisión sistemática no encontró beneficio en el uso de estos fármacos66. Además, un estudio farmacológico con células en cultivo ha mostrado que su actividad frente al virus BK es modesta, con una selectividad baja67.
Hasta que se publiquen los datos de nuevos ensayos clínicos que están en marcha, siguiendo las recomendaciones de expertos de las Guías KDIGO, la actitud es reducir la inmunosupresión cuando la carga viral exceda el umbral de 10.000 copias/ml68.
Trasplante renal previo perdido por nefropatía por poliomavirus BK
En la bibliografía se han reportado pocos casos de retrasplante después de NPV69-72. Dharnidharka et al70 estudiaron retrospectivamente una cohorte de 126 pacientes de la base de datos OPTN que fueron retrasplantados tras perder el injerto previo por NPV. Apareció viremia en el 17,5% de los casos, y la supervivencia del injerto y del paciente fue del 93,6% después de 3 años. Geetha el al71 revisaron a 31 pacientes, y solo la viremia pretrasplante fue el factor significativo para desarrollar reinfección.
En el contexto de la pérdida de injerto causada por la infección por virus BK, se recomienda reducir, o incluso suspender, el tratamiento inmunosupresor antes de repetir el trasplante, para restaurar la inmunidad frente al virus BK y controlar sus cargas virales en orina y plasma. Estas últimas deben ser indetectables o haber disminuido en al menos 2 log1043,73 (nivel de evidencia BIII).
La necesidad de llevar a cabo la trasplantectomía antes del retransplante es un tema controvertido en la bibliografía. En una revisión de 15 casos, Hirsch et al73 concluyeron que debería realizarse en el caso de un trasplante preventivo, pero que ello no descartaría necesariamente una infección viral BK recurrente en el segundo injerto. En el análisis de la base de datos OPTN, no había datos sobre nefrectomía previa y en el análisis de Geetha el al71 no se encontraron diferencias estadísticamente significativas, aunque sí había un mayor porcentaje de pacientes sin trasplantectomía previa que presentaba replicación viral en el siguiente trasplante (el 27 frente al 50%). La American Society for Transplantation recomienda la trasplantectomía antes del retrasplante en pacientes que no negativizan viremia, pero no concluye que la trasplantectomía pueda proteger frente a la recurrencia de la infección viral BK en el segundo injerto73. Sin embargo, se han publicado casos exitosos de retrasplantes con viremia y sin trasplantectomía previa74.
CONCLUSIÓN
El virus BK se ha convertido en uno de los más importantes agentes infecciosos en el trasplante renal. El diagnóstico precoz de la infección puede permitir la reducción de la inmunosupresión y la reversión exitosa de la enfermedad en un alto porcentaje de pacientes. Sin embargo, muchas cuestiones permanecen con respecto a la prevención y el tratamiento apropiados. Parece que tacrolimus y micofenolato son los inmunosupresores que más se asocian con esta infección, por lo tanto podría estar indicada su sustitución en trasplantados con NPV.
Conflicto de intereses
La autora ha recibido honorarios por asesoría científica de Novartis y Chiesi, y por conferencias de Novartis, Chiesi y Astellas, aunque no relacionadas con el presente trabajo.
Correspondencia:
Ana I. Sánchez Fructuoso
Servicio de Nefrología. Hospital Clínico San Carlos.
Avda. Profesor Martín Lagos. 28040 Madrid.
sanchezfructuoso@gmail.com
Revisión por expertos bajo la responsabilidad de la Sociedad Española de Nefrología.