Las infecciones son la principal causa de morbilidad y la segunda causa de mortalidad en los pacientes en diálisis. Un elevado porcentaje de pacientes incidentes en diálisis tienen un inicio no programado y el uso catéteres venosos sigue siendo elevado. En presencia de éste se multiplica de forma considerable el riesgo de bacteriemia y las tasas de mortalidad ajustada para todas las causas y causas infecciosas. Datos del US Renal Data System (USRDS) de diálisis muestran que el riesgo de septicemia es significativamente más bajo en pacientes que inician terapia renal sustitutiva (TRS) con diálisis peritoneal (DP) comparando su tasa de infección por paciente y año con la de pacientes incidentes en hemodiálisis (HD) a través de catéter. Los avances experimentados en los últimos años en la DP han permitido un descenso en la incidencia de peritonitis en la última década. Hay registros que publican tasas de peritonitis inferiores a 1 episodio/35 meses-año. El riesgo global de infección en pacientes en diálisis es similar entre pacientes en HD y DP. Sin embargo, la elección de la modalidad de diálisis puede influenciar significativamente el riesgo de padecer determinados tipos de infecciones, sobre todo al inicio de la terapia. Determinadas infecciones son más frecuentes en HD: neumonías, endocarditis o hepatitis víricas. Mientras que las peritonitis son infecciones asociadas inherentemente con la terapia de DP. Aunque las tasas de hospitalización por infecciones son similares entre ambas modalidades de TSR, las causadas por infección del acceso son mayores en HD, tanto en población adulta como infantil. Determinadas patologías infecciosas derivan en una alta mortalidad; es el caso de la tasa de mortalidad ajustada por septicemia o por endocarditis infecciosa (EI), mayor que la mortalidad por peritonitis en pacientes en diálisis durante el primer año. Debemos promover el inicio de diálisis programado, a través de la eficiencia en el cuidado ERCA en Unidades multidisciplinares, para reducir el uso de accesos vasculares transitorios y, con ello, las tasas de septicemia, el riesgo de hospitalización, mejorar el coste socioeconómico y mejorar la supervivencia a largo plazo de los pacientes.
INTRODUCCIÓN
La infección es la mayor causa de morbilidad y la segunda causa de mortalidad entre pacientes en diálisis1-2. Históricamente ha existido la impresión generalizada de que la DP está asociada con una alta tasa de infecciones cuando es comparada con la HD. Sin embargo, aún son pocos los artículos que analizan el impacto de la modalidad de diálisis en la tasa y tipos de infecciones3-4. Otro aspecto comúnmente excluido en los estudios es la valoración de estas infecciones durante el período inicial de la diálisis dado que la mayoría de los grandes registros, inclusive el registro americano (UR Renal Data System o USRDS), no recaban información hasta los 90 días de iniciada la diálisis, hecho que excluye un período de tiempo crítico en cuanto a infecciones se refiere, dado que justamente es en este período cuando una parte importante de los pacientes que inician la modalidad de hemodiálisis son portadores de catéteres transitorios o permanentes, reconocido factor de riesgo para la presencia de bacteriemia o septicemia5-6.
Es más, mientras no se realicen procedimientos que implementen el cuidado de la enfermedad renal crónica avanzada (ERCA), y el número de pacientes que comiencen diálisis de forma programada no se incremente, el uso de catéteres temporales vasculares seguirá siendo muy alto.
En este artículo no se ha pretendido hacer una revisión exhaustiva de todas las infecciones que ocurren en la distintas modalidades de diálisis, más bien hacer una reflexión de forma más focalizada de los problemas relacionados con el inicio de diálisis en pacientes no programados que son aquellos que van a portar catéteres venosos con el riesgo que ello conlleva en cuanto a morbimortalidad se refiere.
INICIO DE DIÁLISIS
A pesar de los importantes avances experimentados en la diálisis, aún a día de hoy, las tasas de morbi-mortalidad al inicio de diálisis siguen siendo elevadas. Especial importancia cobra el estado en que se encuentra el paciente al inicio de la diálisis, que va a depender en gran medida de un seguimiento óptimo en situación prediálisis y de una entrada a diálisis programada o no programada. Desde hace mucho tiempo se ha venido publicando artículos en los que se pregonaba las numerosas ventajas que conlleva el inicio programado de la diálisis7-14: menor necesidad de realizar diálisis urgente, menor uso de accesos vasculares temporales, disminución de las tasas de mortalidad y morbilidad, menor duración de la hospitalización, menor coste socio-sanitario asociado, mejor manejo de la ERCA (metabolismo calcio fósforo, anemia, etc) y acceso más precoz y óptimo del paciente a un programa de trasplante renal.
Elevada proporción de catéteres transitorios y no transitorios al inicio de diálisis
El Dialysis Outcomes and Practice Patterns Study (DOPPS) fue un estudio multicéntrico longitudinal prospectivo realizado en 25.588 pacientes con ERC en HD, incluyendo aquellos pacientes que llevaban más de 180 días en tratamiento sustitutivo. Basado en datos de este estudio, Piraino et al publicó un artículo en 200215 donde analizó el uso y supervivencia del acceso vascular para HD en 6479 pacientes procedentes de 145 centros de diálisis de los Estados Unidos de América (USA) y 41 centros de cinco paises europeos (Alemania, Francia, Italia, España y Reino Unido), recogiendo datos entre Julio 1996 y Octubre 2000 en USA y Julio 1998 y Octubre 2000 en Europa. En el análisis de los pacientes incidentes en diálisis (primeros cinco días de diálisis) encontraron una incidencia de catéteres en Estados Unidos alta, un 60%, y un 50% en Reino Unido. En España, un 26% de los pacientes iniciaron HD a través de un catéter. Y de ellos, la mitad en el caso de USA, y un 25% en España eran catéteres permanentes; el resto eran transitorios. Sin embargo, es muy posible que esta cifra se encuentre infravalorada teniendo en cuenta otros estudios multicéntricos que a continuación se indican.
Elevada proporción de pacientes incidentes en diálisis no programados
Todavía a día de hoy, hay una elevada proporción de pacientes incidentes en diálisis que comienzan de una forma no programada a través de accesos vasculares transitorios. Gorriz et al publica en 2002 un estudio multicéntrico retrospectivo con 362 pacientes incidentes en TSR procedente de 5 hospitales españoles donde analiza las características de los pacientes al inicio de la diálisis, morbi-mortalidad y costes derivados. En este estudio de 176 pacientes, el 48,6% iniciaron diálisis crónica de forma no programada, es decir, sin acceso vascular o catéter peritoneal funcionante a tiempo. Los pacientes no programados eran más añosos, más comórbidos, tenían mayor hospitalización al inicio de diálisis y durante los primeros meses (relacionada principalmente con problemas del acceso vascular e infecciosos), y la HD había sido el TSR más frecuentemente utilizado casi de forma universal. La mortalidad para el grupo de los pacientes con inicio no programado fue mayor a los 6 meses pero también 3 años después del inicio. El coste asociado fue 5 veces mayor.
Otro estudio multicéntrico17 evaluó el inicio de TRS de 1504 pacientes en el año 2003, procedentes de 35 hospitales españoles. Casi la mitad de ellos (46%) habían comenzado de forma no programada, es decir, a través de un acceso vascular no permanente. Aunque el 75% de los pacientes habían tenido seguimiento nefrológico previo (al menos 3 meses en la Unidad), la mitad no habían sido educados en modalidades de TSR y el 82% de los pacientes, su tratamiento final fue la HD. Los pacientes programados significativamente eran más jóvenes, habían tenido más seguimiento a largo plazo en consultas ERCA especializadas, habían tenido más visitas médicas y en este grupo la incidencia de DP era mayor.
En la Comunidad de Andalucía (España), basándonos en datos procedentes del registro de Nefrología (SICATA) de 200618, un 70% de los pacientes incluidos en diálisis crónica tienen remisión precoz al nefrólogo (es decir, seguimiento por nefrología mayor de 6 meses). Sin embargo, la Fístula Arteriovenosa (FAV) al inicio de diálisis supuso solo un 43% de los accesos vasculares, mientras que otro 43%, lo hacen por catéteres transitorios, y un 14% por catéteres permanentes subcutáneos.
Riesgo infeccioso según la localización del catéter venoso
La localización del catéter transitorio va a influir en el desarrollo de infecciones en diálisis. Oliver et al publica en 200019 un seguimiento prospectivo durante un año de todos los catéteres transitorios colocados para hemodiálisis en un hospital canadiense. Analizaron un total de 318 catéteres en 211 pacientes. La incidencia de bacteriemia cuando el catéter está en localización yugular es de 10,3% después de 3 semanas, siendo del 29% cuando la localización es femoral (riesgo triple). La tasa de bacteriemia fue de 3,9-9,7 bacteriemias por 1000 catéteres-días, tasa similar a la encontrada en otros estudios20-24.
Bacteriemia y septicemia al inicio de diálisis
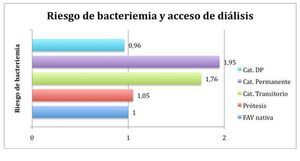
El riesgo de bacteriemia se incrementa de forma considerable en presencia de catéter venoso como acceso a diálisis. Ishani et al25 publicó en 2005 los resultados de un estudio prospectivo randomizado de 2358 pacientes incidentes en diálisis procedentes del estudio The Dialysis Morbidity and Mortality Wave 2 (USRDS Wave 2) entre 1996-1997, con un seguimiento de 3,2 años. Mediante análisis de regresión de Cox, identificó al acceso vascular al inicio de diálisis como el principal factor de riesgo para tener un primer episodio de bacteriemia o septicemia. El uso de catéteres permanentes incrementó el riesgo de tener este primer episodio de bacteriemia en un 95%, un 76% con el uso de catéteres transitorios y un 5% en presencia de FAV protésica (figura 2). Los pacientes que iniciaron en DP, se vieron protegidos (HR de 0.96). La principal limitación de este estudio es que solo incluyó a pacientes de diálisis de USA y es conocido (estudio DOPPS15) que el porcentaje de pacientes que inician diálisis con catéter es significativamente menor fuera de USA. Además, muchos individuos de la cohorte del estudio original fueron excluidos del análisis actual, limitando la representatividad del estudio y realizándose análisis secundario con datos existentes para otro objetivo primario.
Según otros datos procedentes del USRDS26, son factores de riesgo para bacteriemia en los pacientes en diálisis de USA: la HD vs. DP (RR 2.1 p < 0.0001), la edad superior a 75 años (RR 1.2 p<0.0001) o la raza hispana (RR 1.09 p < 0.0001) o negra 1.07 (p<0.05).
PROCESOS INFECCIOSOS durante LA estancia en diálisis
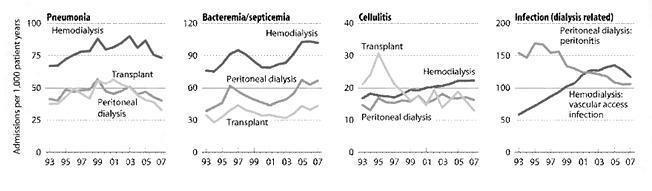
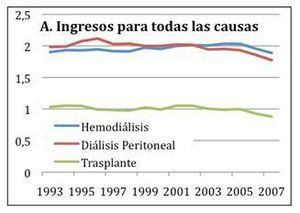
La asociación de infección y diálisis es sobradamente conocida. El riesgo de infección es similar entre ambas técnicas si bien el tipo de infecciones desarrolladas en cada técnica difieren sustancialmente. Ashlam y su grupo publican en 2006 un estudio observacional de cohorte prospectiva de 181 pacientes de un solo centro con pacientes incidentes en HD (n=119) y DP (n=62) entre 1999-2005, con el objetivo de comparar índices y tipo de infecciones en estos pacientes3. Los índices de infección global fueron los mismos en las dos cohortes. Sin embargo, el perfil de infecciones fue distinto: la bacteriemia y la fungemia solo se produjo en pacientes en HD y la peritonitis solo en los pacientes en DP. El índice de bacteriemia fue mucho mayor durante los primeros 90 días de HD que durante el tiempo de riesgo global total de los pacientes en HD (p<0.004), mientras que el riesgo de tener una peritonitis era similar en el tiempo y constante (0.22 episodios/año riesgo vs 0.24). El 40% de todos los episodios de bacteriemia en HD se produjeron durante los primeros 90 días de la HD y luego el riesgo cayó pasados los 90 días desde 0.42/ por año a 0.12 (p=0.001). El riesgo de infecciones varió para HD según el tipo de acceso usado, siendo más alto para catéteres temporales y catéteres tunelizados. Este estudio está limitado por su naturaleza observacional y por basarse en datos procedentes de un único centro, siendo una unidad de diálisis académica con un bajo índice de infección global tanto en DP como en HD.
Peritonitis
Las peritonitis siguen siendo una complicación a tener en cuenta en la práctica de la DP. Las Guías Europeas (European Best Practice Guidelines) recomiendan que las tasas de peritonitis sean inferiores a 1 episodio cada 24 meses, similar recomendación a la dada por el Plan de Calidad Científico Técnica y de Mejora Continua de Calidad en Diálisis de la SEN27, a diferencia de las Guías de la Sociedad Internacional de la DP (ISPD) que recomiendan 1 episodio cada 18 meses28.
El avance en los sistemas de conexión (sistemas en Y, ¿flush before fill¿ o reducción del número de conexiones con la diálisis peritoneal automatizada), la mejoría en las técnicas de implantación del catéter peritoneal (uso de técnicas quirúrgicas, mejor inmovilización del catéter peritoneal con el uso de catéter de doble cuff o mejoría en la realización del orificio del catéter con menor posibilidad de infección), así como la aparición de nuevas soluciones más biocompatibles de DP (bicarbonato y bicarbonato/lactato) que optimizan el pH del líquido peritoneal siendo fisiológico durante todo el intercambio, mezclas de glucosa ¿in situ¿ que reducen los productos de degradación de la glucosa en el líquido peritoneal o la aparición de la icodextrina han permitido reducir el uso de soluciones hipertónicas observándose una disminución en la incidencia de peritonitis en la última década como demuestran los datos de diversos registros de DP, pasando de tasas entre 0,7 y 0,85 episodios por paciente y año a tasas en torno a 0,4 episodios por paciente y año29-30.
En el Registro Andaluz de DP, se ha observado un continuo descenso en la ratio de peritonitis, siendo de 0,7 peritonitis paciente/año en 1999, habiendo disminuido a 0,38 en 200430. Pérez-Fontán et al, en un estudio retrospectivo con información procedente de una base de datos prospectiva de 565 pacientes en DP en su unidad desde Enero 1986 a Marzo 200429 (unos 1149 pacientes-año), observa un aumento en el número absoluto de infecciones debido al aumento de pacientes en su unidad durante estos años (20 pacientes en 1986 hasta 123 en 2003). Sin embargo, el nº de episodios ajustando a paciente-año de riesgo desciende progresivamente desde 0,9 episodios/paciente/año en la franja entre 1986-1990 a poco más de 0,4 episodios/paciente/año entre 2001 y 2004, debido al desarrollo de nuevos sistemas de conexión en diálisis peritoneal y a la mejora de los entrenamientos. Los índices de mortalidad relacionada con la peritonitis no cambiaron marcadamente durante el seguimiento, lo que indicaría que la mayoría de factores de riesgo son comunes a la mortalidad cardiovascular y relacionada con la peritonitis.
El registro francés de DP muestra tasas de peritonitis por paciente y año inferiores a 1 episodio/29 pacientes y mes en DPCA y 1 episodio/35 pacientes y mes en DPA, con una probabilidad de estar libre de peritonitis del 59,4% en DPA y del 55,3% en DPCA a los 24 meses, o lo que es lo mismo, que más de la mitad de los pacientes no sufrirán peritonitis en 2 años, destacando la importancia de prestar especial atención al re-entrenamiento en la técnica para conseguir estos resultados31.
Neumonía
Al igual que ocurre con la septicemia, la información epidemiológica disponible sobre neumonía en población en diálisis es escasa, aunque sí es bien conocido desde hace años que las tasas de mortalidad de la infección pulmonar es entre 14-16 veces más elevada que en población general, incluso tras ajustar para edad, sexo, raza y prevalencia de diabetes32. Foley ha publicado datos del restrospectivo Estudio de Morbilidad y Mortalidad en Diálisis Wave 1, 3 y 4 que confirman que la neumonía es una infección común y frecuente en pacientes en HD y que conlleva un pobre pronóstico33. El riesgo de padecer neumonía es mayor para pacientes en HD comparado con los pacientes en DP. Guo et al publican en 200834 un artículo usando datos procedentes de Centers of Medicare and Medicaid Services (CMS) de USA para identificar episodios de neumonía en 289210 pacientes incidentes en diálisis (>90 días) entre 1996 y 2001 y hacen un seguimiento hasta Diciembre de 2003. Uno de cada cinco pacientes fue diagnosticado de neumonía en el primer año de seguimiento tras inicio de diálisis. Al analizar la tasa de riesgo ajustado para neumonía, los principales factores de riesgo relacionados que encuentran son la edad superior a 75 años (RR 1.40; IC 1.37-1.46), la presencia de enfermedad pulmonar obstructiva crónica (RR 1.47; IC 1.43-1.51), pacientes con incapacidad para la deambulación (R 1.44; IC 1.43-1.51) y la HD. La ratio de los pacientes en HD fue casi el doble (RR 1.41; IC 1.37-1.46; p<0.0001) cuando se comparó con DP.
Endocarditis
También la endocarditis infecciosa (EI) es una reconocida causa de morbi-mortalidad entre paciente en diálisis. Su incidencia en pacientes en diálisis es superior a la población general, que según autores es un 17,9% y un 10,5% más elevada para pacientes en HD y DP, respectivamente, comparado con población general35, aún tras ajustar para edad. La técnica de HD (comparado con DP) se ha identificado como un factor de riesgo para padecerla, principalmente en relación con el acceso vascular para diálisis. La mortalidad de esta infección es muy elevada en diálisis36-37, siendo 30% durante el ingreso hospitalario y con una mortalidad global de casi el 50% al año del episodio. El principal microorganismo implicado es el Staphylococcus Aureus y el principal factor relacionado es el acceso vascular (catéter venoso tunelizado). Nori et at38 analizaron todos los pacientes en HD crónica con alta hospitalaria de su hospital en Detroit con diagnóstico de EI entre Enero de 1999 y Febrero de 2004, mostrando una incidencia de 11 por mil pacientes y año: el catéter tunelizado se implicó en el 72% de los casos, con significativa menor frecuencia de otros accesos vasculares como injertos protésicos (13%), FAV nativas (4%) u otros dispositivos vasculares (Life-Site®C 9%). Sorprendentemente, en algunas series, la FAV se ha involucrado en un alto porcentaje de casos de EI: FAV nativa 41,3% vs catéter tunelizado 37,9%, PTFE 10,3% y catéter no tunelizado 4%36.
Hepatitis
La elección de la modalidad de diálisis también puede influenciar significativamente el riesgo de padecer infección por virus de hepatitis C (VHC) en pacientes en TSR como muestra el análisis realizado por Johnson et al39. Es un estudio de todos los pacientes incidentes en diálisis incluidos en los registros de 10 países/áreas de Asia-Pacífico (Australia, Nueva Zelanda, Japón, China, Taiwan, Korea, Tailandia, Hong-Kong, Malasia e India) entre Abril de 1995 y Diciembre del 2005. Las tasas de seroprevalencia de VHC fue generalmente más elevada en HD que en DP (7.9% vs 3.0%.) así como las tasas de seroconversión (ratio de tasas de incidencia 0.33 DP vs HD; 95% IC 0.13-0.75).
En el caso de la hepatitis por virus B (VHB) los datos disponibles eran más limitados (7 países) si bien menos claramente influenciados por la modalidad de diálisis. Como principal desventaja del trabajo es su carácter restrospectivo y que está realizado sobre diferentes registros con variación en la cobertura de los pacientes (57.5% Korea hasta 100% en Australia y Nueva Zelanda) y con las posibles diferencias en la codificación y recogida de datos, si bien en todos los casos se trató de registros de participación voluntaria.
MORTALIDAD Y HOSPITALIZACIÓN
Hospitalización
Aunque la incidencia de infecciones globales es similar para pacientes en ambas técnicas3, y siendo la tasa de ingresos globales por cualquier causa también similar, en el USRDS40 la hospitalización por infección es superior en el caso de HD, así como el tipo de infección, siendo éstas más graves (fig 2 y 3). La hospitalización por septicemia asociada a HD y trasplante es mayor que la asociada a DP. La tasa de ingreso hospitalario por neumonía son 79-89% mayor en pacientes en HD que en DP o trasplante40-41.
Chavers et al realiza un seguimiento de infecciones en pacientes incidentes (más de 90 días) en HD y DP entre 1996 a 2001, observando que tanto en niños como en adultos la tasa de infecciones del acceso para diálisis que da lugar a hospitalización es significativamente más bajo en DP comparado con HD42. La incidencia acumulada a los 12 meses en paciente adultos es de 11% en HD vs 4.4% en DP y a los 36 meses 19.5% en HD vs 16.9% en DP (p<0.001 en ambos casos). Otras causas de ingreso hospitalario se producen de forma casi exclusiva en alguna de las técnicas por ser inherentes a ellas, como es el caso de ingresos por peritonitis en el caso de la DP o ingresos a causa de infección del acceso vascular en la HD.
En muchas ocasiones los ingresos en DP están motivados por la falta de un acceso vascular que permita el tratamiento con antibióticos intravenosos (a diferencia de lo que ocurre con los pacientes de HD que pueden recibir tratamientos intravenosos a días alternos, lo que les permite evitar un ingreso hospitalario)3.
Mortalidad
Las infecciones siguen siendo la segunda causa de mortalidad para pacientes en diálisis2. El riesgo de muerte por infección en DP se produce fundamentalmente por peritonitis y en HD por septicemia.
Pérez-Fontan et al29 analiza 693 episodios de peritonitis ocurridos en su centro entre 1991 y 2004 y compara a lo largo de los años, la tasa de mortalidad global acumulada con la tasa de mortalidad relacionada con peritonitis, observando que estas últimas se mantienen sin cambios significativos a lo largo de los años, situación que pudiera ser causada por un perfil cada vez más añoso, diabéticos y comórbidos en DP, y, por otro lado, porque las mejoras en los sistemas de conexión ha repercutido favorablemente en evitar peritonitis por gérmenes GRAM+ pero no ha modificado de forma sustanciosa la peritonitis por gérmenes más desfavorables como gérmenes entéricos y hongos. Sin embargo, en comparación con la mortalidad global del paciente en DP, el riesgo de muerte por peritonitis sigue siendo bajo (mortalidad < 5% pacientes-años en todos los períodos estudiados).
En el caso de la septicemia, en el trabajo que realiza Foley et al40 analizan mortalidad ajustada para edad, sexo, raza, años en diálisis, insuficiencia cardíaca congestiva, enfermedad cardíaca aterosclerótica, arrítmia cardíaca, enfermedad cerebrovascular, enfermedad vascular periférica, enfermedad pulmonar obstructiva crónica, tabaquismo, cáncer, alcoholismo o drogodependencia, imposibilidad para deambulación, valores de hemoglobina, albúmina sérica, filtrado glomerular renal e índice de masa corporal, usando datos del registro del CMS para identificar pacientes incidentes en diálisis (más de 90 días), tanto HD como DP, que ingresan por septicemia y los compara con pacientes sin episodios de septicemia durante el primer año de diálisis, entre 1996 y 1999. De los 393451 pacientes analizados, 44972 (11.4%) tuvieron ingreso con septicemia en el primer año de diálisis, mostrando que la mortalidad en los que habían sufrido previamente episodios de bacteriemia/septicemia era dos veces mayor que la de los pacientes sin episodios de septicemia durante los 5 años de seguimiento, mayor incluso que la mortalidad de todos los eventos cardiovasculares (insuficiencia cardíaca congestiva, accidente cerebrovascular y enfermedad vascular periférica) a excepción del infarto agudo de miocardio. Este trabajo está limitado debido a que incluye al 70% de los pacientes con Medicare como primera aseguradora, lo que limita su generabilidad, y no se recoge cual es el acceso vascular usado en el momento del ingreso por septicemia.
Respecto a la relación entre catéter vascular y mortalidad, Polkinghome et al41 investigan en una cohorte prospectiva observacional la relación entre el tipo de acceso vascular y mortalidad en todos los pacientes incluidos en el registro de adultos que inician HD en Australia y Nueva Zelanda (ANZDATA) entre Abril de 1999 y Marzo del 2002 (n= 3752 pacientes). Un 60% de los pacientes empezaron con una FAV y un 30% con catéteres (transitorio y permanente). Los pacientes dializados a través de catéter mostraron una tasa de mortalidad de 1,5 a 3 veces superior para todas las causas de mortalidad y para las causas infecciosas en comparación con los dializados a través de FAV. Incluso en un subanálisis de mortalidad en lo que llamaron cohorte ¿propensa a catéter¿, es decir, un subgrupo de la población seleccionados por ellos en base a un score que depende de diversos factores como edad, raza, enfermedad renal primaria, tabaquismo, diabetes mellitus o centro de diálisis, y según el cual se clasifican en ¿propenso o no propensos a catéter", esta cohorte mostró diferencias de mortalidad cuando finalmente eran portador de catéter (mayor mortalidad) que los que finalmente terminaron con FAV. Por ello, recomiendan reducir el uso del catéter y aumentar la proporción de pacientes que inicien HD con FAV funcionante. Como limitaciones a tener en cuenta en este estudio es que la asignación del tipo de acceso vascular fue determinada en la entrada de ANZDATA y no en el tratamiento de primera diálisis, como sería ideal, y que recogería a pacientes que estaban usando una FAV en su entrada al registro quienes habían usado un catéter para permitir la maduración de la FAV pero este catéter se había retirado antes de ingresar en el registro, de forma que esta mala clasificación tenderá a infravalorar el deletéreo efecto de los catéteres. La otra limitación es que el uso de las puntuaciones de propensión solo puede reducir la tendencia de las covariantes observadas y no desconocidas, o covariantes no observadas, como ensayos controlados aleatorios. Por lo tanto, no puede excluirse la posibilidad de confusión residual por covariantes desconocidas o no observadas.
CONCLUSIONES
El inicio de diálisis de forma programada va a permitir numerosos beneficios clínicos, entre ellos el menor riesgo de infección. Las tasas de infecciones por bacteriemia/septicemia en pacientes en HD son superiores al comparar con DP, debido al uso de catéteres transitorios o permanentes como acceso vascular para HD, por lo que es muy recomendable evitar en lo posible su uso. La remisión precoz a Nefrología permite una reducción del riesgo de hospitalización y una mejoría de la supervivencia en diálisis.
Aunque la incidencia de infecciones es similar para ambas técnicas, la gravedad de las infecciones es más marcada en HD.
En el caso de la DP, el riesgo de peritonitis es bajo, sobre todo prestando especial atención a diversos factores, entre ellos el re-entrenamiento en la técnica, y estas tasas se han ido reducido con el tiempo. Muchos de los pacientes que reciben actualmente DP, incluidos en programa de trasplante renal, pueden transcurrir por la terapia dialítica de DP sin llegar a sufrir un episodio de peritonitis.
La septicemia relacionada con el acceso vascular da lugar a un incremento de mortalidad entre los pacientes en HD. Infecciones como neumonía y septicemia son más frecuentes en HD.
Aunque cada técnica de diálisis muestra característicamente diferencias cualitativas en el tipo de infección que habitualmente se relaciona con la técnica, afortunadamente la incidencia de infecciones global no difiere entre ambas técnicas (HD y DP), si bien las infecciones presentes en algunos casos en pacientes en HD parecen mostrar una gravedad mayor por diversos factores que hemos analizado en este trabajo.
Figura 1.
Figura 2a.
Figura 2b.
Figura 3.