La nefritis tubulointersticial aguda (NTIA) es una entidad responsable del daño renal agudo, con una baja incidencia en la población pediátrica1,2, que puede ascender hasta el 15% de las biopsias realizadas por daño renal agudo en el adulto3. Actualmente la causa más frecuente de NTIA son los fármacos, pero también puede producirse por infecciones, enfermedades inmunológicas (lupus eritematoso sistémico, enfermedad de Sjögren…) o ser de origen idiopático4. Varios grupos farmacológicos han sido identificados como agentes responsables, encontrándose los antibióticos y los antiinflamatorios no esteroideos (AINE), de uso extendido en la práctica clínica habitual, entre los más frecuentemente implicados5.
Se presentan los casos de 3 pacientes pediátricos con daño renal agudo no oligúrico, vistos en nuestra sección entre 2008-2010, que han sido interpretados como NTIA secundaria a la ingesta de AINE (ibuprofeno).
Ninguno tenía historia previa de enfermedad renal ni antecedentes reseñables de interés, y todos tenían analítica realizada en los meses anteriores con cifras de creatinina y filtrado glomerular estimado según fórmula original de Schwartz6 normal. En la exploración física realizada no presentaban signos de deshidratación, las cifras de tensión arterial eran normales para la edad, sexo y talla de los pacientes y no existían edemas. No había datos de uropatía obstructiva, ni existía evidencia de glomerulopatía (estudio de complemento C3 y C4, inmunoglobulinas y ANA normales). Los 3 casos habían ingerido ibuprofeno previo al establecimiento del daño renal. Las características clínicas y analíticas de los pacientes se presentan en la tabla 1.
Datos clínicos y pruebas complementarias
| Caso número | 1 | 2 | 3 |
|---|---|---|---|
| Edad (años); sexo | 4; varón | 12; mujer | 12; mujer |
| Peso (kg) | 17 | 38 | 37 |
| Ingesta de AINE por | Uretroplastia | Cefalea | Apendicectomía |
| Tiempo de ingesta de AINE (días), dosis | 55mg/kg/8h | 310mg/kg/8h | 410mg/kg/8h |
| Síntomas | Vómitos, dolor abdominal y astenia | Hematuria macroscópica y fiebre | Náuseas, vómitos e hiporexia |
| Creatinina basal (mg/dl)Urea basal (mg/dl) | 0,3221 | 0,5023 | 0,5120 |
| Creatinina máxima (mg/dl)Urea máxima (mg/dl) | 2,7140 | 3182 | 1,590 |
| Analítica de orina | Algún hematíe y leucocito aislado. No eosinófilosProteinuria con índice P/Cro de 1,3mg/mg y componente tubular. Osmo 262mOsm/kg | +100 hematíes/campo y cilindros granulosos. No eosinófilos.Proteinuria con índice P/Cro 1,9mg/mg y componente tubular. Osmo 453mOsm/kg | 1-2 leucocitos y 5-10 hematíes/campo. No eosinófilosÍndice P/Cro 0,3mg/mgOsmo 303mOsm/kg |
| Ecografía renal | Riñones ligeramente aumentados de tamaño.Hiperecogenicidadcortical y aumento de la diferenciacióncorticomedular | Hiperecogenicidad difusa del parénquimade ambos riñones con pérdidade la diferenciación corticomedular | Hiperecogenicidad difusa de la cortical |
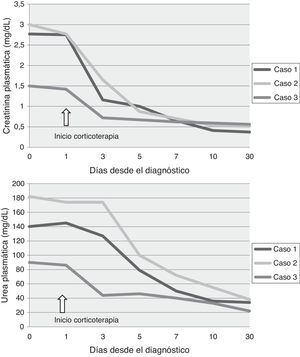
En el momento del ingreso hospitalario se suspendió el tratamiento con ibuprofeno en los pacientes 1 y 3. La paciente 2, remitida desde otro centro, había suspendido la medicación 2 días antes de su ingreso en nuestra sección. Tras la sospecha diagnóstica de NTIA se decidió iniciar tratamiento con bolos intravenosos de metilprednisolona (15mg/kg/día en 3 días consecutivos, que supuso entre 250-500mg/día de metilprednisolona iv) seguidos de prednisona oral (dosis inicial 1mg/kg/día) con disminución progresiva hasta suspender el tratamiento en 8 semanas. Ninguno de los pacientes presentó efectos adversos atribuibles a los esteroides. La normalización de las cifras de creatinina y urea se dio en los 3 casos en la primera semana (fig. 1). La normalización del sedimento y bioquímica de orina se produjo antes de los 6 meses.
La NTIA por fármacos está producida por un mecanismo de hipersensibilidad al fármaco mediada por células. Ocurre independientemente de la vía de administración empleada (intravenosa, intramuscular, oral o rectal)4 y de la duración del tratamiento7. En aquellos pacientes que hayan presentado NTIA por fármacos debe evitarse una nueva exposición al mismo, puesto que pueden aparecer recurrencias.
Las manifestaciones clínicas son variables, y la gravedad de los síntomas varía desde alteraciones urinarias asintomáticas hasta el daño renal agudo (oligúrico o no oligúrico), que puede precisar de técnicas de depuración extrarrenal. Las manifestaciones clásicas (fiebre/rash/artralgias) están presentes únicamente en el 10% de los casos5, y lo más frecuente es que se presenten síntomas inespecíficos como dolor abdominal, vómitos, anorexia, astenia o fiebre.
En la analítica de orina se puede encontrar proteinuria (generalmente en rango no nefrótico y de predominio tubular), hematuria, leucocitos, cilindros granulares e hialinos y eosinófilos (estos últimos son menos frecuentes en las NTIA secundaria a AINE). Además pueden producirse otras alteraciones de daño tubular que dependen del segmento afectado (glucosuria, bicarbonaturia, acidosis tubular, incapacidad para concentrar la orina…) aunque un sedimento normal no excluye una NTIA.
La ecografía del aparato urinario puede mostrar un aumento del tamaño renal y de la ecogenicidad de la corteza8. El gold standard para el diagnóstico es la biopsia renal que muestra infiltración de células inflamatorias en el intersticio renal (linfocitos T, monocitos, macrófanos, células plasmáticas, eosinófilos…) junto con edema local y en ocasiones fibrosis. Puede haber tubulitis y, generalmente, los vasos y los glomérulos son normales9.
El primer paso para el tratamiento es la suspensión del fármaco implicado y ofrecer un tratamiento de soporte adecuado para el grado de daño renal establecido. El empleo de corticoides como parte del tratamiento ha generado controversia durante años. No obstante, publicaciones recientes avalan su empleo dado que han demostrado mejorar el pronóstico de recuperación de la función renal, constituyendo el inicio precoz del tratamiento el principal marcador pronóstico10,11.
Aunque la biopsia renal es la prueba que confirma el diagnóstico, en ninguno de nuestros pacientes se realizó dada la buena evolución clínica y analítica que experimentaron al suprimir de inmediato el agente responsable tras la rápida sospecha diagnóstica e instaurarse tratamiento corticoideo según el protocolo de González et al. referido en el caso10. Los 3 pacientes presentaron una rápida respuesta al tratamiento, y el pronóstico ha sido excelente. No obstante, se debe considerar la realización de biopsia renal ante casos con evolución tórpida o en caso de dudas diagnósticas.
Es importante investigar el tratamiento farmacológico previo en pacientes con insuficiencia renal aguda que no tengan patología renal previa ni muestren signos de deshidratación, y en los que la ecografía del aparato urinario descarte causa obstructiva. El primer paso para el tratamiento de la NTIA es la suspensión del fármaco implicado y ofrecer un tratamiento de soporte adecuado. La administración precoz de corticoides una vez sospechado el caso se relaciona con la resolución precoz de la insuficiencia renal.