La enfermedad renal crónica (ERC), el cáncer y las enfermedades hematológicas comparten áreas de influencia recíproca. El cáncer puede afectar al riñón bien como lesiones glomerulares o como consecuencia de los efectos tóxicos de la medicación o radiación, con procesos agudos (microangiopatía trombótica, insuficiencia renal aguda, nefropatías intersticiales, entre otros) o crónicos (empeoramiento de la ERC tras la nefrectomía por cáncer renal, fibrosis intersticial, trastornos hidroelectrolíticos).
En sentido opuesto, los pacientes que precisan tratamiento renal sustitutivo con diálisis y particularmente con trasplante renal son de alto riesgo para la aparición de cáncer debido a la situación de inmunosupresión que generan.
Además de la quimioterapia convencional, se han desarrollado tratamientos innovadores: agentes diana contra factores de crecimiento y su receptor, fármacos antiangiogénicos, proteínas inmunorreguladoras, reguladoras del ciclo celular o bloqueantes enzimáticos. También otros enfoques inmunoterapéuticos, como vacunas, terapia celular adoptiva (células CAR T) o desarrollo de anticuerpos. Todas estas novedades terapéuticas mejorarán los resultados frente al cáncer y enfermedades hematológicas pero no están exentas de problemas secundarios con afectación renal.
La Onco-Nefrología es ya un área importante para la Sociedad Española de Nefrología, con gran número de interconsultas. El especialista en Nefrología precisa una mejor comprensión de áreas de tan rápida evolución de la biología del cáncer y su tratamiento, para convertirse en miembro valioso del equipo de atención del cáncer y proporcionar la mejor atención nefrológica posible.
Chronic kidney disease (CKD), cancer and haematological diseases share areas of reciprocal influence. Cancer can affect the kidney either as glomerular lesions or as a result of the toxic effects of medication or radiation with acute (thrombotic microangiopathy, acute kidney injury, interstitial nephropathies among others) or chronic processes (worsening of CKD after nephrectomy due to renal cancer, interstitial fibrosis, hydroelectrolytic disorders).
On the other hand, patients who require renal replacement therapy with dialysis and particularly with kidney transplantation are at high risk of onset of cancer due to the immunosuppression situation that they generate.
In addition to conventional chemotherapy, innovative treatments have been developed: target agents against growth factors and their receptor; anti-angiogenic drugs; immunoregulatory proteins; cell cycle regulators; and enzyme inhibitors. Other immunotherapeutic approaches have also been developed, such as vaccines, adoptive cell therapy (CAR T cells) or development of antibodies. All these therapeutic advances will improve the outcomes against cancer and haematological diseases, but they are not free from secondary renal problems.
Onco-Nephrology is already an important area for the Spanish Society of Nephrology with a large number of inter-consultations. Nephrologists need a better understanding of rapidly evolving areas of cancer biology and its treatment in order to become valued members of the cancer care team and to provide the best nephrology care possible.
La Sociedad Española de Nefrología (SEN) ha iniciado un proyecto con un nuevo grupo de trabajo llamado Onco-Nefrología. Son muchas las razones que pasamos a exponer que justifican este proyecto del que se espera una gran actividad.
Epidemiología: cáncer y enfermedad renal crónicaEl cáncer es la segunda causa de muerte y morbilidad en Europa (3,7 millones de nuevos casos cada año). La mediana de edad de los pacientes en el momento del diagnóstico de cáncer es de 65 años. Del 47% de los sobrevivientes de cáncer, casi la mitad tiene 70 años o más1. Una población que envejece aumentará la cantidad de pacientes cuyo cáncer se complicará con otras enfermedades renales agudas o crónicas (ERC).
Por otra parte, en el estudio EPIRCE2, realizado en España por la SEN, observamos que el 23% de los pacientes mayores de 65 años presentaban ERC grados 3-5. Por consiguiente, y solamente en lo que se refiere a la prevalencia por edad, existe una coincidencia entre cáncer y ERC que explica la gran cantidad de consultas entre Oncología y Nefrología, y justifica la creación de este grupo de trabajo.
Conexión cáncer-riñónLa ERC y el cáncer están conectados en una doble dirección. El cáncer puede afectar al riñón bien a través de las llamadas nefropatías paraneoplásicas, como son las lesiones glomerulares fundamentalmente3, o como consecuencia de los efectos tóxicos de la medicación o radiación4,5, o tras la reducción de masa renal tras la nefrectomía por cáncer renal6. En sentido opuesto, los pacientes que precisan tratamiento sustitutivo de la función renal con diálisis7 y particularmente con trasplante renal8 son de alto riesgo para la aparición de cáncer debido a la situación de inmunosupresión que generan estas situaciones.
Consultas de Oncología a NefrologíaSi analizamos los motivos de consultas cada vez más frecuentes de pacientes con cáncer a Nefrología encontraremos una gran cantidad de complicaciones o problemas renales que motivan esta consulta:
- –
Insuficiencia renal aguda por diversos motivos: nefrotoxicidad de la quimioterapia (necrosis tubular, microangiopatía trombótica, nefropatía intersticial aguda), factores hemodinámicos (sepsis), procesos obstructivos, etc.
- –
Proteinuria en rango nefrótico como consecuencia de determinados cánceres (enfermedad de Hodgkin, leucemias, mieloma múltiple, cáncer de colon, pulmón, etc.), asociados a lesiones glomerulares mínimas, hialinosis segmentaria y focal o nefropatía membranosa. Podríamos resumir la enfermedad glomerular asociada al cáncer en lo siguiente9:
- 1.
El tratamiento del cáncer puede conducir a la resolución del proceso glomerular.
- 2.
La nefropatía membranosa se ha asociado clásicamente a tumores sólidos.
- 3.
La enfermedad por cambios mínimos se ha descrito comúnmente con neoplasias malignas hematológicas, especialmente linfoma de Hodgkin.
- 4.
La glomerulonefritis membranoproliferativa es cada vez más reconocida asociada con neoplasias malignas hematológicas crónicas como la leucemia linfocítica crónica.
- –
Lesiones relacionadas con el tratamiento quimioterápico con diferentes fármacos: interferón, lenalidomida, pamidronato, antraciclinas, inhibidores mTOR o manifestaciones renales con nuevas terapias cuyo efecto a nivel renal no es aún bien conocido como anti-EGFR, antifactor de crecimiento del endotelio vascular (anti-VEGF), anti-PD1 y PDL1 o receptores de antígeno quimérico (CAR) T cells, etc., y que se desarrollan más adelante.
- –
Trastornos hidroelectrolíticos como: hiponatremia, hipercalcemia, hipopotasemia, hipomagnesemia, hipofosfatemia, problemas de alteración ácido-base, trastornos del calcio y metabolismo mineral.
- –
Problemas relacionados con dosis y tiempos de quimioterapia en pacientes con ERC y en diálisis.
- –
Consenso sobre los protocolos de inclusión en lista de espera de trasplante y tiempos de latencia en enfermedades potencialmente resueltas, tanto para el receptor como para el donante.
De especial interés es el daño renal inducido por contraste en el paciente con cáncer10. Estos pacientes son sometidos con frecuencia a exploraciones que requieren uso de contrastes yodados para control de la progresión de su enfermedad. La dosis acumulativa de contraste yodado con procedimientos repetidos aumenta el riesgo de lesión renal y reduce la supervivencia11. En un trabajo publicado por Hong et al. se demostró la asociación entre la necesidad de realizar una tomografía computrizada con contraste y la lesión renal aguda secundaria a este procedimiento12. De hecho, en las guías KDIGO se contempla el caso concreto de los pacientes con cáncer, recomendando retrasar nuevas exposiciones en casos de lesión renal13.
Por otra parte, hay un área aún no suficientemente explorada en Nefrología relacionada con la reserva funcional renal que puede estar alterándose con agresiones de contraste repetidas sin variación en la función renal. En ausencia de elevación de la creatinina sérica, no puede descartarse lesión renal aguda estructural y daño renal subclínico14. Al igual que la troponina cardiaca, es válida en el infarto agudo de miocardio sin elevación del ST; son precisos marcadores de daño renal estructural en casos de lesión renal aguda sin elevación de la creatinina sérica. Entre estos biomarcadores o «troponinas renales» hay que señalar marcadores del ciclo celular, como el inhibidor del tejido urinario de la metaloproteinasa 2 y la proteína 7 de unión al factor de crecimiento similar a la insulina, comercializados unidos en España.
Por consiguiente, la Nefrología debe estudiar con más precisión el daño renal, tanto funcional como estructural, en un paciente con cáncer sometido a agresiones tóxicas medicamentosas y a repetidas exploraciones con contraste yodado, con la finalidad de prevenir las consecuencias renales.
Cáncer y enfermedad renal crónica como factores de riesgo recíprocosOtro de los aspectos en los que las sociedades de Nefrología, Oncología y Hematología deben avanzar conjuntamente es en el estudio de la asociación entre la ERC y el cáncer como factor de riesgo de uno para el otro y viceversa. Debemos explotar las bases de datos existentes en nuestro país con el objetivo de dar una respuesta actualizada a estas preguntas.
Ya disponemos de cierta información acerca de esta situación. El estudio belga BIRMA mostró una prevalencia de filtrado glomerular estimado (FGe) por MDRD inferior a 60ml/min/1,73 m2 en un 18% de los pacientes con cáncer15. En otras series por países, la situación es similar. En Estados Unidos, encontramos un 22% de disfunción renal crónica en pacientes con cáncer16, un 25% en Japón17 y un 15,5% en Austria18. En uno de los pocos estudios realizados en España, se analizó a 594 pacientes hospitalizados en Oncología, encontrando que un 18,2% de los pacientes presentaban un FGe por MDRD < 60ml/min/1,73 m219. En cualquier caso, es evidente que precisamos de estudios epidemiológicos con mayor número de pacientes para conocer la verdadera prevalencia de ERC en pacientes con cáncer.
También es preciso conocer si la ERC es un factor de riesgo para el cáncer. Por un lado, en un metaanálisis de 32.057 participantes no se observó ninguna asociación entre la ERC y el riesgo de cáncer, aunque sí hubo evidencia de una mayor asociación entre los pacientes en diálisis y la presencia de determinados tipos de cáncer, como el de tracto urinario, endocrinos y digestivo20. La prevalencia de cáncer en pacientes trasplantados es muy superior21 y de hecho datos del Registro de la SEN encuentran que la mortalidad por cáncer en el paciente trasplantado renal es del 20%, habiendo elaborado un documento de consenso sobre su prevención22. En la actualidad, en nuestras unidades de trasplante renal se trasplanta a población cada vez más añosa, por lo que el cáncer constituye una de las complicaciones más importantes, tanto en los pacientes que son candidatos a trasplante renal como en los pacientes que ya lo han recibido. De hecho, los datos del registro ANZDATA (Australia y Nueva Zelanda) muestran, al igual que en España, que durante los últimos años el cáncer se ha convertido en una causa de mortalidad tan frecuente como la de origen cardiovascular en la población trasplantada renal23.
Incidencia de enfermedad renal crónica tras una nefrectomía por cáncerCon frecuencia, las unidades de diálisis reciben a pacientes que han sido tratados mediante nefrectomía por cáncer renal. En un estudio publicado por Kim et al. se demostró que hasta el 22% de los pacientes con tumores renales tenían FGe inferior de 60mL/min/1,73 m2 antes de la nefrectomía24. Las 2opciones quirúrgicas, nefrectomía radical o nefrectomía parcial (nephron-sparing surgery), no se diferencian en términos de evolución oncológica pero sí en la incidencia postoperatoria de ERC y complicaciones cardiovasculares25. Es por ello que las sociedades americana y europea de Urología han respaldado la nefrectomía parcial como nuevo estándar de tratamiento para tumores restringidos al órgano ≤ 4cm (T1a) y sugirieron que se considere una opción viable para pacientes con tumores > 4 pero ≤ 7cm (T1b)26,27.
Para la SEN, es muy importante analizar la epidemiología y evolución de aquellos pacientes nefrectomizados (o simplemente que inicien diálisis con un tumor activo) en lo que se refiere a incidencia de inicio de tratamiento renal sustitutorio con este antecedente, tratamientos antineoplásicos y tolerancia, así como supervivencia.
Arsenal terapéutico frente al cáncer: agentes diana e inmunoterapiaLa evolución del tratamiento del cáncer tiene una rapidez inusitada. Tanto es el ritmo de avances terapéuticos que es difícil para el especialista en Nefrología una actualización constante de sus indicaciones y efectos secundarios. La quimioterapia convencional sobre la que ya tenemos experiencia (cisplatino, metotrexato, melfalán, ciclofosfamida, etc.) puede producir lesiones renales, fundamentalmente necrosis tubular aguda y microangiopatía trombótica, entre otras (tabla 1).
Quimioterapia convencional
| Lesiones renales | |
|---|---|
| Platino (cis, carbo, oxali) | NTAg, MAT, fibrosis crónica intersticial, pérdida de sal, síndrome de Fanconi, hipomagnesemia |
| Ifosfamida | NTAag, diabetes insípida nefrogénica |
| Metotrexato | Nefropatía por cristales |
| Pemetrexed | NTAg, MAT, NIA, atrofia tubular, fibrosis intersticial |
| Gemcitabina | MAT |
| Mitomicina | MAT |
| Melfalán | IR aguda, hiponatremia |
| Ciclofosfamida | Cistitis hemorrágica, hiponatremia |
| Antraciclinas | Glomerulopatía colapsante, MAT, hialinosis focal, lesiones glomerulares mínimas |
MAT: microangiopatía trombótica; NIA: nefritis intersticial aguda; NTAg: necrosis tubular aguda.
Pero existen otras modernas aproximaciones terapéuticas que se dirigen a una diana concreta (targeted therapy). Tal tratamiento se dirige a las moléculas que son esenciales para la supervivencia de las células cancerígenas. La terapia molecular tiene como ventaja más relevante la selectividad de la diana terapéutica, que la diferencia de la quimioterapia y la radioterapia al no afectar al tejido sano circundante. Esto reduce significativamente el riesgo de que se produzcan efectos secundarios.
Hoy, en su mayor parte, todos los pacientes con el mismo tipo de cáncer no son necesariamente tratados con los mismos medicamentos o procedimientos. La terapia molecular dirigida creará un sistema personalizado de terapia en el cual los pacientes son tratados con base en la estructura molecular única de su cáncer específico. Empleando como pilar fundamental las tinciones del tejido, los médicos pueden ver qué moléculas objetivo están presentes en el cáncer del paciente y determinar qué fármacos administrar.
Agentes dianaAgentes diana contra EGFR (epidermal grow factor receptor inhibitors)La activación de la familia ErbB (incluyendo EGFR o HER1, HER2, HER3 y HER4) estimula el crecimiento y la progresión del tumor, incluyendo la promoción de la proliferación, la angiogénesis, la invasión, la metástasis y la inhibición de la apoptosis. El enfoque más clínicamente avanzado para la inhibición de EGFR incluye el uso de anticuerpos monoclonales (mAB) dirigidos contra el dominio extracelular de EGFR (cetuximab, panitumumab) o HER2 (trastuzumab) y el uso de inhibidores de la tirosina cinasa [TKI]) dirigidos contra el dominio intracelular de la tirosina cinasa (gefitinib, erlotinib, lapatinib, canertinib)28. El EGFR unido a su receptor activa el canal renal de magnesio en el túbulo contorneado distal, estimulando la absorción de magnesio por lo que estos compuestos anti-EGFR se asocian a hipomagnesemia y, como consecuencia, trastornos hidroelectrolíticos secundarios, como hipocalcemia e hipopotasemia fundamentalmente (tabla 2).
Agentes diana contra VEGF-VEGFr fármacos antiangiogénicosLa angiogénesis, formación de nuevos vasos sanguíneos a partir de los preexistentes, desempeña un papel central en el proceso de crecimiento tumoral y metástasis. La proliferación del endotelio y la formación de nuevos vasos sanguíneos aumentan el tamaño de los tumores sólidos. Se espera que el bloqueo de la angiogénesis sea un enfoque terapéutico eficaz contra muchos tipos de tumores. El sistema de señalización clave que regula la proliferación y migración de células endoteliales es el VEGF y sus receptores (VEGFr-1, 2 y 3).
En la actualidad, entre estos fármacos tenemos el inhibidor de la angiogénesis bevacizumab, que se dirige al factor de crecimiento endotelial vascular y varios TKI, como sunitinib, sorafenib, pazopanib y axitinib. El uso de estas terapias dirigidas puede inducir daño tanto glomerular (proteinuria desde leve a severa, microangiopatía trombótica, etc.) como tubular (insuficiencia renal aguda) debido a que el VEGF y otros también se expresan en la nefrona normal manteniendo la barrera de filtración y la integridad endotelial glomerular29 (tabla 3).
Inhibidores VEGF-VEGFr
| Lesiones renales | |
|---|---|
| Bevacizumab | HTA, proteinuria, MAT |
| Aflibercept | HTA, proteinuria, MAT |
| Axitinib | HTA, proteinuria, MAT |
| Sunitinib | HTA, proteinuria, MAT |
| Sorafenib | HTA, proteinuria, MAT |
| Pazopanib | HTA, proteinuria, MAT |
| Vandetanib | HTA, proteinuria, IR Ag |
| Litiasis renal, alt. hidroelectrolíticas |
Se observa elevación de la creatinina en sunitinib (46-70%), sorafenib (41%), pazopanib (32%) y axitinib (55%).
MAT: microangiopatía trombótica.
Se trata de una proteína que ayuda a controlar varias funciones celulares, incluso la regulación del crecimiento, proliferación y muerte celular. Dado que la actividad de esta proteína está aumentada en algunos tipos de cáncer, se considera como una diana terapéutica y se han estudiado varios fármacos para inactivar su función, entre ellos el temsirolimús, que se emplea en el tratamiento del carcinoma renal. Everolimús y sirolimús son muy conocidos en Nefrología por su utilización para evitar el rechazo tras el trasplante renal por su capacidad de reducir la respuesta inmunitaria30 (tabla 4).
Agentes contra PD-1 and PD-L1 y CTLA-4 (checkpoint inhibitors)Cuando los receptores de los linfocitos T reconocen los antígenos de superficie que identifican una célula como cancerosa, estos se activan para eliminarla. Pero cuando una célula T es activada, también es necesaria una señal de stop que asegure que no se producirá una sobreactivación. Una de las vías por las que se regula esta activación de los linfocitos T es mediante receptores de inhibición como el receptor de muerte programada (PD-1) y el cytotoxic T-lymphocyte-associated antigen (CTLA-4), presentes en la superficie de las células T.
Tras la activación, los linfocitos T aumentan la expresión del receptor PD-1 y CTLA-4, que les permitirá recibir la señal de desactivado. Esta señal se producirá tras la unión de este receptor a su ligando PD-L1 o PD-L2, o B7-1/B72 que normalmente se expresan en la superficie de células dendríticas y macrófagos, y que provocará la reducción de la producción de citocinas y la supresión de la proliferación de las células T.
Y es precisamente este mecanismo el que han integrado multitud de tumores con el fin de bloquear el reconocimiento de los mismos mediante la expresión en su superficie de las proteínas PD-L1 y PD-L2 o B7 ligandos, logrando escapar así de la acción del sistema inmunitario y continuar proliferando. La ruta PD-1/PD-L1 y CTLA-4 representa, por tanto, un mecanismo de resistencia inmunitaria adaptativa que desarrollan las células tumorales en respuesta a la actividad antitumoral endógena31.
Explicado de una forma sencilla, el linfocito T tiene el receptor PD1 y el tumor tiene el ligando PDL1. Entonces cuando el linfocito T va a atacar al tumor y este ligando y receptor se unen, hay una inhibición de la actividad del linfocito y el linfocito no puede destruir al tumor. Básicamente, esta interacción entre PD1 del linfocito y el PDL1 del tumor causa que el tumor esté protegido y que el linfocito no lo pueda atacar. Los inhibidores de «checkpoint» bloquean el receptor del linfocito o bloquean el ligando del tumor, de manera que estos 2no se encuentren, y si no se encuentran el linfocito va a destruir el tumor. Por eso es tan importante la inhibición de esta interacción. Gracias a la tecnología, ahora tenemos más de 7 anticuerpos de diferentes casas farmacéuticas que inhiben el PD1 del linfocito o inhiben el PDL1 del tumor y de esa forma el linfocito puede destruir el tumor y causar una regresión del cáncer.
La inhibición de las vías de «checkpoint» inmunitario ha llevado a la aprobación de varios medicamentos nuevos: ipilimumab (anti-CTLA-4), pembrolizumab (anti-PD-1) y nivolumab (anti-PD-1)31 (tabla 5).
Agentes contra PD-1 and PD-L1 y CTLA-4 (checkpoint inhibitors)
| Lesiones renales | |
|---|---|
| Ipilimumab (CLA4) | Lesiones glomerulares mínimas, nefropatía parecida al lupus, NIAg |
| Nivolumab (PD1) | NIAg, HTA, proteinuria, hipofosfatemia |
| Pembrolizumab (PD1) | NIAg |
| Atezolizumabb (PDL1) | NIAg |
| Avelumab (PDL1) | NIAg |
| Durbalumab (PDL1) | NIAg |
HTA: hipertensión arterial; NIAg: nefritis intersticial aguda.
BRAF es un protooncogén perteneciente a la familia raf/mil de serina/treonina proteína cinasa. Es el gen más común asociado con mutaciones en el melanoma maligno, que ocurre en un 40 a un 50% de los pacientes. La activación resultante de la proteincinasa activada por mitógeno conduce a la oncogénesis a través de la estimulación del crecimiento celular y la inhibición de la apoptosis. Los ensayos clínicos han demostrado una mediana de supervivencia libre de progresión de aproximadamente 12 meses con la combinación de un inhibidor de BRAF dirigido con un inhibidor de MEK.
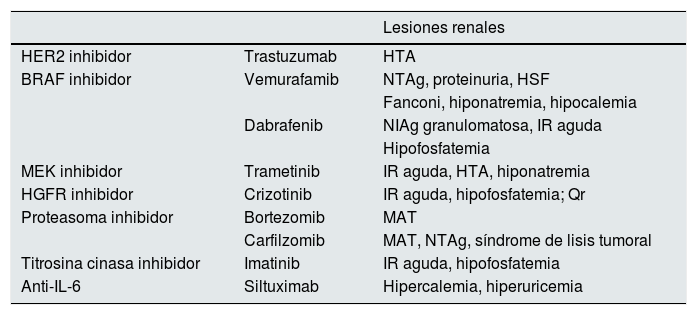
En la actualidad, han sido aprobados por la FDA para el tratamiento del BRAF-mutated melanoma32 (tabla 6).
- –
Inhibidores del BRAF: vemurafenib, dabrafenib.
- –
Inhibidores del MEK: trametinib, cobimetinib.
Tratamientos diana
| Lesiones renales | ||
|---|---|---|
| HER2 inhibidor | Trastuzumab | HTA |
| BRAF inhibidor | Vemurafamib | NTAg, proteinuria, HSF |
| Fanconi, hiponatremia, hipocalemia | ||
| Dabrafenib | NIAg granulomatosa, IR aguda | |
| Hipofosfatemia | ||
| MEK inhibidor | Trametinib | IR aguda, HTA, hiponatremia |
| HGFR inhibidor | Crizotinib | IR aguda, hipofosfatemia; Qr |
| Proteasoma inhibidor | Bortezomib | MAT |
| Carfilzomib | MAT, NTAg, síndrome de lisis tumoral | |
| Titrosina cinasa inhibidor | Imatinib | IR aguda, hipofosfatemia |
| Anti-IL-6 | Siltuximab | Hipercalemia, hiperuricemia |
HGFR: hepatocyte growth factor receptor; HSF: hialinosis segmentaria y focal; HTA: hipertensión arterial: IR: insuficiencia renal;HGFR: hepatocyte growth factor receptor; MAT: microangiopatía trombótica; NIAg: nefritis intersticial aguda; NTAg: necrosis tubular aguda; Qr: quistes renales.
Se trata de una sustancia que bloquea una enzima en las células llamada PARP. PARP ayuda a reparar el ADN cuando se daña. El daño en el ADN puede ser ocasionado por muchas causas, incluida la exposición a la luz ultravioleta, radiación, ciertos medicamentos contra el cáncer u otras sustancias en el medio ambiente. En el tratamiento del cáncer, el bloqueo de PARP puede ayudar a evitar que las células cancerosas reparen su ADN dañado, causando su muerte.
Los inhibidores de PARP, un tipo de terapia dirigida, parecen mejorar la supervivencia libre de progresión en mujeres con cáncer de ovario recurrente sensible al platino, como lo demuestra principalmente la adición de olaparib al tratamiento convencional. Otros fármacos de este grupo son iniparib, rucaparib, veliparib, etc.
Además de su uso en la terapia del cáncer, los inhibidores de PARP se consideran un tratamiento potencial para las enfermedades agudas que amenazan la vida, como el accidente cerebrovascular y el infarto de miocardio, así como para las enfermedades neurodegenerativas a largo plazo33.
Agentes inhibidores de las ciclinasCuando las células se incorporan y avanzan a lo largo del ciclo celular, son controladas por variaciones en los niveles y el grado de actividad de las ciclinas. Las ciclinas realizan sus funciones formando complejos con proteínas estructurales denominadas cinasas dependientes de las ciclinas (CDK).
La ciclina B/CDK1 controla el paso de la fase G2 a la fase M2. Cuando la célula entra en fase G2, se sintetiza ciclina B y se une a CDK1, formándose el complejo ciclina B/CDKI, cuya actividad es indispensable para que las células pasen a la fase M. Este complejo se activa por fosforilización y la cinasa activa fosforila varias proteínas involucradas en mitosis y replicación de ADN.
Los inhibidores de ciclinas son una nueva vía terapéutica hormonal contra el cáncer de mama HR+/HER2–, metastásico o localmente avanzado, que reduce la progresión de la enfermedad mediante la inhibición del ciclo celular, inhibiendo las cinasas dependientes de ciclinas, es decir, la activación o el control de la proliferación de las células. Ribociclib, abemaciclib y palbociclib van dirigidos a las ciclinas 4 y 6 (CDK4/6)34.
InmunoterapiaEs una de las más importantes revoluciones en la historia de la medicina. La inmunoterapia, también denominada terapia biológica, es un tipo de tratamiento para el cáncer que estimula las defensas naturales del cuerpo a fin de combatir el cáncer. Utiliza sustancias producidas por el cuerpo o fabricadas en un laboratorio para mejorar o restaurar la función del sistema inmunitario.
Hay diferentes tipos de inmunoterapia:
- a.
Mejorando el sistema inmunológico y haciéndolo más fuerte.a1 Vacuna: identificando las proteínas mutadas del tumor se crean pequeños neoantígenos que inyectados por vía intravenosa activan a las células T en su lucha contra antígenos específicos tumorales.a2 Terapia celular adoptiva. CAR T cell: se toman muestras de las células T de un paciente y se cultivan en el laboratorio. Este procedimiento aumenta el número de células T capaces de destruir células cancerosas o combatir infecciones. Estas células T se devuelven al paciente para ayudar al sistema inmunitario a combatir las enfermedades.Una forma de terapia celular adoptiva es la terapia de células T y CAR (CAR T cells). Esta terapia requiere extraer sangre de los pacientes y separar las células T. Después de eso, utilizando un virus desarmado, las células T se modifican genéticamente para producir receptores en sus superficies llamados receptores de antígenos quiméricos. Estos receptores sintéticos permiten que las células T reconozcan y se unan a una proteína específica, en este caso, un antígeno tumoral. Estas células T diseñadas se expanden en cientos de millones en una instalación de fabricación de células. Finalmente, las células CAR T se infunden en el paciente (precedidas por un régimen de quimioterapia de linfodepleción). Estas células CAR T pueden atacar selectivamente y matar células que expresan el antígeno tumoral. No está exento este tratamiento de efectos secundarios serios, como el síndrome de liberación de citocinas o el síndrome de lisis tumoral35. Una terapia de células T y CAR fue aprobada en agosto del 2017 para el tratamiento de niños con leucemia linfoblástica aguda. Una segunda terapia será aprobada próximamente para adultos con linfomas avanzados.a3 Factores estimulantes: una tercera técnica de «enhancement» es utilizar factores estimulantes como las citosinas, que producen estimulación de las células T que se multiplican y se hacen más fuertes.a4 Anticuerpos: la terapia basada en anticuerpos para el cáncer se ha establecido durante los últimos 15 años y ahora es una de las estrategias más exitosas e importantes para los pacientes en tratamiento con neoplasias malignas hematológicas y tumores sólidos.La muerte de células tumorales usando mAB puede ser el resultado directo de la acción del anticuerpo (a través del bloqueo del receptor, por ejemplo), mecanismos de respuesta inmunitaria de muerte celular o efectos específicos de un anticuerpo en la vasculatura y estroma tumoral.Los antígenos tumorales que se han utilizado con éxito incluyen el EGFR, ERBB2, factor de crecimiento endotelial vascular (VEGF), CTLA-4, CD20, CD30 y CD52. Las bases de datos serológicas, genómicas, proteómicas y bioinformáticas también se han utilizado para identificar antígenos y receptores que se sobreexpresan en poblaciones de células tumorales o que están vinculados a mutaciones genéticas identificadas como impulsoras de la proliferación de células cancerígenas36.Los conjugados de anticuerpo y fármaco es un sistema eficaz de administración de fármacos que utiliza la acción dirigida del anticuerpo junto con la muerte celular por un potente agente citotóxico, unidos entre sí por una molécula enlazadora y ayuda a reducir la toxicidad de las células no diana, garantizar una ventana terapéutica amplia y superar la resistencia a múltiples fármacos37.
- b.
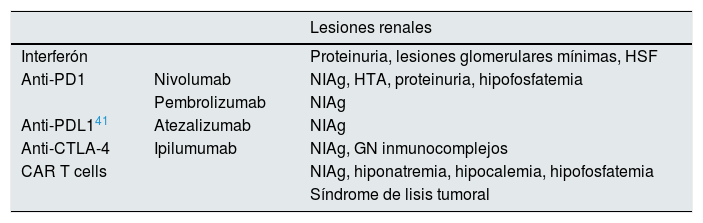
Mediante el uso de medicamentos que ayudan a inhibir el entorno inmunosupresor de los tumores. Otra estrategia es disminuir las defensas de la célula tumoral frente al linfocito T. Por ejemplo, neutralizando con anticuerpos los factores inhibitorios y citocinas como antiinterleucina-10 y antifactor de crecimiento transformante beta.Otra posible estrategia, ya comentada, es disminuir las defensas de la célula tumoral frente al linfocito T con inhibidores del «checkpoint», como anticuerpos anti PDL1 y anti CTLA 4 aprobados por la FDA (tabla 7).
Tabla 7.Inmunoterapia
Lesiones renales Interferón Proteinuria, lesiones glomerulares mínimas, HSF Anti-PD1 Nivolumab NIAg, HTA, proteinuria, hipofosfatemia Pembrolizumab NIAg Anti-PDL141 Atezalizumab NIAg Anti-CTLA-4 Ipilumumab NIAg, GN inmunocomplejos CAR T cells NIAg, hiponatremia, hipocalemia, hipofosfatemia Síndrome de lisis tumoral GN: glomerulonefritis; HSF: hialinosis focal; HTA: hipertensión arterial; NIAg: nefritis intersticial aguda.
La nefrotoxicidad relacionada con la quimioterapia convencional es conocida desde hace tiempo por oncólogos y nefrólogos. Sin embargo, el enorme crecimiento de tratamientos «diana» y la moderna inmunoterapia, como acabamos de ver, pueden conducir a complicaciones renales agudas o crónicas y trastornos hidroelectrolíticos y ácido-base. Estas complicaciones deben ser conocidas por nefrólogos y oncólogos, no solamente en lo que respecta a la prevención del daño renal y su tratamiento, sino también en los aspectos epidemiológicos y farmacoterápicos.
En las tablas 1-6 expresamos las alteraciones renales más frecuentes asociadas con los diferentes tratamientos frente al cáncer38,39.
Asimismo, hemos de considerar el daño renal por excesiva radiación externa o interna que nunca se observa por radiación diagnóstica. Puede presentarse clínicamente como nefropatía aguda o crónica, pudiendo asociarse a hipertensión maligna. Las lesiones histológicas comprenden daño endotelial con trombosis capilar y tardíamente fibrosis5.
En relación específica con las enfermedades hematológicas, la Onco-Nefrología deberá cubrir aspectos muy relevantes de complicaciones renales. El síndrome de lisis tumoral (relacionado con linfoma no Hodgkin, leucemias agudas linfocíticas, linfoblásticas o mieloides, y menos frecuentemente en las crónicas, mieloma y tumores sólidos) se relaciona con la aparición de complicaciones hidroelectrolíticas muy «nefrológicas» que son motivos frecuentes de consultas: hiperuricemia, hiperfosfatemia, hipocalcemia e hipercalemia.
Onco-Nefrología como grupo de trabajo de la Sociedad Española de NefrologíaComo hemos visto anteriormente, hay un amplio número de objetivos a cubrir por un grupo de trabajo de la SEN que se ocupe del binomio cáncer-riñón. Entre esos objetivos se encuentran:
- –
Medición de la función renal en pacientes con cáncer.
- –
Epidemiología del cáncer en pacientes con ERC.
- –
Nefrotoxicidad de la quimioterapia (IRAg, nefropatía por cristales, nefritis intersticial aguda, microangiopatía trombótica, hialinosis segmentaria y focal, etc.).
- –
Alteraciones hidroelectrolíticas secundarias al uso de determinados agentes.
- –
Ajuste de dosis y tiempos de quimioterapia en pacientes con ERC.
- –
Tratamientos frente al cáncer en paciente en diálisis.
- –
Trasplante renal y cáncer en donante o en receptor.
- –
Eficacia clínica y complicaciones de los nuevos tratamientos frente al cáncer (anti/EGFR, anti/VEGF, anti/mTOR, anti/PD1 y PDL1, CAR T cell).
- –
Lesión renal aguda tras la administración de un contraste yodado en pacientes con cáncer y la influencia de exploraciones repetidas.
- –
Mieloma y manejo dialístico de las cadenas ligeras.
- –
Situación renal tras una nefrectomía.
- –
…..
En el futuro, están previstos cursos de formación con la Sociedad Española de Oncología Médica y la Sociedad de Hematología, estudios epidemiológicos y evolutivos, guías de actuación frente al paciente renal con cáncer y el paciente con cáncer con deterioro de la función renal, entre otras muchas actividades, incluyendo cualquier propuesta relevante impulsada por miembros de la SEN. Los datos epidemiológicos han alumbrado la posibilidad de una consulta específica onconefrológica atendida inicialmente por un equipo multidisciplinar de oncólogos, hematólogos y nefrólogos en hospitales de primer nivel con atención al menos a medio millón de habitantes acompañados en ocasiones de otros especialistas como urólogos, radioterapeutas, patólogos, radiólogos, paliativistas, etc. Se trata de mejorar la masa crítica para atender a estos pacientes con protocolos de actuación y actividades educativas40.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.