Describimos un caso de calcifilaxia con severas calcificaciones vasculares (CV) en una paciente con ERC, tras inicio de tratamiento para hiperparatiroidismo. La evolución ha sido satisfactoria con curación de las lesiones pero, además hemos observado cómo han regresado las severas calcificaciones vasculares que presentaba en la mamografía.
La calcifilaxia o arteriolopatía urémica calcificante es una rara, pero importante causa de morbimortalidad en los pacientes con insuficiencia renal crónica (IRC). Consiste en una calcificación de la media en arteriolas cutáneas y produce lesiones muy dolorosas que comienzan como nódulos subcutáneos y progresan a isquemia y necrosis con formación de úlceras. Se ha relacionado con múltiples factores; hiperparatiroidismo, hiperfosforemia, uso de vitamina D y quelantes cálcicos, déficit de inhibidores de la calcificación, proteínas C y S o uso de anticoagulantes orales entre otros1,2. La CV es necesaria pero no suficiente para que se manifieste clínicamente la enfermedad3.
Por otra parte, la CV y su mecanismo etiopatogénico es un tema de gran interés por ser un factor independiente asociado a la mortalidad cardiovascular4. Clásicamente se ha considerado un proceso irreversible, y el objetivo de los nefrólogos ha sido evitarlas o enlentecer su progresión.
Se trata de una mujer de 54 años de edad con IRC secundaria a glomerulonefritis extracapilar con depósitos de IgA desde1993. En abril de 2011 inicia tratamiento con paricalcitol por hiperparatiroidismo, estando previamente en tratamiento con carbonato cálcico por hiperfosforemia, aclaramiento de creatinina (Cr) de 20ml/m y PTH>2.000pg/ml.
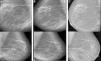
Un año después es remitida a la consulta ERCA y se sospecha calcifilaxia por presentar lesiones nodulares subcutáneas pretibiales, inflamadas y muy dolorosas, con evolución a úlceras de aparición en los últimos 5 meses. Revisando mamografía realizada 3 meses antes, se aprecian severas calcificaciones lineales en ambas mamas, que no existían en mamografía previa del 2008, igualmente presentaba CV a otros niveles.
La función renal se había deteriorado (Cr 5,37, aclaramiento de Cr con orina de 24h de 12,3ml/m con PTH>2.000pg/ml, calcio [Ca] de 9,2mg/dl y fósforo [P] de 6,2mg/dl) y se decide inicio de hemodiálisis, suspender paricalcitol y quelantes cálcicos pautando tratamiento con cinacalcet, sevelamer, tiosulfato sódico (TS), antibióticos y opiáceos, y programar paratiroidectomía. Se decidió no biopsiar por el riesgo de diseminación o infección de las lesiones5.
Actualmente no existe una terapia estándar o universal para el tratamiento de la calcifilaxia. La paratiroidectomía puede estar indicada, aunque a veces no modifica el pronóstico. El cinacalcet y los bifosfonatos han demostrado beneficios, generalmente en combinación con otros tratamientos. También el oxígeno hiperbárico podría mejorar la hipoxia tisular. El TS se ha asociado a una rápida mejoría del dolor y resolución de las úlceras isquémicas por sus propiedades antioxidantes y podría favorecer la eliminación de los depósitos vasculares de Ca6.
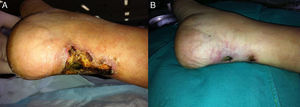
En nuestro caso se hizo paratiroidectomía un mes después, con aparición de síndrome de hueso hambriento y necesidad de aporte de calcitriol y Ca iv por hipocalcemia. Tras 5 meses de tratamiento con TS y curas locales con parches de plata, las úlceras cerraron (fig. 1).
Posteriormente, la paciente ha mantenido niveles de Ca por debajo de 8mg/dl, incluso con aporte de calcitriol oral a dosis bajas en el primer año tras paratiroidectomía. Ha sido más complicado en estos años mantener el P en los niveles recomendados. Hemos necesitado 3 o más quelantes; sevelamer, lantano y acetato cálcico a dosis plenas, y puntualmente quelantes con aluminio, a pesar de haber instruido a la paciente en la toma correcta de quelantes y alimentación con mejor ratio P/proteínas. Ha realizado una técnica de HDF on line-post con una duración mínima de 4h con buena eficacia con KT/V y volumen de infusión dentro de las recomendaciones actuales.
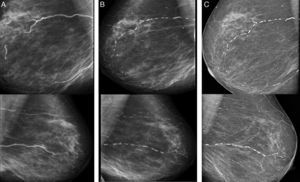
Nuestro objetivo inicial era evitar la mortalidad asociada a la calcifilaxia, pero además nos planteamos un reto a más largo plazo que era evitar la progresión de las CV. Como se aprecia en las mamografías, el cambio fue espectacular, presentando regresión llamativa de las calcificaciones, que se mantiene actualmente (fig. 2).
No podemos decir cuál de todas las actuaciones terapéuticas realizadas en esta paciente ha sido la causa de la regresión de las severas CV que presentaba al inicio de la hemodiálisis. Probablemente la corrección del hiperparatiroidismo y la suspensión de vitamina D que pudieron ser los factores desencadenantes, han sido decisivos en el manejo inicial. El inicio de hemodiálisis y el tratamiento con TS también han jugado un importante papel en la buena evolución de la calcifilaxia. El control del P y del Ca a más largo plazo son factores que no debemos olvidar.
Como conclusión general destacaríamos el abordaje multifactorial en el tratamiento de la calcifilaxia sin olvidar que en el tema de las CV lo más importante es la prevención: control del metabolismo mineral, uso juicioso de vitamina D y conocimiento de factores precipitantes en pacientes susceptibles.