La biopsia, tanto de riñones propios como del trasplante, es un procedimiento indispensable para el diagnóstico en una considerable proporción de nefropatías1, aunque su rentabilidad es más reducida si se realiza en estadios avanzados de la enfermedad. Sin embargo, no es un procedimiento inocuo, y puede haber complicaciones poco frecuentes como la hematuria o la necesidad de nefrectomía/trasplantectomía por dislaceración del órgano, entre otras2.
Varón de 61 años con ERC de etiología desconocida que, tras 9 meses en hemodiálisis, se trasplanta de donante cadáver sin incidencias. A los 7 años, por disfunción crónica y proteinuria no nefrótica, se realiza biopsia del injerto, bajo control ecográfico, sin complicaciones inmediatas. Al tercer día consulta por dolor lumbar irradiado a MID, sugerente de lumbociática, apareciendo al cuarto día oligoanuria con diagnóstico de hematoma perirrenal por ecografía. Hemodinámicamente estable, presenta dolor a la palpación en injerto. En situación de anuria, se analiza una escasa muestra de orina, con sodio bajo, 47mEq/l y FENa<1%. En las primeras horas se constata anemización (Hb de 13g/dl a 10,5-9,6g/dl) y aumento de la creatinina (7,41mg/dl). Estudio de coagulación básico normal. La ecografía-Doppler muestra injerto de 14×8cm, con área avascular en polo superior, dependiente de cortical de 10×8×7cm, sugerente de hematoma renal, contenido por la cápsula renal y sin dilatación de la vía urinaria; vasos permeables con índices de resistencia normales.
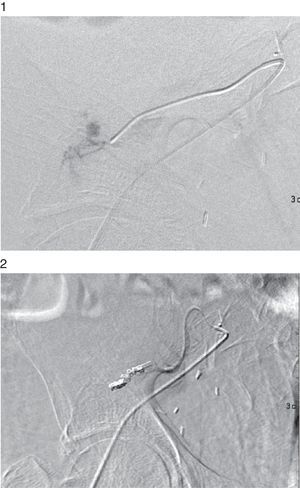
Por sospecha de sangrado activo y tras consultar con urología, que considera elevado el riesgo de trasplantectomía si se interviene, se decide realizar arteriografía diagnóstica con posibilidad de embolización del punto sangrante. En la vía femoral se realiza cateterización selectiva de arteria renal, hasta zona de extravasado de contraste, con imagen sugerente de FAV, realizando embolización de 2 ramas distales (figuras 1 y 2). Tras ello, urología evacua el hematoma parenquimatoso del polo superior colocando material hemostático. Tras estabilización clínica, precisa hemodiálisis y politransfusión sanguínea, e inicia diuresis efectiva con mejoría del filtrado glomerular. Un año después, el paciente permanece estable y conserva su función renal.
El seguimiento del paciente trasplantado es fundamental para prevenir, diagnosticar y tratar las complicaciones que puedan aparecer durante su evolución. La biopsia de protocolo y aquella que se indica en diversas situaciones como sospecha de rechazo agudo, disfunción crónica o proteinuria es un procedimiento rentable1, si bien no exento de riesgos, sobre todo en pacientes con trastornos de la agregación plaquetaria, anticoagulados o de edad avanzada3.
Se han descrito cuadros de síndrome compartimental tras biopsia del injerto, «riñón de Page», que han precisado descompresión quirúrgica, y en algún caso han llevado a pérdida del injerto. Incluso tras el implante, en relación con el traumatismo de la cirugía, también se ha comunicado este cuadro clínico (RACS)4–8. La disfunción renal se produce por diversos mecanismos, entre los cuales está la compresión parenquimatosa por un hematoma subcapsular o intrarrenal y/o con implicación del hilio, vasos y vía urinaria, comportándose el riñón como si se produjera una isquemia renal o una obstrucción urinaria. En cualquier caso, cursa con oligoanuria y precisa para su resolución de la liberación del órgano comprometido, a veces tras reabsorción espontánea del hematoma9, otras con intervención quirúrgica10, y siempre que esté resuelto el punto de sangrado.
En nuestro caso, el tamaño del hematoma, la sintomatología tardía (tercer día), y el descenso de la hemoglobina, si bien no se afectó la hemodinámica del paciente, mantenida posiblemente por hiperreninemia, hizo pensar en la posibilidad de sangrado persistente, por lo que se planteó la actuación previa del angiorradiólogo, antes de la intervención urológica. Así, tras identificar y embolizar el punto de sangrado activo, se sometió a cirugía urológica, evacuando el hematoma, y recuperando la diuresis y la función renal.
El riesgo de trasplantectomía en una cirugía tardía11 (7.° año postrasplante) es elevado por la fibrosis, y la dificultad en la identificación de estructuras y la localización del punto sangrante. Así, la hemostasia previa por vía endovascular permitió reducir este riesgo y evacuar el hematoma, sin riesgo de resangrado.
Existen complicaciones del trasplante renal que precisan de una valoración y actuación multidisciplinar para su resolución, debido a su complejidad diagnóstico-terapéutica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.